JCO:EML4-ALK变体亚型是否影响ALK阳性患者的疗效和结局?
2018-02-01 肿瘤资讯编辑部 肿瘤资讯
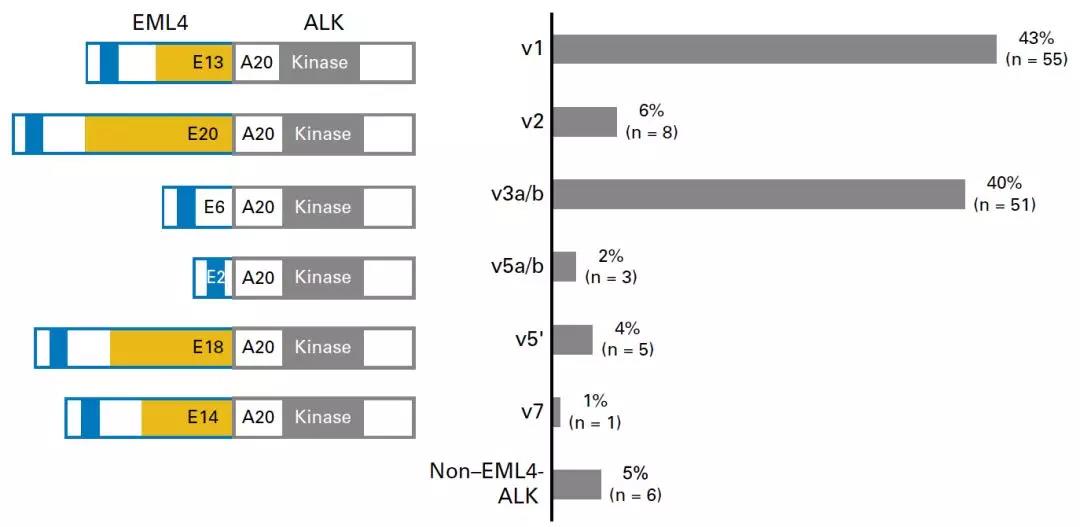
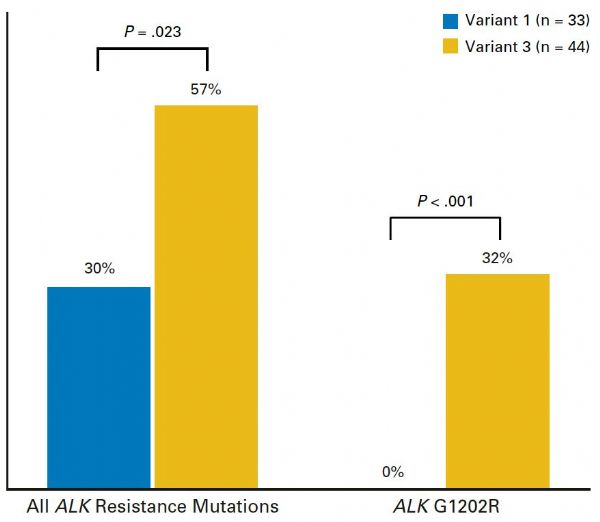
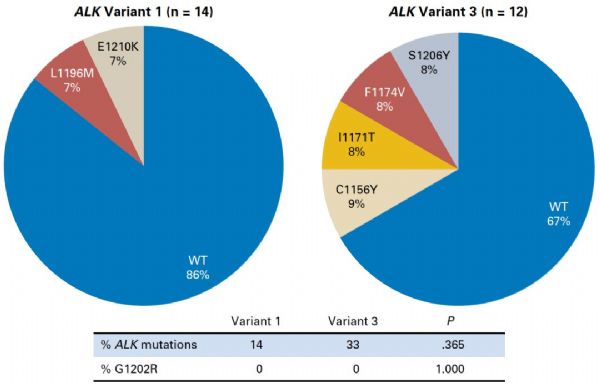
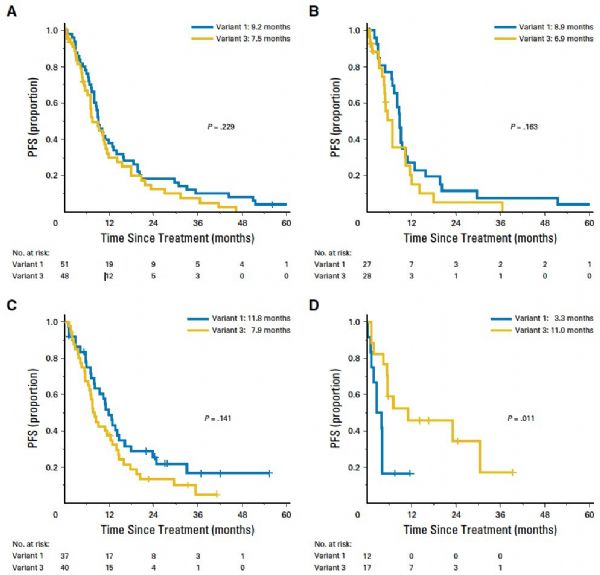
ALK阳性的晚期NSCLC患者可以从ALK抑制剂的治疗中显着获益,然而,不同患者的获益不一。既往的研究提示,ALK变体亚型可能影响患者接受ALK抑制剂治疗的疗效,但其背后的生物学机理尚未明确。近日,《JCO》发布的一项研究,通过对ALK不同变体患者耐药机制的探索,寻找答案。
作者:肿瘤资讯编辑部
版权声明:
本网站所有注明“来源:梅斯医学”或“来源:MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明“来源:梅斯医学”。其它来源的文章系转载文章,本网所有转载文章系出于传递更多信息之目的,转载内容不代表本站立场。不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言








#ALK阳性#
38
#JCO#
41