罕见病例:黑色素瘤术后30年了,还阴魂不散?肺内占位居然是转移!
2024-09-01 叶建明 叶建明说结节
患者 30 年前右眼黑色素瘤术后,现肺结节增大考虑转移。手术病理证实肺转移性黑色素瘤,强调黑色素瘤易转移及不同分期生存率差异,介绍了其诊疗指南相关内容。
前言:恶性肿瘤到底多少时间不转移才安全?5年?10年?还是20年?是否5年不复发就是治愈了?在我们传统的印象里,五年生存率是评价肿瘤是否治愈的重要指标,甚至近年仍有专家是以5年生存率来评价肺结节的治疗效果,认为对于1A期肺癌经过靶向治疗后5年生存率达100%就是说明已经治愈。可我总觉得目前的肺磨玻璃结节是肺癌的,许多不管不顾都随访5年一点问题都没有,若刚好也在吃中药,能说是中药吃好了肺癌吗?还是没有在吃药或治疗的,说明就是正常的,没有肺癌?这都是逻辑上说不通的!而有的恶性肿瘤,却可以术后30年了还转移!!今天分享的就是一位这样的病例。
简要病史:

患者于2年前检查发现肺结节,近来有增大,考虑MT可能。来门诊时我看了当地的CT影像,明显是肿瘤性质的占位:持续存在增大进展,轮廓与边界较为清楚。其肝脏也有多发结节,但做过增强CT与增强MRI,均考虑血管瘤。其中有一特别的是:30提前因右眼黑色素瘤行右眼球摘除术,术后曾化疗。
影像检查资料:
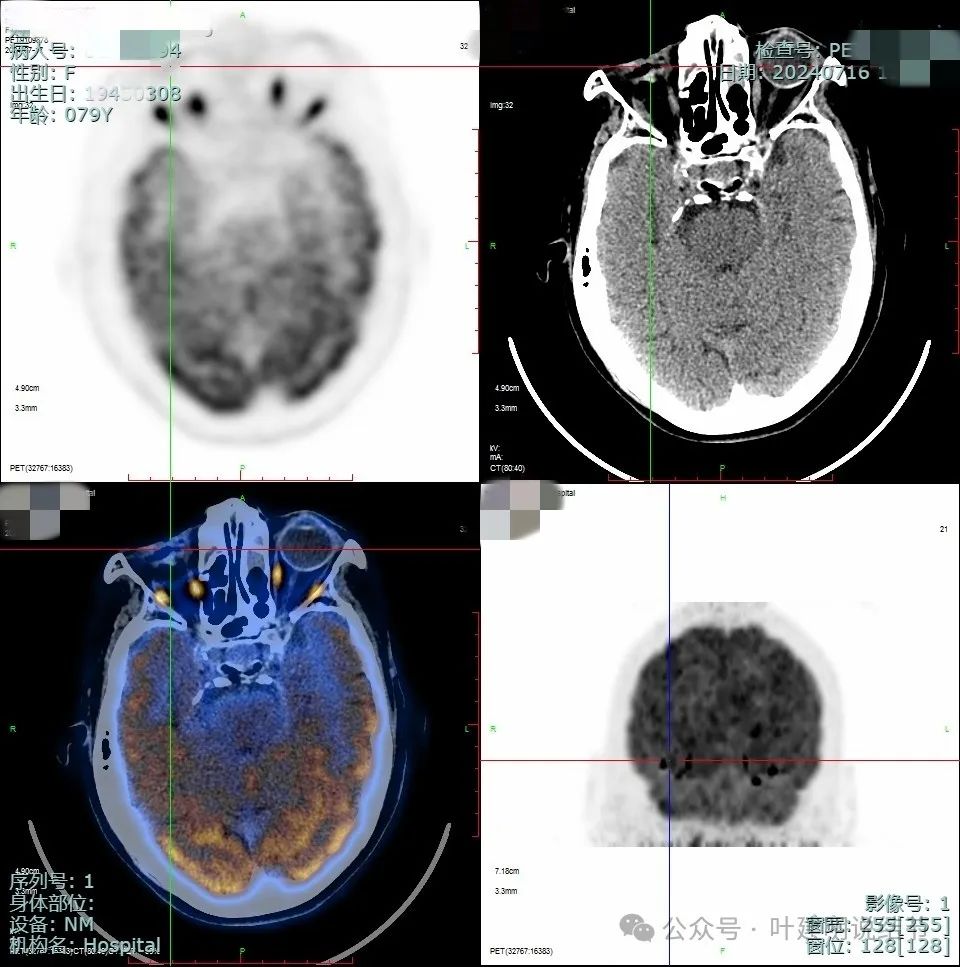

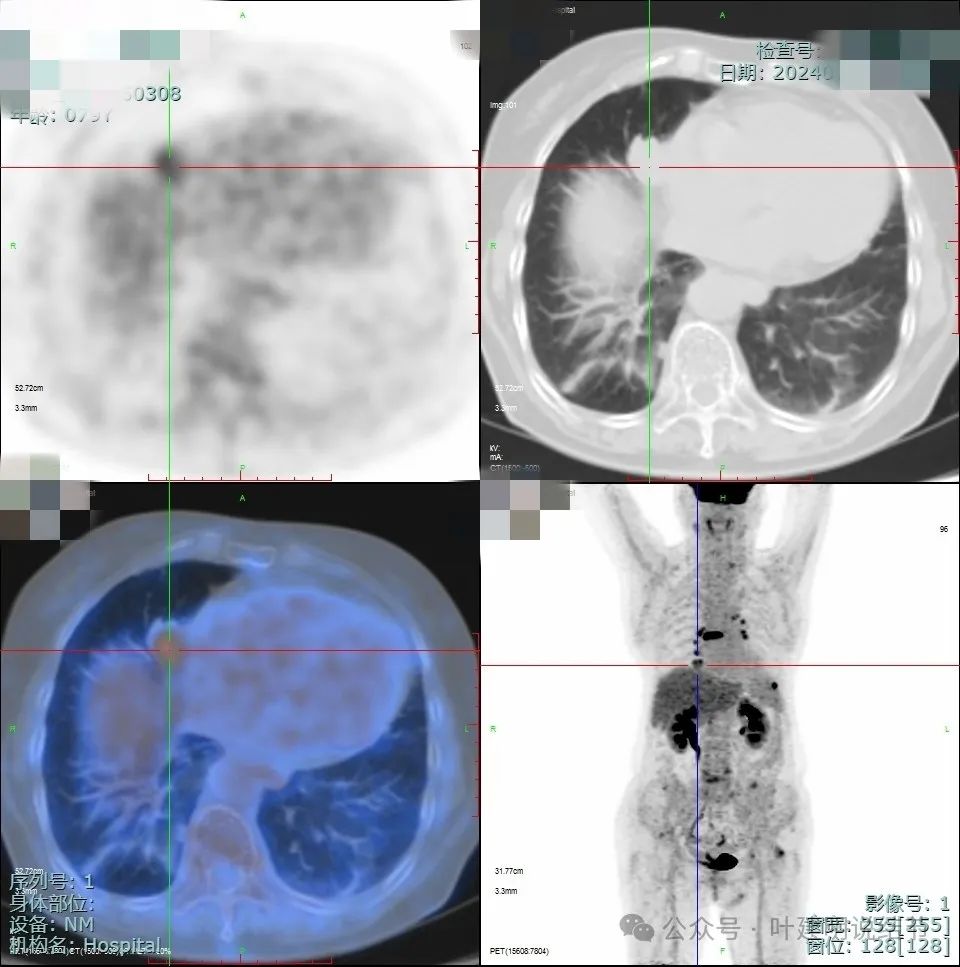
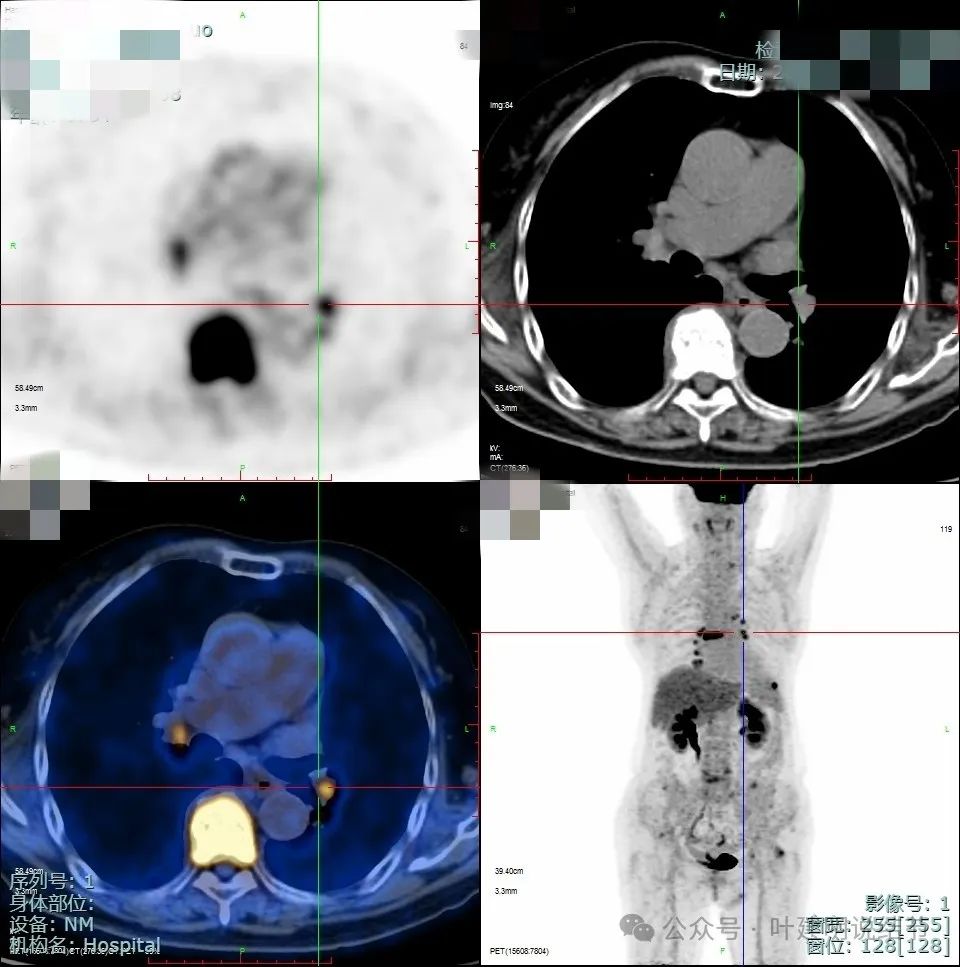
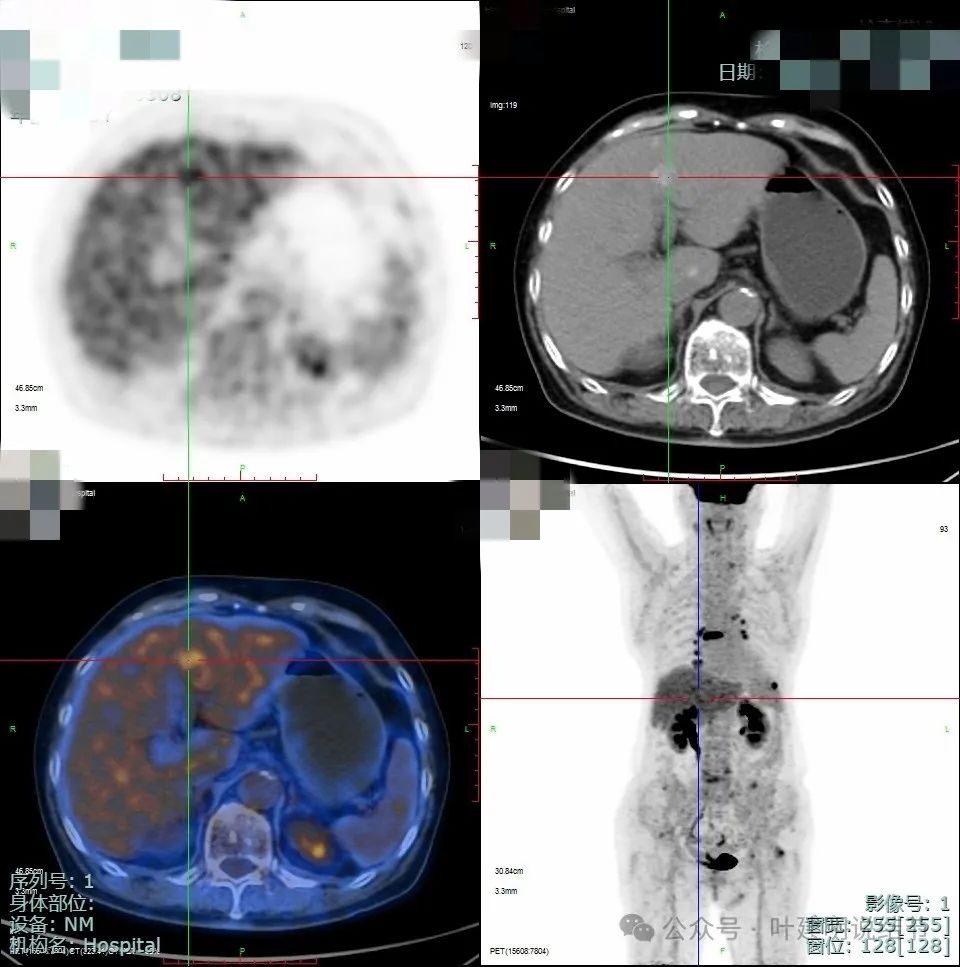

因为当地CT我未保留,来医院手术时又没有重新做CT。上面是PET-CT的结果,考虑右眼球术后术区少许软组织密度影,局部结节样葡萄代谢增高,需警惕复发可能;肝脏多发类圆形稍高密度灶,部分葡萄代谢轻度增高,考虑转移;右中叶纵隔旁结节,葡萄代谢增高,考虑恶性病变,需鉴别肺原发肿瘤或黑色素瘤转移,要结合临床及病理学检查。
临床考虑:
患者经过科室讨论,由于表浅无法取得组织学标本从而有病理依据,且MRI与增强CT考虑肝脏是血管瘤可能性大,肺部的病灶又是原发与转移是要鉴别的。认为可以考虑单孔胸腔镜下手术,但争取尽量楔形切除以明确病理。一是年纪较大,创伤要小;二是PET有考虑到转移,若真是转移,则切肺叶并不合适,只要能楔切就争取楔切。将情况与患者家属充分沟通后,仍同意选择手术以明确诊断,并也可据此指导术后治疗。
最后结果:
胸腔镜进胸后发现这病灶基本上肯定是黑色素瘤转移:
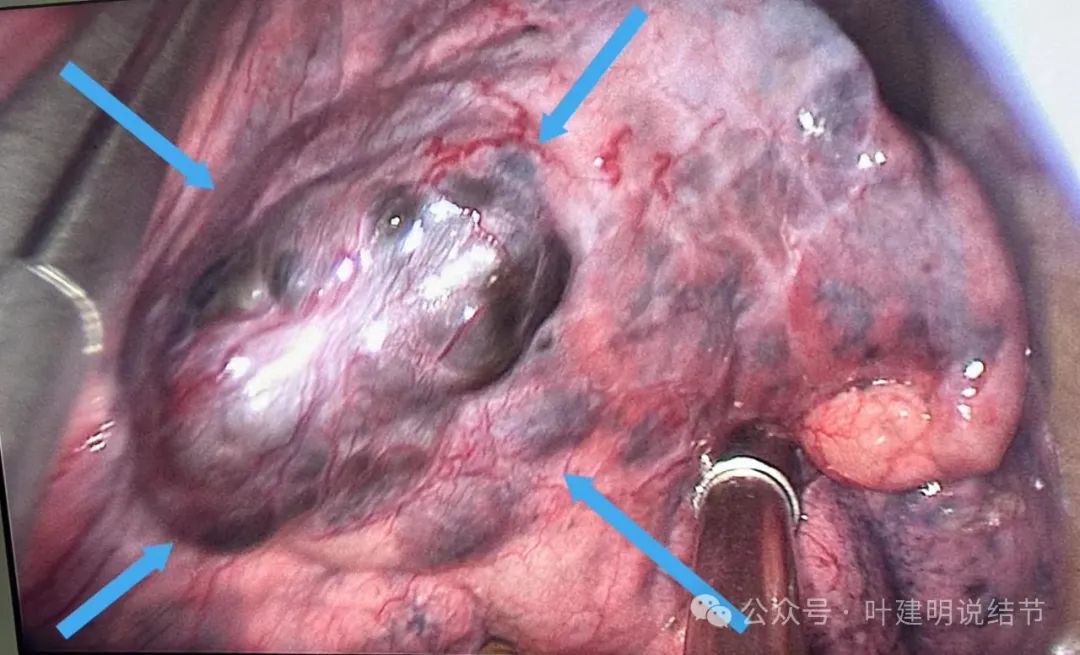
镜下见病灶似血管瘤似的,暗黑色。
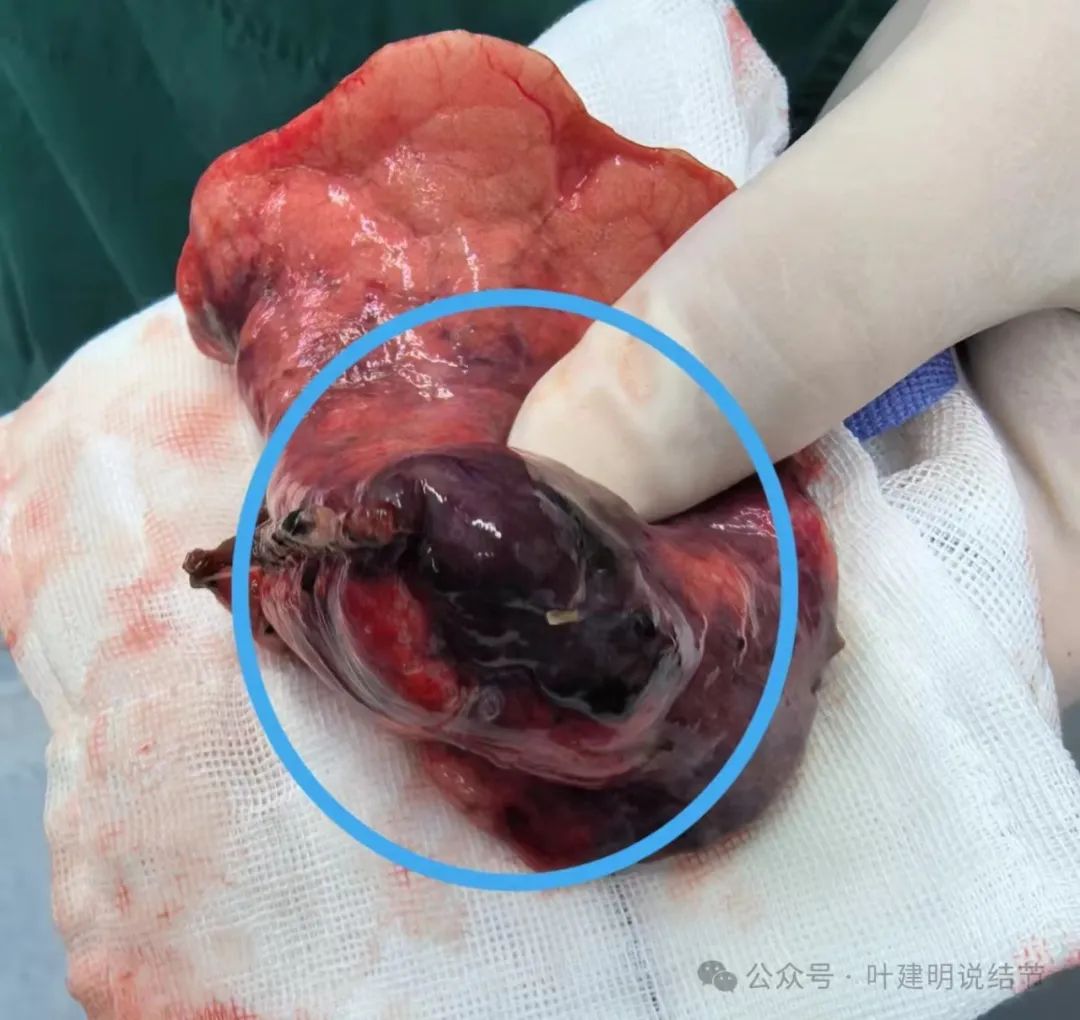
切下来后颜色暗黑。
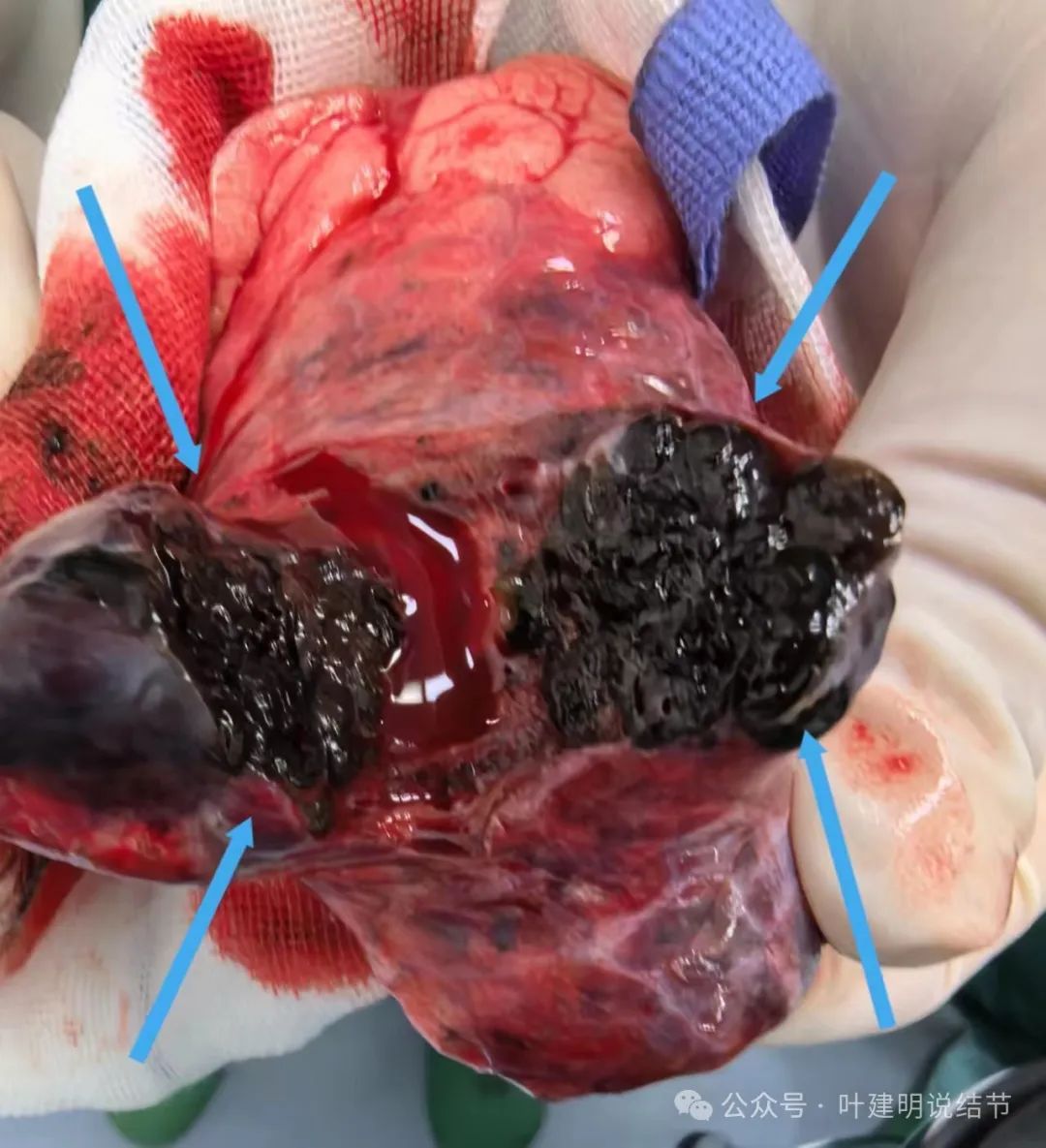
剖开见默黑默黑的!

病理报告示:右中叶部分切除标本符合恶性黑色素瘤,结果病史,转移性黑色素瘤首先考虑。
感悟:
谁能想到术后30年了还会转移?但有没有可能30年前眼眶的已经好的了。这次的是原发肺上的,转移到肝脏?现在明确肺上是黑色素瘤,那肝脏的多发病灶也基本上就是要考虑是黑色素瘤的。由于年数过久,估计当时的病理结果也无法与目前的进行比对。但对于治疗来说,意义是一样的,现在需要按恶性黑色素瘤伴转移来进行综合治疗。
延伸阅读:黑色素瘤诊疗指南(卫健委2022年版)学习
黑色素瘤在我国虽然是少见恶性肿瘤,但病死率高,发病 率也在逐年增加。我国黑色素瘤与欧美白种人差异较大,两者 在发病机制、生物学行为、组织学形态、治疗方法以及预后等 方面差异较大。在亚洲人和其他有色人种中,原发于肢端的黑 色素瘤约占 50%,常见的原发部位多见于足底、足趾、手指 末端及甲下等肢端部位,原发于黏膜,如直肠、肛门、外阴、 眼、口鼻咽部位的黑色素瘤占 20%~30%;而对于白种人来说, 原发于皮肤的黑色素瘤约占 90%,原发部位常见于背部、胸 腹部和下肢皮肤;原发于肢端、黏膜的黑色素瘤分别只占 5%、 1%。在过去的30年中,全球黑色素瘤的发病率一直在上升。黑色素瘤早期治疗效果较好,如果可以早期发现并治疗可以获得良好的预后。
中国:黑色素瘤的平均5年生存率为45.1%。
日本:恶性黑色素瘤的5年相对生存率为68%,Ⅰ期为89.3%,Ⅱ期为81.3%,Ⅲ期为45.7%,Ⅳ期为11.2%;男性恶性黑色素瘤患者的5年相对生存率为60.3%,Ⅰ期为85.8%,Ⅱ期为77.8%,Ⅲ期为31.4%,Ⅳ期为12.1%;女性恶性黑色素瘤患者的5年相对生存率为75%,Ⅰ期为91.7%,Ⅱ期为81.9%,Ⅲ期为62%,Ⅳ期为9.8%。
美国:恶性黑色素瘤的5年生存率为94%,早期为99%以上,中期为71%,晚期为32%。
由于黑色素瘤的治疗涉及到多种方法和多个学科,因此黑 色素瘤诊疗须重视多学科诊疗团队的模式,从而避免单科治疗 的局限性,为患者提供一站式医疗服务、促进学科交流,并促 进建立在多学科共识基础上的治疗原则和指南。合理治疗方法的选择需要有高级别循证依据支持,但也需要同时考虑 地区和经济水平差异。
早期黑色素瘤在活检确诊后应尽快做原发灶扩大切除手术。特殊部位黑色素瘤的手术切缘可根据患者具体的原发病灶解剖结构和功能对切缘进行调整。
术后的辅助治疗主要目的是降低患者复发、转移等风 险。黑色素瘤目前主要的辅助治疗药物包括:大剂量干扰 素α2b 治疗, BRAF 抑制剂±MEK抑制剂(BRAF 突变)、 PD-1 单抗。
一般认为黑色素瘤对放射治疗(简称放疗)不敏感,但 在某些特殊情况下放疗仍是一项重要的治疗手段。
对于没有禁忌证的晚期黑色素瘤患者,全身治疗可以减轻肿瘤负荷,改善肿瘤相关症状,提高生活质量,延长生存时间。
抗肿瘤治疗及其疗效评价 (1)分子靶向药物:目前国内上市的黑色素瘤靶向药物主要包括:BRAF抑制剂(维莫非尼、达拉非尼),MEK 抑制剂(曲美替尼),KIT 抑制剂(伊马替尼、尼洛替尼)。(2)系统化疗:传统的细胞毒性药物,包括达卡巴嗪、 替莫唑胺、福莫司汀、紫杉醇、白蛋白紫杉醇、顺铂和卡 铂等,在黑色素瘤中的单药或传统联合用药有效率均为 10%~15%。(3)免疫治疗:目前国内获批的黑色素瘤免疫治疗药 物主要包括 PD-1 单抗(帕博利珠单抗、特瑞普利单抗)。(4)全身治疗的疗效评估:化疗和靶向治疗采用实体瘤临床疗效评价标准(response evaluation criteria in solid tumor,RECIST) 1.1 评价疗效,可同时参考乳酸脱氢酶以及肿瘤 坏死程度的变化,一般在治疗期间每 6~8 周进行影像学评估,同时通过动态观察患者的症状、体征、治疗相关不良 反应进行综合评估。免疫治疗可采用 RECIST 1.1 或实体瘤免 疫治疗疗效评价标准(immune RECIST,iRECIST)评价疗效。
特殊转移灶的治疗 (1)黑色素瘤肝转移:相比仅行全身治疗,联合以顺 铂、福莫司汀等药物的的肝动脉化疗栓塞治疗可以提高肝 转移瘤疗效,改善生存。(2)黑色素瘤脑转移:手术切除仍是脑转移的重要治疗方法,手术适应证:单发的、大体积肿瘤占位引起颅内压明 显增高以及梗阻性脑积水、难控性癫痫者均应采取手术切除。对于黑色素瘤脑转移放疗建议首选立体定向放疗,对于无法执 行立体定向放疗的有症状脑转移、临床或者病理发现脑膜转移 患者推荐全脑放疗,对于PS评分差、过多脑转移灶的患者全 脑放疗不一定可以获益。(3)黑色素瘤骨转移:黑色素瘤骨转移主要根据转移 的部位(是否承重骨)和症状进行治疗,治疗的目的在于 降低骨事件的发生和缓解疼痛。孤立的骨转移灶可以考虑 手术切除,术后可补充局部放疗。多发骨转移患者应在全 身治疗的基础上加局部治疗,局部治疗包括手术、骨水泥 填充和局部放疗,定期使用双膦酸盐治疗可降低骨事件的 发生,伴疼痛的患者可以加用止疼药物。对于脊髓压迫的 处理方案取决于患者的一般状态,对于预后较好、肿瘤负 荷轻的患者可联合手术减压和术后放疗,一般情况差的患者考虑单纯放疗。放疗的适应证为缓解骨痛及内固定术后治疗。
作者:叶建明
版权声明:
本网站所有注明“来源:梅斯医学”或“来源:MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明“来源:梅斯医学”。其它来源的文章系转载文章,本网所有转载文章系出于传递更多信息之目的,转载内容不代表本站立场。不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言











#黑色素瘤# #肺结节#
0