“绘”解读真报告丨4例样本,4个维度,全面展示基因检测与病理诊断结合,辅助骨与软组织肿瘤精准诊疗
2024-09-08 苏州绘真医学 苏州绘真医学
通过四个真实案例展示基因检测结合病理诊断辅助骨与软组织肿瘤精准诊断,包括细分亚型、鉴别诊断、综合评估及处理不一致情况。
骨与软组织肿瘤包括了近200种病理类型,且不同类型的治疗方案和预后存在差异。CSCO指南及专家共识指出,该类疾病诊断难度大,误诊率高,部分类型有显著的基因变异特征,可用于辅助诊断。因此,推荐形态学和免疫表型已经确诊、或疑似的患者进行全面的分子检测。由于涉及基因融合、扩增、缺失、突变等多种变异类型,指南尤其推荐NGS(DNA+RNA)双组学检测。
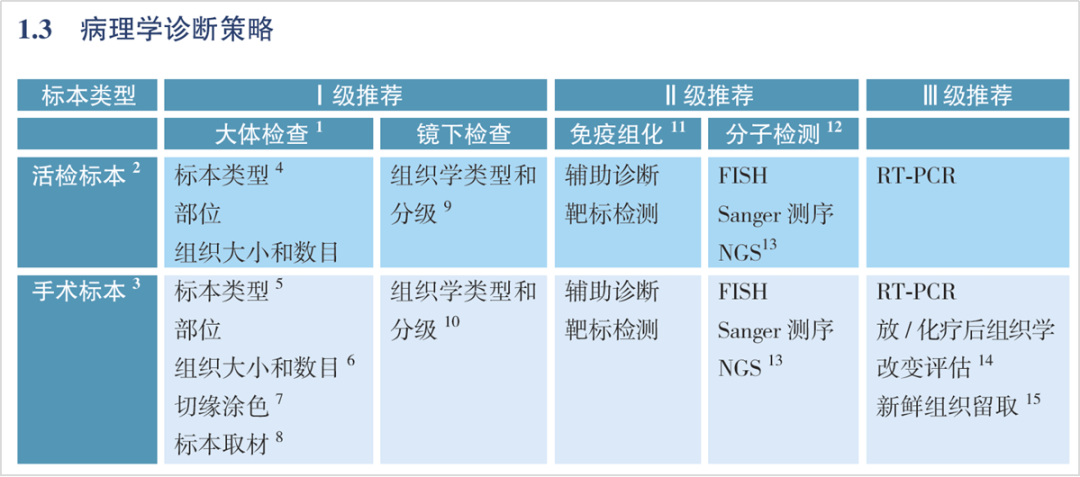
图1 CSCO指南推荐NGS等方法学检测骨与软组织肿瘤相关基因变异,辅助病理诊断
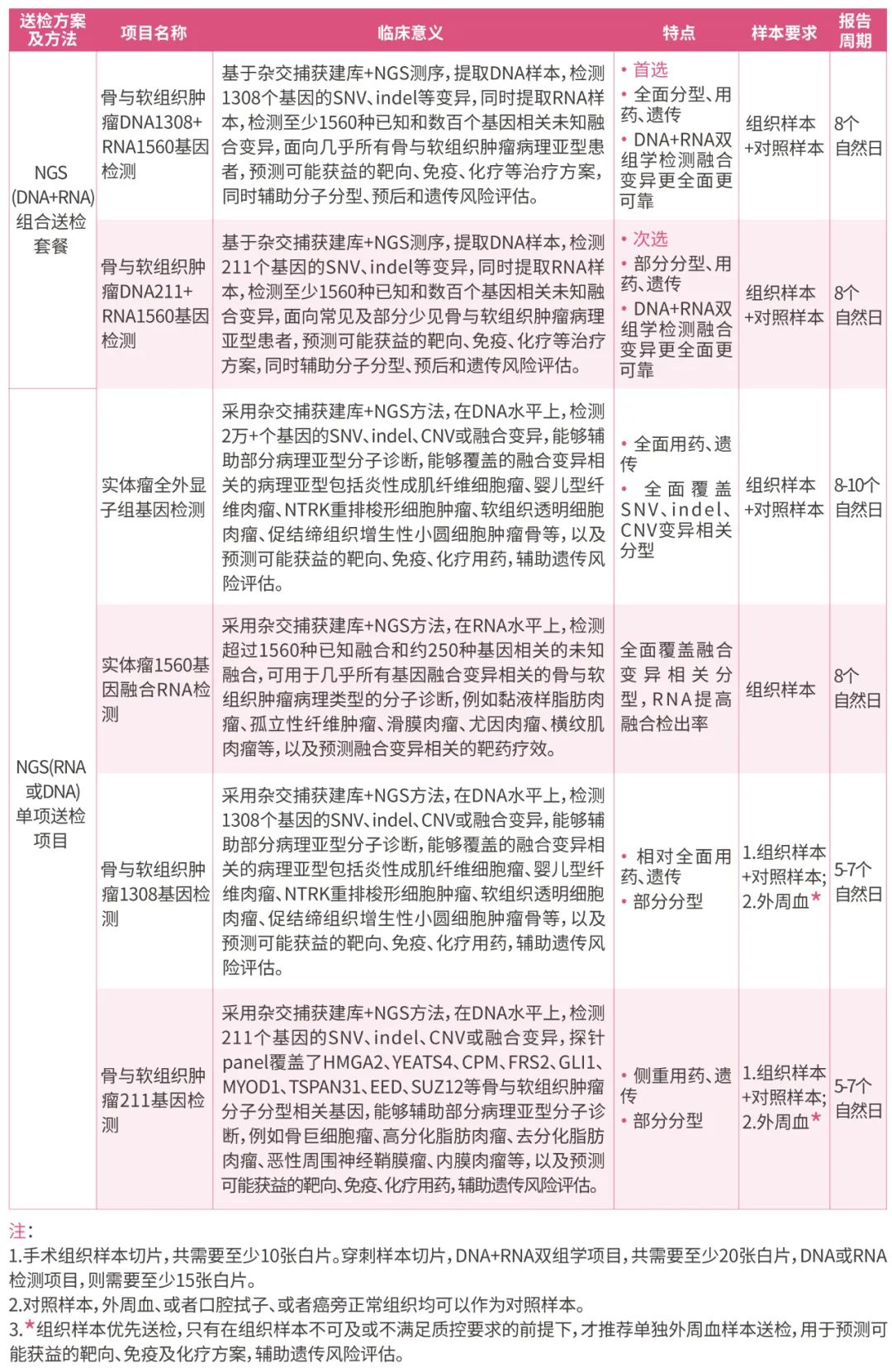
目前,绘真医学骨与软组织肿瘤DNA1308+RNA1560基因检测、骨与软组织肿瘤DNA211+RNA1560基因检测等项目,已经为多例患者提供分子检测。以下将通过4例真实世界样本的检测结果,展示基因检测如何与病理诊断结果(组织学形态和免疫表型)相结合,辅助骨与软组织肿瘤精准诊断。
表1 骨与软组织肿瘤系列基因检测项目简介
一、基因检测进一步细分病理亚型,辅助预后评估
1例9岁男童,病理诊断为(胸壁)横纹肌肉瘤,组织形态符合梭形细胞/硬化型,建议进一步FOX1、MYOD1等相关基因检测。组织+对照血样本送检骨与软组织肿瘤DNA211+RNA1560基因检测项目,结果表明,该患者携带MYOD1 L122R突变,结合病理诊断结果,进一步确诊为梭形细胞/硬化性横纹肌肉瘤伴MYOD1突变,提示预后不良。
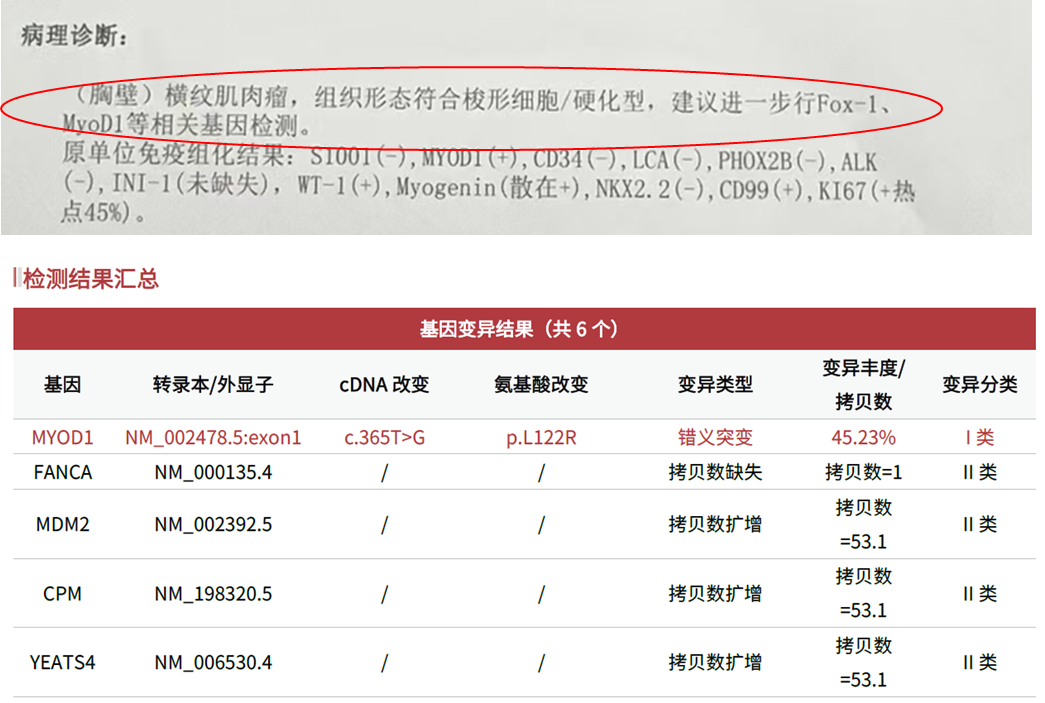
图2 患者病理诊断及基因变异检测结果
《WHO(2020)软组织肿瘤分类》指出,梭形细胞/硬化性横纹肌肉瘤(RMS)属于恶性骨骼肌肿瘤的一种类型,根据分子遗传学不同,可细分为3种分子亚型,且伴有不同的临床病理特征。先天性梭形细胞RMS伴VGLL2/NCOA2/CITED2重排患者均为幼儿,预后较好。梭形细胞/硬化性RMS伴MYOD1突变可发生于青少年和成人,患者预后较差。骨内梭形细胞RMS(TCFP2/NCOA2重排)很罕见,患者预后较差[1]。

图3 CSCO指南推荐不同亚型梭形细胞/硬化性横纹肌肉瘤分子特征
二、基因检测辅助临床排除病理怀疑类型,用于鉴别诊断
1例11岁女童,病理诊断提示,结合形态学及免疫组化检测结果,倾向间叶性软骨肉瘤,需进一步除外尤因肉瘤,推荐二代测序(NGS)分子病理学检测用于鉴别。组织+对照血送检骨与软组织肿瘤DNA1308+RNA1560基因检测,HEY1-NCOA2基因融合变异阳性,且EWSR1/FUS基因融合阴性。结合病理报告,排除尤因肉瘤,辅助确诊该患者为间叶性软骨肉瘤。
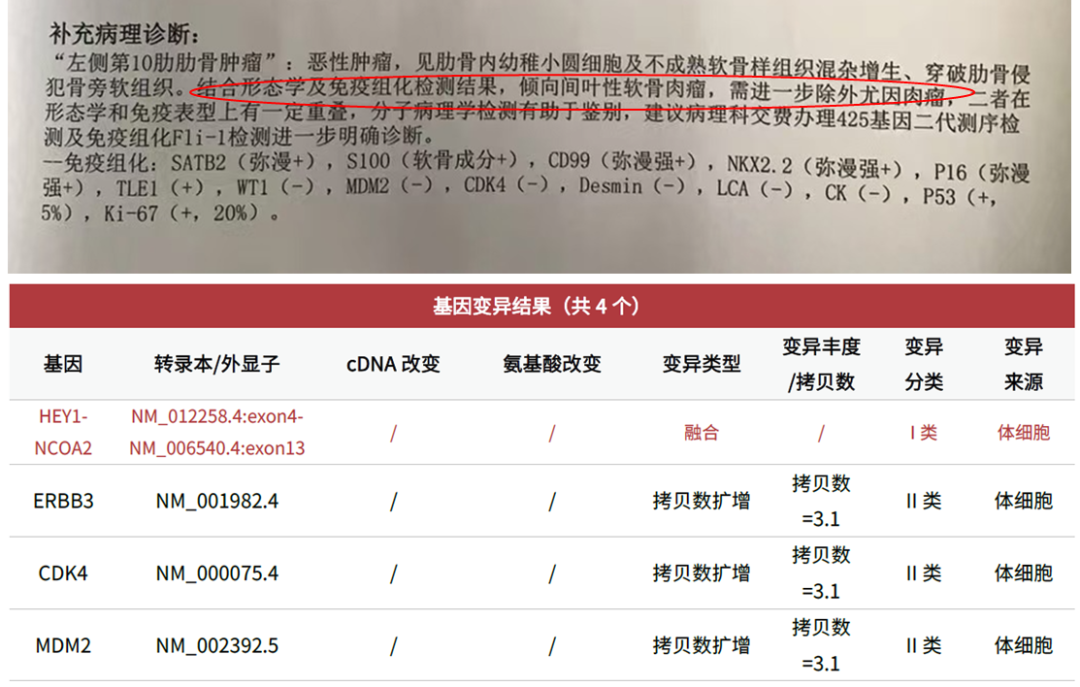
图4 患者病理诊断及基因变异检测结果
间叶性软骨肉瘤是一种罕见的软骨肉瘤,约占所有原发性软骨肉瘤的2%-4%。尽管其治疗方案参考尤文肉瘤,但预后相对较差。有研究数据表明,间叶性软骨肉瘤5年总生存率为55%[2]。而尤文肉瘤预后相对更好,5年总生存率约为70%[3]。WHO分类指出,间叶性软骨肉瘤携带HEY1-NCOA2基因融合变异,而尤文肉瘤携带EWSR1/FUS基因融合变异。CSCO指南推荐上述分子指标,可以用于辅助临床诊断。
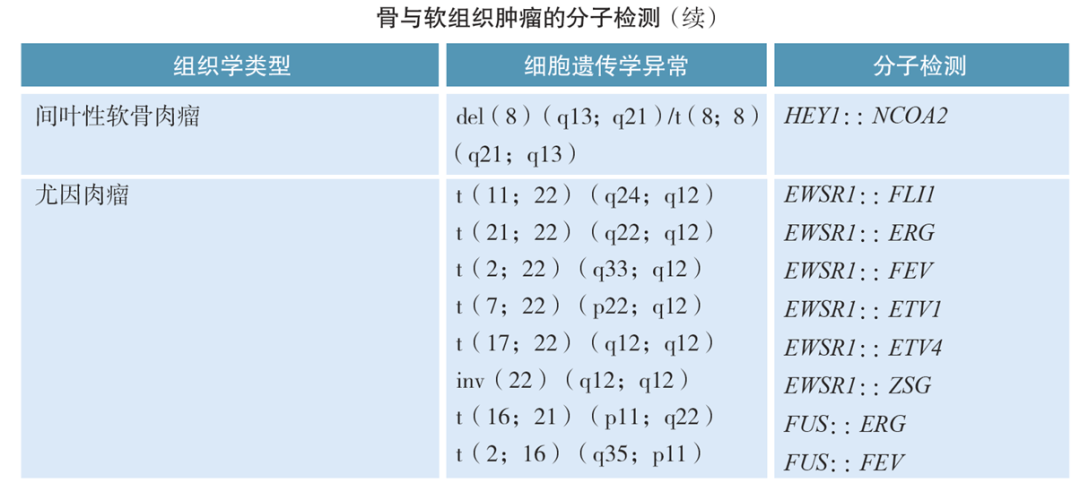
图5 CSCO指南推荐间叶性软骨肉瘤和尤因肉瘤分子检测
三、基因检测提示分子指标阴性,需临床病理综合评估
1例60岁男性患者,病理检测提示,结合免疫组化,考虑为低分化型滑膜肉瘤,建议分子检测SYT(SS18)进一步明确诊断。组织+对照血送检骨与软组织肿瘤DNA1308+RNA1560基因检测,样本和测序均质控合格,仅检出RB1、TP53等基因变异,CSCO指南提到的100多项骨与软组织肿瘤相关分子指标均为阴性,包括滑膜肉瘤特征基因变异,即SS18-SSX1/SSX2/SSX4融合变异。因此,最终诊断需要根据临床、组织学形态和免疫表型及分子检测结果综合考虑。
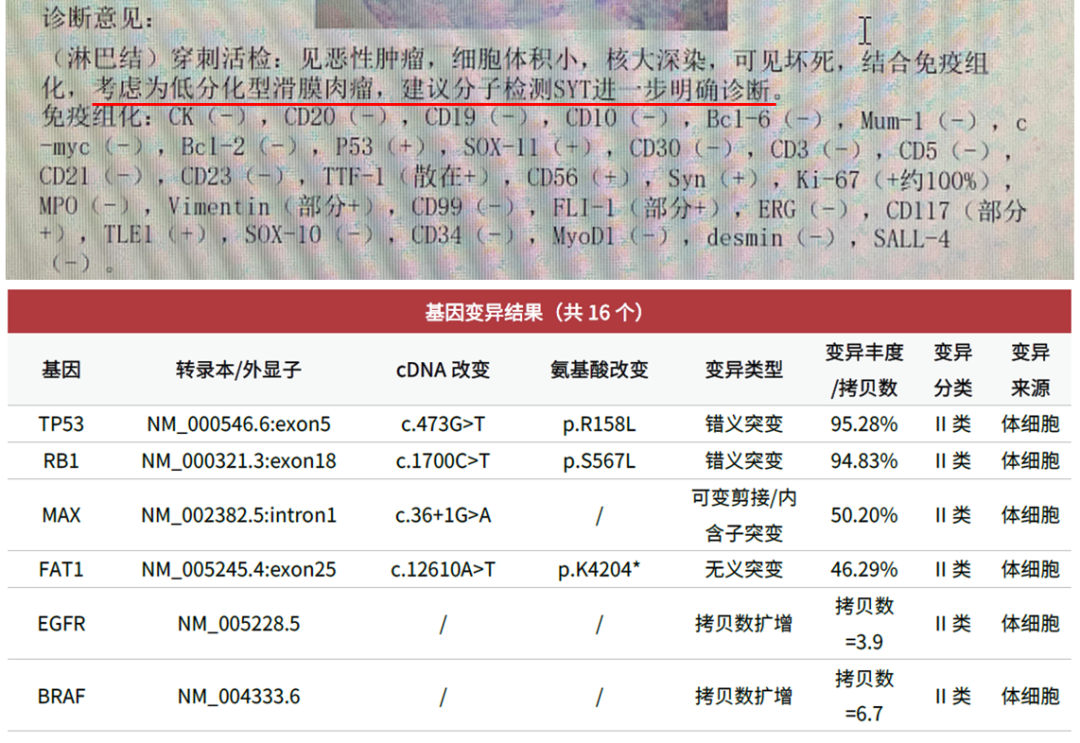
图6 患者病理诊断及基因变异检测结果
滑膜肉瘤属于分化不确定的软组织肿瘤,约占所有软组织肿瘤的5%-10%。该类患者对放化疗敏感,临床上以手术、放化疗治疗为主。然而,滑膜肉瘤与其他软组织肉瘤在临床特征、组织形态学、免疫表型等方面存在重叠,导致精准诊断具有一定困难。由于约95%的滑膜肉瘤患者携带SS18(SYT)-SSX1/SSX2/SSX4基因融合变异[4],而其他软组织肿瘤并未检出。因此,CSCO指南及相关专家共识,推荐SS18-SSX1/2/4基因融合变异检测,用于辅助滑膜肉瘤临床诊断。
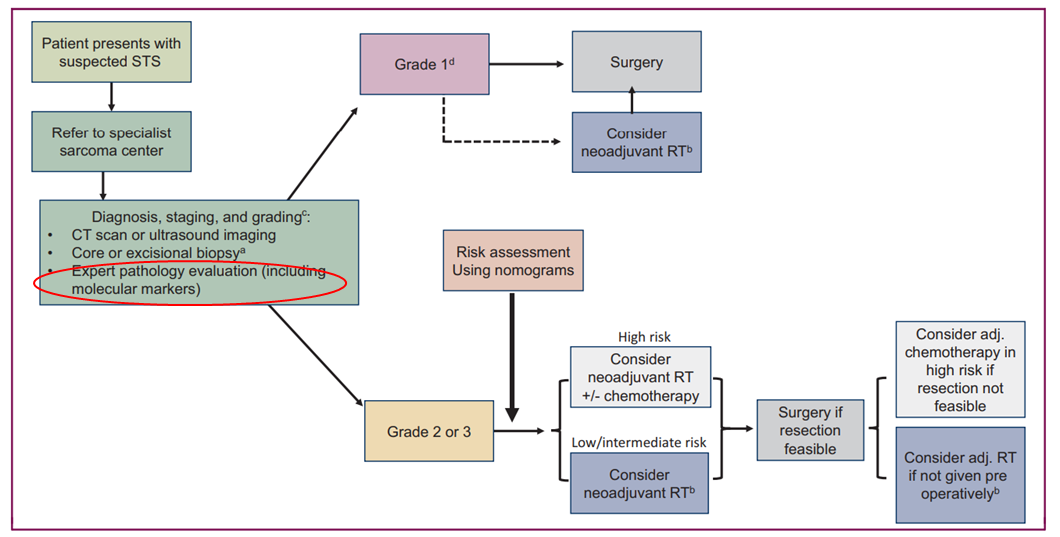
图7 滑膜肉瘤诊疗路径包括分子检测
四、基因检测与病理诊断不一致,提示其他软组织肿瘤可能性
1例30岁男性患者,病理诊断提示,结合HE形态及免疫组织结果,病变符合软组织肿瘤,考虑去分化脂肪肉瘤可能性大。建议取完整肿物或到上级医院会诊进一步明确诊断。组织+对照血样本送检肉瘤270基因检测,检出炎性成肌纤维细胞瘤相关分子特征RANBP2-ALK融合变异,而去分化脂肪肉瘤相关分子特征例如MDM2扩增、CDK4扩增、HMGA2扩增和GLI1扩增均为阴性。因此,从分子层面,提示该患者更可能是炎性成肌纤维细胞瘤,需要临床病理综合考虑。
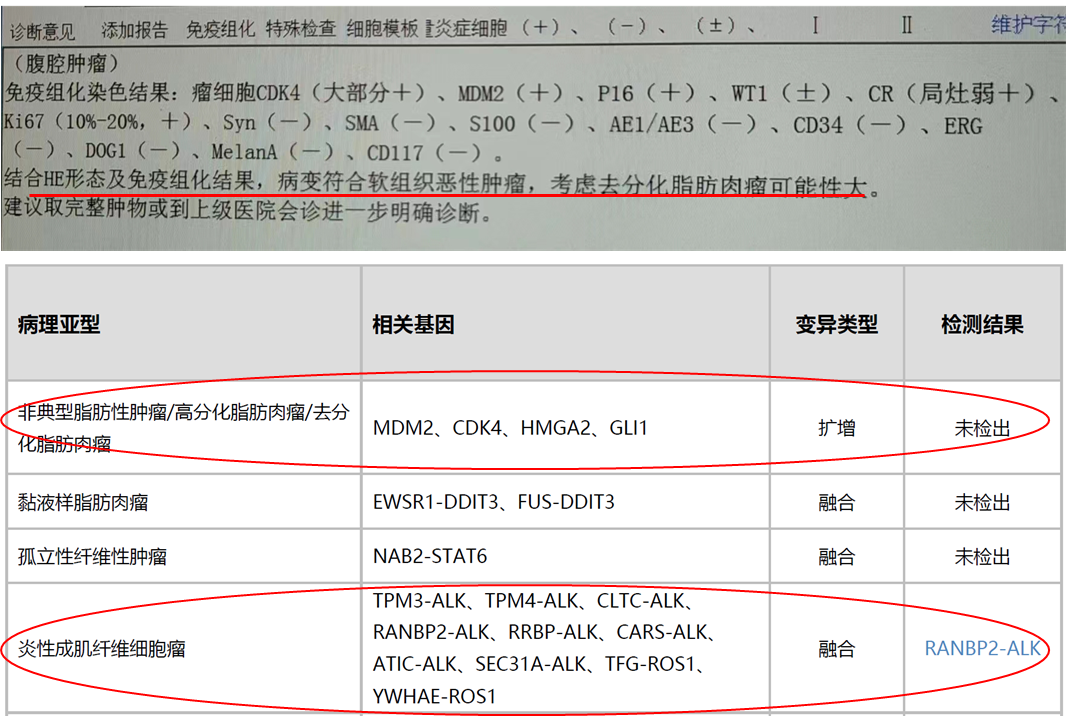
图8 患者病理诊断及基因检测结果
去分化脂肪肉瘤属于恶性脂肪细胞肿瘤,约占所有脂肪肉瘤的15%-20%。该类肿瘤患者对放化疗敏感度较低,常携带MDM2扩增、CDK4扩增等基因变异。因此,CSCO指南推荐去分化脂肪肉瘤患者进行MDM2、CDK4、HMGA2等基因扩增变异,用于辅助病理诊断,同时提示哌柏西利、阿贝西利靶向治疗可能获益。
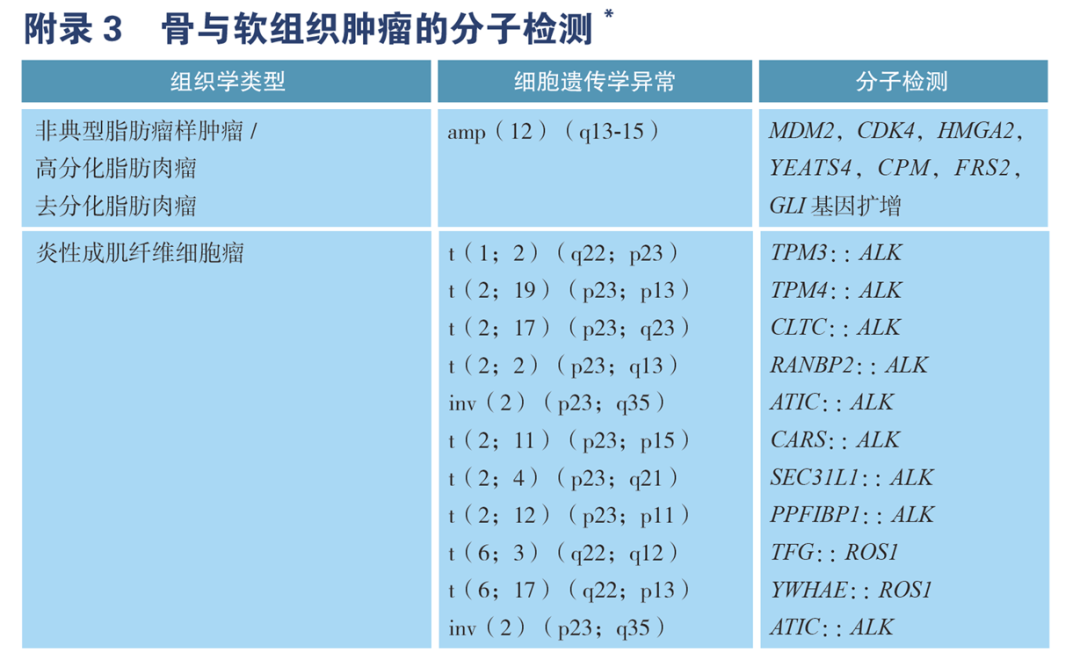
图9 CSCO指南推荐去分化脂肪肉瘤和炎性成肌纤维细胞瘤分子检测
炎性成肌纤维细胞瘤(炎性肌纤维母细胞瘤)起源于纤维母细胞,非常罕见。其生物学行为属于交界性或低度的恶性肿瘤,临床也发现高侵袭型患者,术后很快局部复发,甚至转移。该类患者对放化疗并不敏感,常携带ALK基因融合变异。因此,CSCO指南推荐ALK融合检测用于辅助炎性肌纤维母细胞瘤病理诊断,同时提示克唑替尼、塞瑞替尼靶向治疗可能获益。
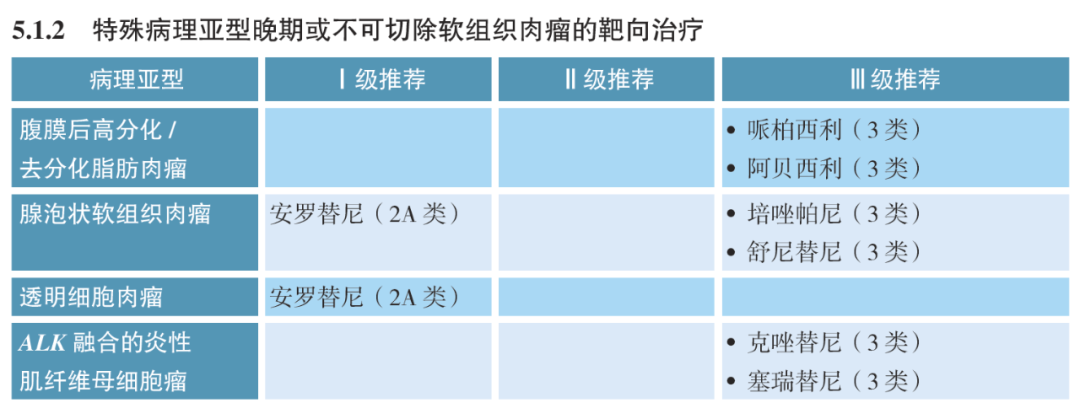
图10 CSCO指南关于去分化脂肪肉瘤和炎性肌纤维母细胞瘤靶药推荐
参考文献:
[1]贡其星,范钦和. 2020版WHO软组织肿瘤分类解读(二)[J]. 中华病理学杂志,2021,50:(04):314-318.DOI:10.3760/cma.j.cn112151-20210205-00131
[2]Xu, Jie et al. “Mesenchymal chondrosarcoma of bone and soft tissue: a systematic review of 107 patients in the past 20 years.” PloS one vol. 10,4 e0122216. 7 Apr. 2015, doi:10.1371/journal.pone.0122216
[3]中国临床肿瘤学会指南工作委员会.中国临床肿瘤学会(CSCO)骨与软组织肿瘤诊疗指南2023[M].北京:人民卫生出版社,2023.
[4]Blay, J-Y et al. “Synovial sarcoma: characteristics, challenges, and evolving therapeutic strategies.” ESMO open vol. 8,5 (2023): 101618. doi:10.1016/j.esmoop.2023.101618.

作者:苏州绘真医学
版权声明:
本网站所有注明“来源:梅斯医学”或“来源:MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明“来源:梅斯医学”。其它来源的文章系转载文章,本网所有转载文章系出于传递更多信息之目的,转载内容不代表本站立场。不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言











#基因检测# #病理诊断# #骨与软组织肿瘤#
27