门冬胰岛素,应对糖尿病管理多样性挑战
2012-04-10 段梦 301医院内分泌科
作者:中国人民解放军总医院内分泌科 母义明 主任医师 教授 国际糖尿病联盟(IDF)2011年11月公布的最新数据显示,2011年全球糖尿病患病率达8.3%,总患病人数约3.66亿,预计2030年患病率将升至9.9%,总患病人数将达5.52亿;其中我国糖尿病患病人数已超过9000万,居世界第一,预计2030年将增至约1.3亿。患病人数的快速增长带来了糖尿病管理多样性
作者:中国人民解放军总医院内分泌科 母义明 主任医师 教授
国际糖尿病联盟(IDF)2011年11月公布的最新数据显示,2011年全球糖尿病患病率达8.3%,总患病人数约3.66亿,预计2030年患病率将升至9.9%,总患病人数将达5.52亿;其中我国糖尿病患病人数已超过9000万,居世界第一,预计2030年将增至约1.3亿。患病人数的快速增长带来了糖尿病管理多样性的挑战,住院患者高血糖常见,使糖尿病治疗不仅局限于内分泌科,并且特殊年龄段患者(儿童、妊娠女性、老年人)日益增多。不同患者群有着不同的糖尿病管理需求,因此,个体化治疗将成为应对糖尿病管理多样性挑战的核心内容。速效胰岛素类似物门冬胰岛素(诺和锐)具有广泛的适用人群,在有效性、安全性和方便性等方面具有诸多优势,可作为糖尿病多样性管理的优选药物。
住院患者糖尿病管理
血糖控制不佳的糖尿病患者
血糖控制不佳的糖尿病患者既包括新诊断为糖尿病血糖较高的患者,也包括糖尿病病程较长、血糖控制不佳的患者。2010年《中国2型糖尿病防治指南》建议,新诊断为2型糖尿病有明显高血糖时,可使用胰岛素强化治疗;对于病程较长但血糖控制欠佳的患者,如果在胰岛素起始治疗基础上血糖仍未达标,可进一步优化治疗方案,采用基础+餐时胰岛素强化治疗。
中山大学附属第三医院翁建平教授的研究显示,对于初诊血糖较高的2型糖尿病患者,胰岛素强化治疗可使更多患者血糖达标,且更好地改善胰岛素分泌。4-T研究3年结果显示,在起始胰岛素治疗后血糖未达标的患者中,约70%需要将治疗方案调整为基础+餐时胰岛素,以实现血糖长期达标。
住院高血糖患者:胰岛素强化治疗改善转归
对于因其他疾病住院的高血糖患者,无论是否有明确的糖尿病病史,血糖升高均会延长住院时间并升高院内死亡率。
在外科伴高血糖危重患者中进行的Leuven-1研究显示,胰岛素强化治疗显著降低脓毒症和透析发生率达46%和41%,降低重症监护室(ICU)住院>14天患者比例达27%,并显著降低ICU期间死亡率及总院内死亡率达42%和34%;在内科伴高血糖危重患者中进行的Leuven-2研究显示,胰岛素强化治疗显著减少急性肾损伤达34%,缩短住院时间达16%,并降低ICU住院时间>3天患者院内及90天死亡率分别达18%和14%。
然而,2009年公布的NICE-SUGAR研究显示,强化胰岛素治疗升高内科ICU患者90天死亡率,可能是低血糖过多所致。基于此,美国糖尿病学会/美国临床内分泌医师学会(ADA/AACE)重新评估,提出了住院患者血糖管理共识,认为在对多种情况住院患者进行大量研究的基础上,
对高血糖不加控制很明显与不良预后相关,尽管在较大数量接受胰岛素强化治疗(血糖目标为4.4~6.1 mmol/L)的患者中观察到严重低血糖事件,但此种风险很可能通过放宽控制目标、改进和标准化治疗方案及医生的谨慎执行而被降至最低,所以不可忽视危重患者和非ICU患者的血糖管理。这一共识还推荐了住院高血糖患者管理方法,即制定个体化血糖控制目标,使用已被证实安全有效、低血糖发生率低的治疗方案,危重期首选静脉胰岛素输注,非危重期首选基础+餐时胰岛素皮下注射。
然而,目前住院患者血糖控制普遍欠佳。对住院医生及糖尿病患者的调查均显示,害怕发生低血糖是阻碍院内血糖控制的主要因素;但对急性心梗住院高血糖患者的一项回顾性分析显示,在未使用胰岛素治疗的患者中,低血糖会显著增加死亡风险,而对于使用胰岛素治疗的患者,低血糖反而并不增加死亡风险,提示低血糖并非是使用胰岛素治疗的主要障碍。
生理性胰岛素是血糖控制不佳及住院高血糖患者的优选方案
血糖控制不佳的糖尿病患者需要更积极有效地改善血糖控制,
而合并其他疾病的住院高血糖患者因进食状况与其他治疗情况不断变化,需要更为灵活的血糖管理方案。因此,生理性胰岛素治疗方案是更好的选择。
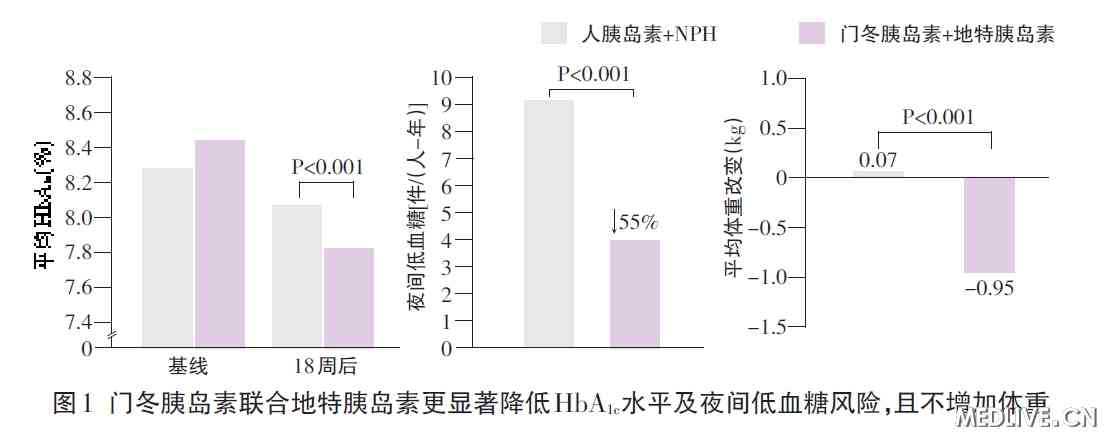
基础+餐时胰岛素治疗方案更为符合生理特点,而且其中的餐时胰岛素可以任意比例与基础胰岛素联合,从而为患者提供更为灵活有效的个体化治疗。一项荟萃分析显示,与短效人胰岛素相比,门冬胰岛素可更显著降低糖化血红蛋白(HbA1c)水平,减小平均餐后血糖(PPG)增幅,并显著降低夜间低血糖风险约25%。另一项研究表明,与短效人胰岛素联合中性鱼精蛋白锌胰岛素(NPH)相比,门冬胰岛素联合地特胰岛素治疗可更显著地降低HbA1c水平,并使夜间低血糖风险降低55%,同时还具有体重增加较少的优势(图1)。在内科危重患者中进行的研究显示,与短效人胰岛素相比,门冬胰岛素治疗7天血糖控制更好,且总体低血糖及严重低血糖发生率更低。门冬胰岛素联合地特胰岛素用于急诊后住院患者也可以更好地控制血糖,且不增加低血糖风险。

此外,门冬胰岛素可餐前即刻注射,克服了短效人胰岛素餐前30分钟给药的不便,有利于提高患者依从性,并可根据进餐量灵活调整剂量,更为方便。
特殊年龄段患者的糖尿病管理
儿童糖尿病患者
儿童糖尿病患者在诸多方面不同于成人患者,胰岛素敏感性随性成熟和生长发育而改变,睡眠、活动和饮食变动较大,自我血糖监测和管理能力有限,监管水平受幼儿园和学校医疗保障水平影响,低血糖和糖尿病酮症酸中毒易损害神经系统,所以具有特殊的管理需求。我国及ADA糖尿病指南均推荐根据年龄和生长发育阶段制定血糖控制目标,治疗方案应灵活、方便,最重要的是要注意避免低血糖发生。
门冬胰岛素是目前我国唯一获批用于2岁以上儿童糖尿病治疗的胰岛素类似物。一项纳入26例2~6岁1型糖尿病患儿的研究表明,与短效人胰岛素餐前30分钟注射相比,门冬胰岛素即使餐后注射也不影响血糖控制,不升高低血糖发生率,极大提高了治疗灵活性。此外,门冬胰岛素也显著提高了治疗满意度。
妊娠合并糖尿病
妊娠期间高血糖对母婴均会产生不利影响。2011年ADA指南及中国卫生部妊娠糖尿病诊断规范均更新了妊娠糖尿病诊断标准,更为严格。更重要的是,为尽量减少高血糖对母婴的不良影响,妊娠合并糖尿病患者的血糖控制目标设定也更为严格。然而,研究显示,妊娠合并糖尿病患者低血糖很常见,使用人胰岛素的妊娠糖尿病患者无症状性低血糖发生率高达63%。因此,在严格控制妊娠期间血糖的同时,更要注意避免低血糖。
一项纳入322例1型妊娠糖尿病患者的研究显示,与人胰岛素相比,门冬胰岛素可更好地控制PPG,并降低重度低血糖发生率(图2)。此外,门冬胰岛素可降低妊娠不良结局发生率,与人胰岛素相比,门冬胰岛素治疗组患者成功分娩(87.3%对79.4%)和足月产率(72.8%对60.9%)较高,胎儿夭折(8.9%对12.1%)或先天畸形发生率(4.3%对6.6%)较低。

老年糖尿病患者
老年糖尿病患者常合并其他疾病并同时服用多种药物(调查显示71.3%的老年糖尿病患者同时服用5种以上药物),从而使血糖管理更为复杂。此外,研究表明,随着年龄增加,老年糖尿病患者重度低血糖风险显著增加。ADA指南推荐,要重视老年患者血糖管理,对于功能和认知未受损且预期寿命较长者,应使用年轻人的血糖控制目标,其他老年患者的血糖控制目标可适当放宽,标准应个体化,但要避免所有患者出现高血糖所致症状或急性高血糖并发症。
一项纳入≥65岁2型糖尿病患者的研究显示,门冬胰岛素在老年患者中同样具有快速起效、快速达峰、峰值更高、快速回落的药代动力学特点。此外,研究也显示,门冬胰岛素较短效人胰岛素显著降低老年患者轻、重度低血糖发生率分别达31%和30%。
更多阅读
门冬胰岛素治疗一例人胰岛素过敏患者3年随访报告
作者:段梦
版权声明:
本网站所有注明“来源:梅斯医学”或“来源:MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明“来源:梅斯医学”。其它来源的文章系转载文章,本网所有转载文章系出于传递更多信息之目的,转载内容不代表本站立场。不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言





#门冬胰岛素#
65
#胰岛#
89
#糖尿病管理#
85
#多样性#
146