CGP指南|USPSTF指南解读系列(一)
2024-01-17 中国全科医学杂志 中国全科医学杂志
本期推荐《阿司匹林用于成年人心血管疾病的一级预防:美国预防服务工作组推荐声明解读》《<肺癌筛查:美国预防服务工作组推荐声明>现状与最新指南解读》。
本文来源
李明艳,史威力,段红艳 . 阿司匹林用于成年人心血管疾病的一级预防:美国预防服务工作组推荐声明解读[J]. 中国全科医学. DOI:10.12114/j.issn.1007-9572.2023.0848.
李迎晨,赵明芳,吴瑛 .《肺癌筛查:美国预防服务工作组推荐声明》现状与最新指南解读[J]. 中国全科医学. DOI:10.12114/j.issn.1007-9572.2023.0852.
编者按
美国预防服务工作组(USPSTF)成立于1984年,是一个独立、非营利、自愿服务的非政府团体,致力于为美国基层全科医生提供基于循证医学的预防和治疗建议。USPSTF成员来自临床预防医学和初级保健领域,其撰写的推荐意见主要服务于基层全科医生,因此USPSTF推荐意见更倾向于预防和疾病筛查、分诊,而非像专科医生指南一样更关注疾病的精确诊断和专科治疗。USPSTF的推荐是基于对现有科研证据的系统性审查,根据证据的强度和预防服务的利弊平衡,为每项推荐赋予字母等级(A、B、C或D级或I级声明),旨在帮助初级保健临床医生和患者共同决定预防服务是否适合患者的需求。USPSTF每年推出10项左右的推荐意见,包括推荐意见总结、临床证据和思考,在其官方网站(https://www.uspreventiveservicestaskforce.org/Page/Name/home)公布,并同时发表于美国顶级学术刊物(主要包括美国医学会会刊JAMA和美国医师协会会刊Ann Intern Med)。按照美国法律,USPSTF推荐评定的A级和B级服务项目,所有医疗保险计划必须将其纳入医保范围,所有受保人免费享受这些医保服务。
《中国全科医学》开辟“USPSTF指南解读系列”栏目,特邀请USPSTF核心成员Li Li教授作为该栏目的执行主编,把握USPSTF推荐更新条目内容的准确性,设计论文整体构架,对USPSTF推荐的背景、目标受众、证据情况、推荐建议以及在实际应用中的注意事项等进行解读,并审校更新条目的翻译和解读。
本期推荐《阿司匹林用于成年人心血管疾病的一级预防:美国预防服务工作组推荐声明解读》《<肺癌筛查:美国预防服务工作组推荐声明>现状与最新指南解读》,下期推荐《他汀类药物用于成年人心血管疾病的一级预防》《<成年人阻塞性睡眠呼吸暂停低通气综合征:筛查>解读》,敬请期待。
PART1 阿司匹林用于成年人心血管疾病的一级预防:美国预防服务工作组推荐声明解读
心血管疾病(CVD)是全球范围内导致死亡的主要原因之一。2022年4月USPSTF基于最新循证研究结果更新并发布了《阿司匹林用于预防心血管疾病的推荐声明》,不推荐≥60岁的成年人启用低剂量阿司匹林进行心血管疾病一级预防,对于10年心血管疾病风险≥10%的40~59岁成年人应该基于医患共同决策,权衡潜在益处和危害后进行个体化决策。本文结合我国实际,对该最新推荐予以解读,为我国阿司匹林用于心血管疾病的一级预防提供参考。
01 2022USPSTF《阿司匹林用于预防心血管疾病的推荐声明》的推荐建议
1.1 适用人群
≥40岁、无CVD症状/体征或CVD事件(包括心肌梗死或卒中史),且无高出血风险的成年人,如消化道溃疡、近期出血、其他增加出血风险的疾病状况或合并用药。
1.2 推荐意见
10年CVD风险≥10%的40~59岁成年人:是否启动低剂量阿司匹林进行CVD一级预防因人而异,应该基于医患共同决策,权衡潜在益处和危害后进行个体化决策(C级推荐)。≥60岁成年人:不推荐启动低剂量阿司匹林进行CVD一级预防(D级推荐)。
1.3 实践应用
1.3.1 CVD风险评估:采用美国心脏病学会(ACC)/美国心脏学会(AHA)的汇集队列方程(PCE)估测10年CVD风险。该公式考虑了年龄、胆固醇水平、收缩压水平、降血压治疗、是否合并糖尿病和吸烟状况,并将CVD的结局如心肌梗死、冠心病死亡、缺血性卒中和卒中相关性死亡作为结果。
1.3.2 出血风险评估:无论是否使用阿司匹林,胃肠道出血、颅内出血和出血性卒中的风险随着年龄的增长而增加。其他出血危险因素,如男性、糖尿病、胃肠道疾病史(如消化性溃疡)、肝病、吸烟和血压升高;以及某些药物,如非甾体抗炎药、类固醇激素和抗凝药物的使用会增加出血风险。在决定启动或继续阿司匹林治疗时应考虑以上危险因素。
1.3.3 医患共同决策:研究表明,即便是对于10年CVD风险≥10%的40~59岁人群,阿司匹林一级预防的净获益很小,因此充分尊重患者的意愿和偏好,推荐进行医患共同决策。对于更关注于降低CVD事件的患者,建议启动小剂量阿司匹林进行CVD的一级预防;而对于更担忧出血风险或者每日服药负担的患者,不建议启动小剂量阿司匹林进行CVD的一级预防。
1.4 推荐剂量
低剂量(≤100mg/d)和其他剂量(50~500mg/d)的阿司匹林在CVD一级预防中的益处是相似的,目前美国临床实践中常用的剂量是81mg/d。
1.5 停药年龄
没有出血高风险因素的患者很少发生出血事件。对于已经开始使用阿司匹林的患者,如果没有出血事件,净收益随着时间的推移而继续增加。然而,随着年龄的增长,出血风险逐渐增加,净收益会逐渐减少,考虑在75岁左右停止使用阿司匹林。正在服用阿司匹林的患者未经咨询临床医生不应擅自停用。临床医生需要考虑年龄、CVD风险和出血风险、患者自身意愿以及服用阿司匹林的原因,决定是否继续服用阿司匹林。
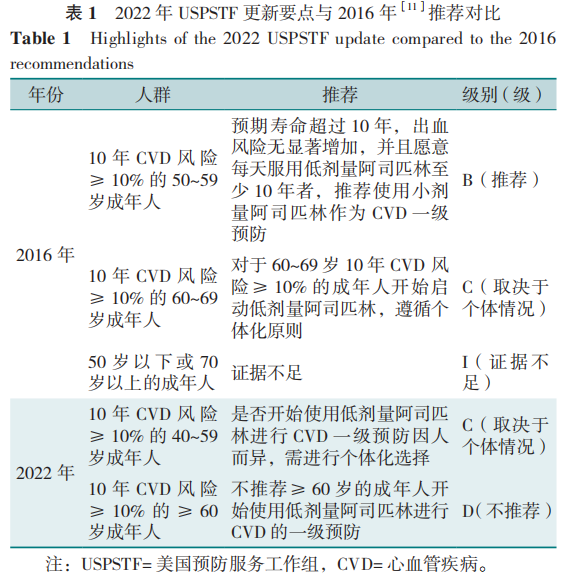
02 2022USPSTF更新要点及其与2016年推荐的对比
2022年USPSTF修改了阿司匹林推荐开始使用的年龄和等级,推荐≥40岁(而非50岁)且CVD风险≥10%的成年人启动阿司匹林的应用;强调根据个人意愿,有选择地启动阿司匹林的使用;对于60岁或以上的成年人,不建议启动阿司匹林进行CVD一级预防(表1)。
03 阿司匹林在CVD一级预防中的证据回顾及净获益
3.1 阿司匹林在CVD一级预防中的获益
2022年USPSTF回顾总结了阿司匹林用于CVD一级预防的最新证据并更新了USPSTF荟萃分析,共纳入13项随机对照临床研究(RCTs)研究,161680例平均年龄53~74岁的患者,结果显示:每日或隔日服用小剂量阿司匹林(≤100mg)可以降低非致死性心肌梗死和非致死性卒中的风险,但不降低CVD死亡和全因死亡风险。
3.2 阿司匹林在CVD一级预防中的出血危害
一项纳入10项研究的荟萃分析(n=119130)显示:阿司匹林(≤100mg/d)使消化道出血风险增加58%。另一项纳入11项研究的荟萃分析(n=134470)显示:阿司匹林使颅内出血风险增加了31%。小剂量阿司匹林没有增加致死性出血性卒中的风险。随着年龄的增长,尤其是≥60岁的成年人,出血绝对风险以及出血造成的危害显著增加。由于阿司匹林一级预防试验中观察到的致命性胃肠道出血数量非常少,且报道不一致,阿司匹林是否增加致命的胃肠道出血风险尚不明确。
3.3 阿司匹林在CVD一级预防中的净获益
除了系统回顾阿司匹林用于CVD一级预防的RCTs之外,2022年USPSTF还进行了模拟建模来评估其一级预防的净获益,结果表明:阿司匹林一级预防对于10年CVD风险≥10%的40~59岁人群有很小的净获益,对≥60岁以上人群则没有净获益。见表2。

进一步评估持续使用阿司匹林至65、70、75、80岁或85岁的终生净获益时,建模数据表明,在75~80岁之后持续使用阿司匹林的终生净获益几乎没有增加。需要注意的是,60岁或70岁的人群,继续使用阿司匹林与开始启用阿司匹林的净获益是不同的。可能原因在于,与60~70岁才评估为 CVD高风险的患者相比,40~50岁就评估为CVD高风险的患者,更符合阿司匹林一级预防的指征,对其继续服用阿司匹林获益才会更高。
04 新推荐对我国阿司匹林CVD一级预防工作的启示
4.1 CVD危险分层的综合评估
CVD是多种危险因素共同作用的结果,各种危险因素的协同作用显著增加CVD风险,总体风险评估是CVD一级预防的基础,在制定干预措施之前应进行全面的CVD风险评估。2022年USPSTF仍然采用ACC/AHA的PCE进行10年CVD风险评估,这一风险评估模型主要针对美国人群为对象,且评估结果为估测结果,存在一定的误差,并不适合我国人群。目前,我国对18~75岁的成年人,主要采用基于我国人群长期队列研究建立的“中国成年人心血管病一级预防风险评估流程图”进行CVD风险评估和危险分层。对不同的风险等级给予相应强度的干预措施,可以提高干预效果,避免过度治疗可能造成的危害,同时优化医疗资源配置,合理使用医疗费用。目前各国有关阿司匹林CVD一级预防推荐的危险分层是一致的,均为10年CVD风险≥10%的人群。
4.2 启动阿司匹林一级预防的年龄之争
2022年USPSTF首次启用了微观模拟模型来指导阿司匹林CVD一级预防的策略选择,并将质量调整生命年(QALYs)和获得生命年作为临床获益的评价指标,受益程度显示得简单清晰,非常方便临床医生理解和掌握。微观模拟模型显示只有40~59岁10年CVD风险≥10%的人群,开始服用阿司匹林后QALYs和获得生命年具有适度的临床净获益,再次确定了CVD高危人群仍可从阿司匹林一级预防中获益。因此,新推荐修改了阿司匹林推荐使用的年龄和等级,推荐40岁而非50岁作为阿司匹林一级预防的启动年龄。
2022年USPSTF微观模拟模型显示≥60岁人群几乎没有临床净获益,60岁以上不建议启动阿司匹林一级预防。但是,在中国鄞州电子健康档案研究(CHERRY)中,采用马尔可夫(Markov)模型的方法模拟比较不同指南推荐的阿司匹林启动年龄对CVD一级预防的预期获益与风险,结果提示现阶段在我国人群中降低阿司匹林的启动年龄上限并没有明显优势。
2022年USPSTF微观模拟模型显示:随着年龄增长,出血发生率增加,临床净获益不再增加,75岁左右建议停用阿司匹林一级预防,与我国指南的推荐基本一致。
4.3 启动阿司匹林一级预防前的其他措施
4.3.1 血压水平的评估:《2019阿司匹林在心血管疾病一级预防中的应用中国专家共识》建议,启动阿司匹林治疗前将血压控制在140/90 mmHg(1 mmHg=0.133 kPa)以下,能够同时兼顾效果与安全性,更适合我国国情。因此,在中国人群中开展阿司匹林一级预防时,评估血压控制的水平可能更有意义。
4.3.2 获益-出血风险比的评估:各国指南均建议启动阿司匹林一级预防前进行出血风险评估,并在使用过程中定期或动态地评估获益-出血风险比,发现问题及时处理。按照相关专科规范,采取降低消化道出血风险的防范措施,提前治疗消化道活动性病变(包括根除幽门螺杆菌),必要时预防性应用质子泵抑制剂或H2受体拮抗剂。针对消化道出血高风险人群的筛查,目前尚无公认的方法,尚需更多的研究来指导临床实践。
4.4 医患共同决策
各国指南均建议临床医生应该综合考虑年龄、CVD风险、出血风险、患者意愿,与患者沟通潜在利弊后共同决策是否启动小剂量阿司匹林进行CVD一级预防。
4.5 启动阿司匹林一级预防的合适人群
高危CVD包括:(1)≥40岁的糖尿病患者;(2)低密度脂蛋白胆固醇(LDL-C)≥4.9mmol/L;(3)慢性肾脏病(CKD)3/4期;(4)正常高值血压+≥3个危险因素;(5)高血压+≥1个危险因素。
中危CVD包括:(1)正常高值血压+2个危险因素;(2)高血压不合并危险因素。
高危余生风险包括:(1)收缩压≥160mmHg或舒张压≥100mmHg;(2)非高密度脂蛋白胆固醇(HDL-C)≥5.2mmol/L;(3)HDL-C≤1mmol/L;(4)BMI≥28kg/m2;(5)吸烟。
综上,小剂量阿司匹林应用于CVD一级预防的地位是不容置疑的。在医患共同决策的基础上,选择合适的患者、在合适的时机启动阿司匹林的治疗对CVD的预防至关重要。总的来说,CVD高风险且出血低风险患者更能从阿司匹林的一级预防中获益。不足之处,我国尚缺乏高质量有关阿司匹林一级预防的RCTs研究,目前的研究多为小样本研究或者队列研究,且多使用单剂量阿司匹林(100 mg/d),期望我国能有更多阿司匹林一级预防效益的RCTs研究,从而更有针对性地指导我国CVD的防治工作。
PART2《肺癌筛查:美国预防服务工作组推荐声明》现状与最新指南解读
肺癌是全球范围内死亡率最高的癌症,早期筛查和早期治疗对于改善患者预后、延长患者生存时间以及提高总体生存率至关重要。10余年来,肺癌筛查指南不断根据最新证据进行更新。2021年美国预防服务工作组(USPSTF)全面更新了肺癌筛查的相关推荐意见,并通过一项系统性回顾和协作建模研究,全面评估了肺癌筛查益处和危害的平衡,并对使用低剂量计算机断层扫描(LDCT)进行肺癌筛查的测试性能进行了仔细考量,提供了关于肺癌筛查的开始和结束时间、最佳筛查时间间隔以及不同筛查策略的相对益处和风险的最新信息,更新了肺癌筛查的相关推荐意见。本文旨在对该推荐更新情况进行解读,结合国内外的肺癌流行病学、危险因素相关报道、现行指南或专家共识更新概要以及筛查现状,为我国肺癌筛查提供参考建议。
01 肺癌流行病学
肺癌是全球范围内癌症的主要发病和死亡原因。据估计,2020年约有 180万死亡病例,预计到2040年,全球肺癌死亡人数将增加67%。肺癌是男性癌症死亡的主要原因,是女性癌症死亡的第二大原因(仅次于乳腺癌)。中国肺癌的发病率与死亡率均高于世界水平。
肺癌作为一种复杂的多因素性疾病,其危险因素涵盖了各个方面。其中,吸烟是肺癌最重要的危险因素,吸烟者患肺癌的相对风险大约是不吸烟者的20倍,吸烟数量和吸烟年数与恶性肿瘤的发生风险成正比。世界范围内,肺癌发病率的差异主要受烟草流行和历史吸烟模式的影响。据统计,发达国家肺癌的患病率和死亡率是发展中国家的3~4倍,发达国家已经采取了积极的控烟政策,但发展中国家吸烟率仍居高不下。
二手烟也是公认的肺癌危险因素,估计可使肺癌发病风险增加 20%~30%,增加比率与暴露程度成正比。除烟草外,肺癌发生的其他危险因素还包括年龄、环境暴露、慢性阻塞性肺疾病、人类免疫缺陷病毒(HIV)感染、饮食和代谢因素、基因风险因素等。因此,在烟草流行率相对较低的女性中,肺癌发病率也仍然呈上升趋势。研究表明,中国女性肺癌的发病率和死亡率除了与吸烟有关外,还与户外空气污染以及室内固态燃料的使用(主要用于取暖和烹饪)有关;全球约有14%的肺癌死亡病例与高水平的PM2.5相关,而中国这一比例高达20.5%。上述数据突显了环境因素对中国女性肺癌发病和死亡的显著影响。
02 肺癌筛查
2.1 筛查风险评估
USPSTF推荐使用年龄和吸烟史来确定是否需要进行肺癌筛查,不推荐采用更为复杂的风险预测模型。与年龄和吸烟史这两个切实可及的风险因素相比,应用更复杂的风险预测模型能否改善肺癌筛查的结果,证据不足。USPSTF推荐承认存在很多除吸烟外的危险因素,肺癌也可能发生在从未吸烟的人群或者不符合筛查标准的人群中。然而,吸烟仍然是肺癌的主要危险因素,所有有关肺癌筛查的试验是针对吸烟者或曾吸烟者进行的,临床试验和建模数据支持目前的USPSTF推荐,认为其在效益和危害之间取得了合理的平衡。
2.2 筛查现状
一项多中心研究发现,在中国对LDCT应用于肺癌筛查的接受率仅为33%,远低于乳腺癌、结直肠癌等,这也引起了很多医院、医生,甚至健康中心对肺癌早期筛查的关注,倡议通过早期筛查,为中国肺癌患者提供更早的治疗和干预,从而有效提高其生存率。
2.3 筛查策略
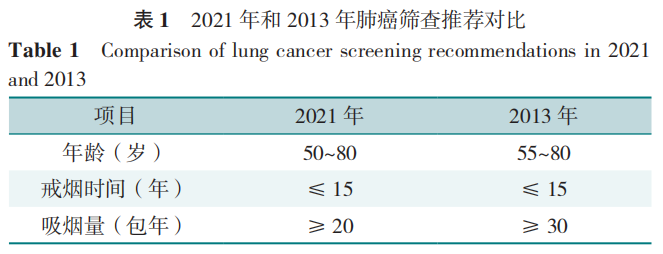
大量证据表明,肺癌筛查可改善患者的预后和生存质量。2011年,美国首先发布了肺癌筛查指南,明确将胸部LDCT视为首选的肺癌筛查方法。随后2013年及2021年的USPSTF推荐也延续这一观点,明确将LDCT作为首选筛查工具。如表1所示,2013年USPSTF推荐对55~80岁的成年人通过LDCT进行肺癌筛查,要求这些成年人具有30包年吸烟史,且目前仍在吸烟或在过去15年内戒烟(A-55-80-30-15),2021年USPSTF推荐进行了调整,更改了年龄范围和包年吸烟评价标准。推荐每年对50~80岁的成年人通过LDCT进行肺癌筛查,要求这些成年人有20包年吸烟史,且目前仍在吸烟或在过去15年内戒烟(A-50-80-20-15)。在我国,2015年发布了肺癌筛查专家共识将LDCT纳入常用的筛查方法;2023年,最新修订的中国肺癌筛查指南仍将该检查推荐为肺癌筛查的首选方法。这也表明,在国际与国内层面,LDCT作为肺癌筛查工具日益获得广泛认可和应用。
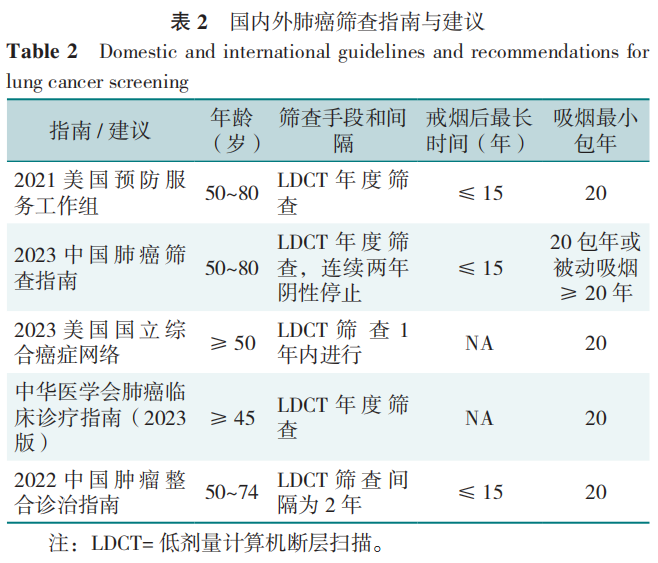
肺癌筛查指南为不同年龄和风险的人群提供了详细建议。从世界范围来看,最新的肺癌筛查标准大同小异。《中国肺癌低剂量CT筛查指南(2023年版)》针对50~80岁、吸烟史≥20包年或被动吸烟≥20年、戒烟不超过5年以及长期接触氡、砷、铍、铬及其化合物、石棉、氯甲醚、二氧化硅、焦炉逸散物和煤烟等肺癌致癌物的人群,强调将筛查与戒烟相结合,以更全面、准确地评估和干预肺癌风险。《中华医学会肺癌临床诊疗指南(2023 版)》则推荐45岁以上的个体要结合吸烟、二手烟暴露等多因素确定筛查策略。中国肿瘤整合诊治指南则建议50~74岁的具有家族史及肺癌高危因素的个体进行筛查。国内外肺癌筛查指南与建议详见表2。
2.4 筛查间隔
关于施行肺癌筛查的时间间隔,USPSTF推荐进行年度筛查。我国目前多数指南也是推荐1次/年的肺癌筛查策略,并提出筛查的时间间隔不应﹥2年;如果每年进行筛查的结果是正常的,后续建议每1~2年进行1次筛查。
2.5 肺结节管理与肺癌筛查准确性
肺癌筛查的准确性对于及早发现潜在的肺癌病变至关重要,而肺结节评估则成为肺癌筛查中的一个关键环节。USPSTF推荐未对肺结节的分类筛查标准进行明确定义。为了明确不同结节分类方法对LDCT准确性的影响,USPSTF进行了3项回顾性研究对Lung-RADS(Lung imaging reporting and data system)和国际早期肺癌行动计划(I-ELCAP)的标准进行了比较,其中1项研究表明,Lung-RADS可提高LDCT筛查的特异度,但会降低其灵敏度;另外2项研究则发现,使用I-ELCAP标准会提高LDCT筛查的阳性预测值。
03 干预措施
USPSTF推荐强调了吸烟者在筛查计划中接受戒烟干预措施的必要性,鼓励将戒烟干预纳入所有的肺癌筛查计划,此外,建议任何通过初级保健机构进行肺癌筛查的个体应在肺癌筛查的同时接受戒烟干预。
04 效果评价
根据USPSTF的一系列综合评估,得出结论:对于那些具有肺癌高风险因素的个体,采用LDCT进行1次/年的肺癌筛查具有中等净效益。在这一结论中,达到中等净效益的前提如下:首先,筛查应限定在高风险人群,方可确保资源的有效利用;其次,图像解释的准确性需要达到或超过在临床试验中观察到的水平,以避免误诊或漏诊;最后,大多数假阳性结果应通过连续的影像学检查而不是侵入性的干预措施来解决,以期最大限度减少不必要的焦虑和医疗成本。
05 筛查相关早期诊断和治疗的获益
总体而言,肺癌筛查通过早期发现疾病从而减轻治疗负担、促使积极生活方式的改变以及提升心理健康等方面给筛查人群带来全面的获益,为肺癌的预防和管理做出了重要的贡献。
06 筛查相关早期诊断和治疗的潜在危害
肺癌筛查及治疗可能带来一系列危害。筛查的潜在危害包括假阳性结果、过度诊疗、辐射诱发的癌症、情感困扰或焦虑的增加。假阳性结果可能导致额外的影像学检查、活检或外科手术,从而可能引发并发症,增加额外的、不必要的侵入性操作以及治疗。2013年USPSTF标准(A-55-80-30-15)会导致每个人在一生的筛查中出现 2.2 次假阳性结果,2021年USPSTF标准(A-50-80-20-15)则会导致每个人在筛查的一生中出现1.9次假阳性结果。也就是说,采用较小的起始筛查年龄或较低的吸烟评价标准会减少不必要的筛查。进一步数据证实,与2013版USPSTF推荐相比,2021版筛查策略还可减少肺癌筛查导致的过度诊疗(分别为6.3%和6.0%)和辐射相关肺癌死亡的发生风险(分别为 38.6/100000 和20.6/100000)。
在中国,肺癌筛查与干预的实施,也存在与国际研究相似的一系列潜在危害。根据CISNET建模研究的结果,提示临床医生需要审慎评估筛查资格标准的影响,以平衡筛查的准确性和潜在危害的可能性。在中国的实践中应用更年轻的年龄起点或者相对较低的吸烟资格标准,可能能够识别更多的患者,但也需要注意可能增加假阳性结果。总的来说,中国的肺癌筛查与干预需要在取得潜在益处的同时,密切关注并尽量降低可能的危害。在未来的研究和实践中,临床医生应该更加注重在中国的特定背景下优化肺癌筛查计划,以最大限度地提高筛查的效果并减少潜在的负面影响,并为患者提供充分的信息和支持,以帮助他们做出明智的决策。
小结
USPSTF推荐强调了肺癌筛查的个体化和精准性,汇集了大量科学研究和实证证据,为中国医生提供了宝贵的国际参考,并在肺癌筛查方面提供了合理的决策支持。USPSTF推荐明确了肺癌筛查的标准和最佳实践策略,包括筛查的开始和结束时间、筛查方法和频率,还着重强调了患者的风险因素,有助于更精确地识别高危人群。此外,通过减少不必要的侵入性检查、使用更安全有效的筛查方法,也有助于改善患者的就医体验、减轻医疗系统的负担。然而,USPSTF推荐是基于西方人群进行建模的,中国的临床医生应该将其视为参考性建议,并根据国内的流行病学数据和资源状况进行适应性调整,在实际施行过程中,权衡利弊,综合全面地考虑各种因素,以确保筛查策略更符合中国国情。
作者:中国全科医学杂志
版权声明:
本网站所有注明“来源:梅斯医学”或“来源:MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明“来源:梅斯医学”。其它来源的文章系转载文章,本网所有转载文章系出于传递更多信息之目的,转载内容不代表本站立场。不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言









最基本的往往是最易被忽视的
28
知识的积累学习是的治疗更加规范!!!
31
#肺癌# #阿司匹林# #心血管疾病# #USPSTF#
25