罕见病例:这是个临床判断“准确”算不上,“误诊”也不是;PET对吧也不是,错吧也不算的奇怪病例
2024-01-05 叶建明 叶建明说结节
今天分享的病例就比较奇怪,我们来看看是什么样的情况。
前言:临床医生其实挺有意思的,外科医生更有意思。内科医生如果诊断不明确,讨论来讨论去可能仍是各执一词,最后仍是难以明确。可外科不一样,切出来一化验就明确了。回头再分析回顾就能不断的积累经验,能找出之所以这样表现或之所以不这样表现的原因来。我觉得自己坚持写病例分享有很大的原因也是将自己碰到的病例有异于常规表现的记录回顾分析,增加自己的印象,并转换成文字保存;将典型的病例整理出来与大家分享,则有利于知识的扩散,帮助初学者;将失误与失败的病例进行分析则是一能找出疏漏之处以免下次再犯,二是提醒同道们注意,避免踩同样的坑。所以这是非常有意义的事。今天分享的病例就比较奇怪,我们来看看是什么样的情况。
病史信息:

患者检查发现左肺结节才一周。来我院多学科门诊后建议他做了靶扫描,结果与会专家一致认为考虑肺癌,且应该尽早手术治疗。
影像展示与分析:
非薄层CT图像:
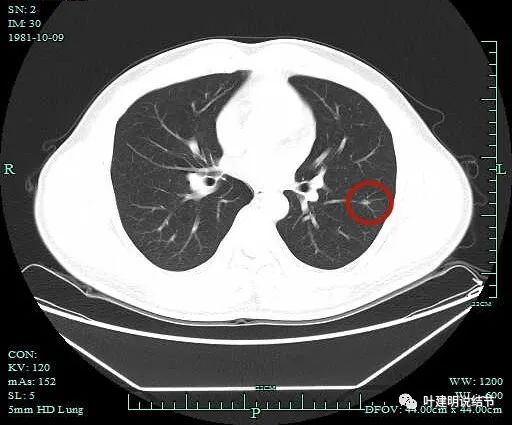
病灶出现,位于左下叶,靠血管近,密度较高。
上图见病灶密度很高,总体轮廓较清,边缘不太光滑。
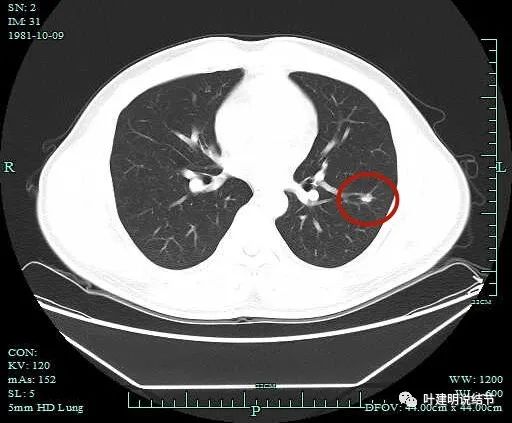
上图见边缘区域密度较淡,有些像磨玻璃。但有纤细血管与之关系密切。
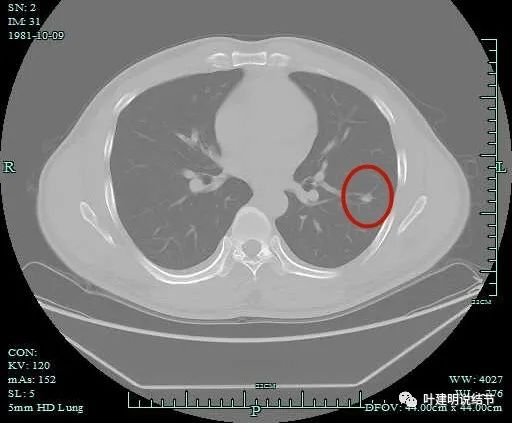
调整到类似骨窗后见病灶无钙化。是软组织影。
薄层CT影像:
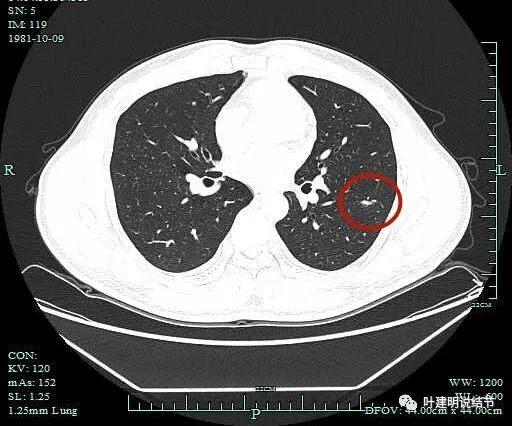
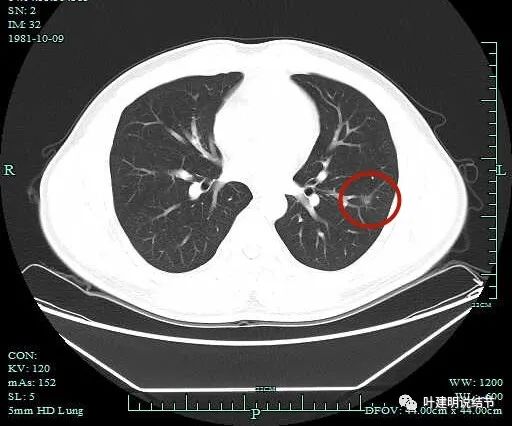
病灶出现。
密度较高。
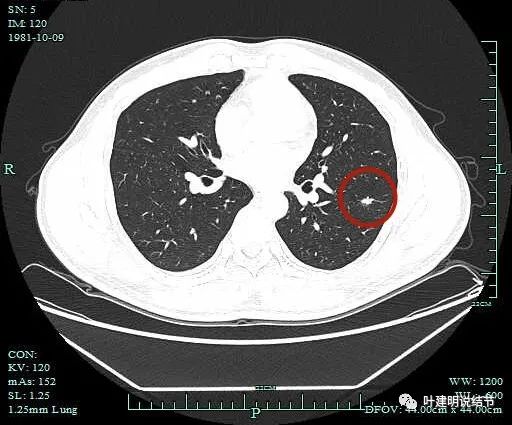
表面欠平滑。
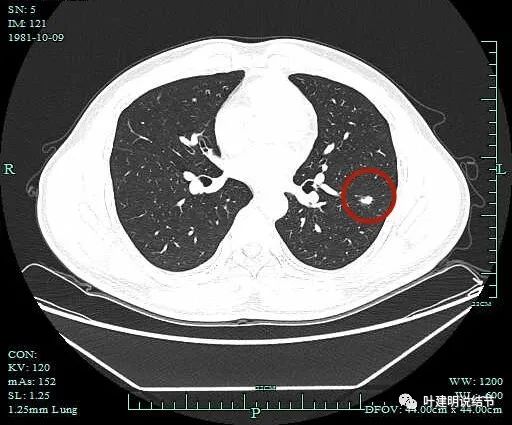
这个层面很不舒服:血管被病灶牵拉过来;中间小空洞或细支气管扩张;连续有毛刺征;整体轮廓清没有卫星灶。像恶性些,尤其是它与血管之间的关系。
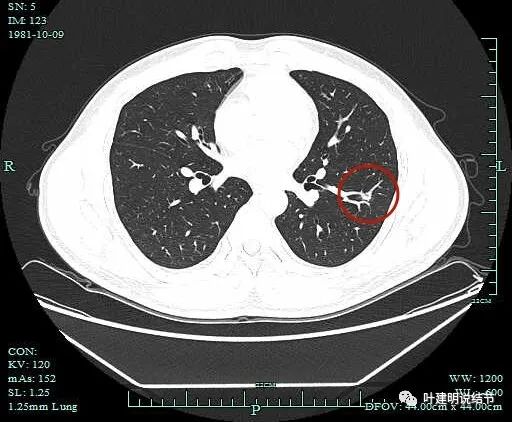
血管与病灶间没有间隙。
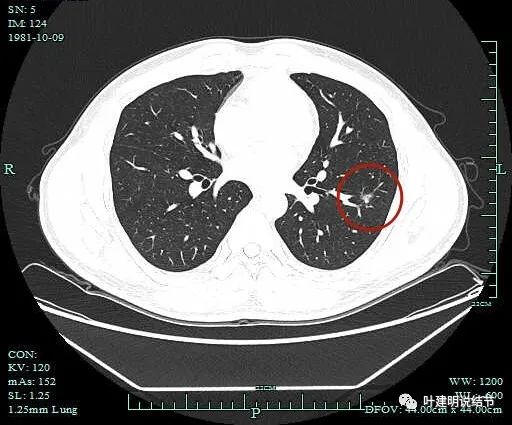
边缘区域有磨玻璃密度成分。
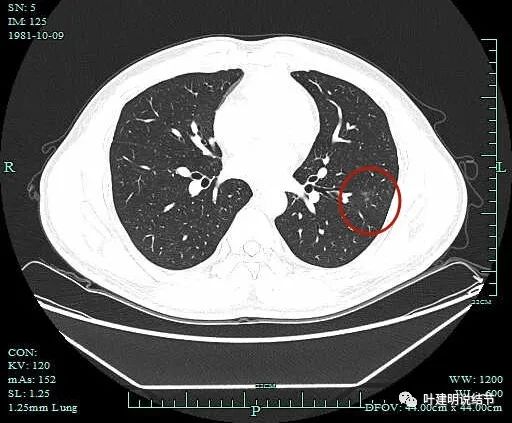
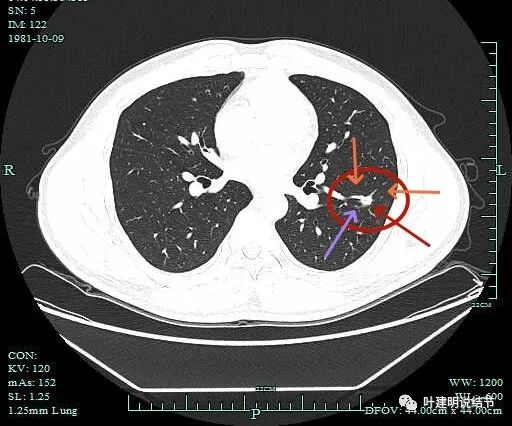
上图只有少许磨玻璃密度成分了。
靶重建影像:
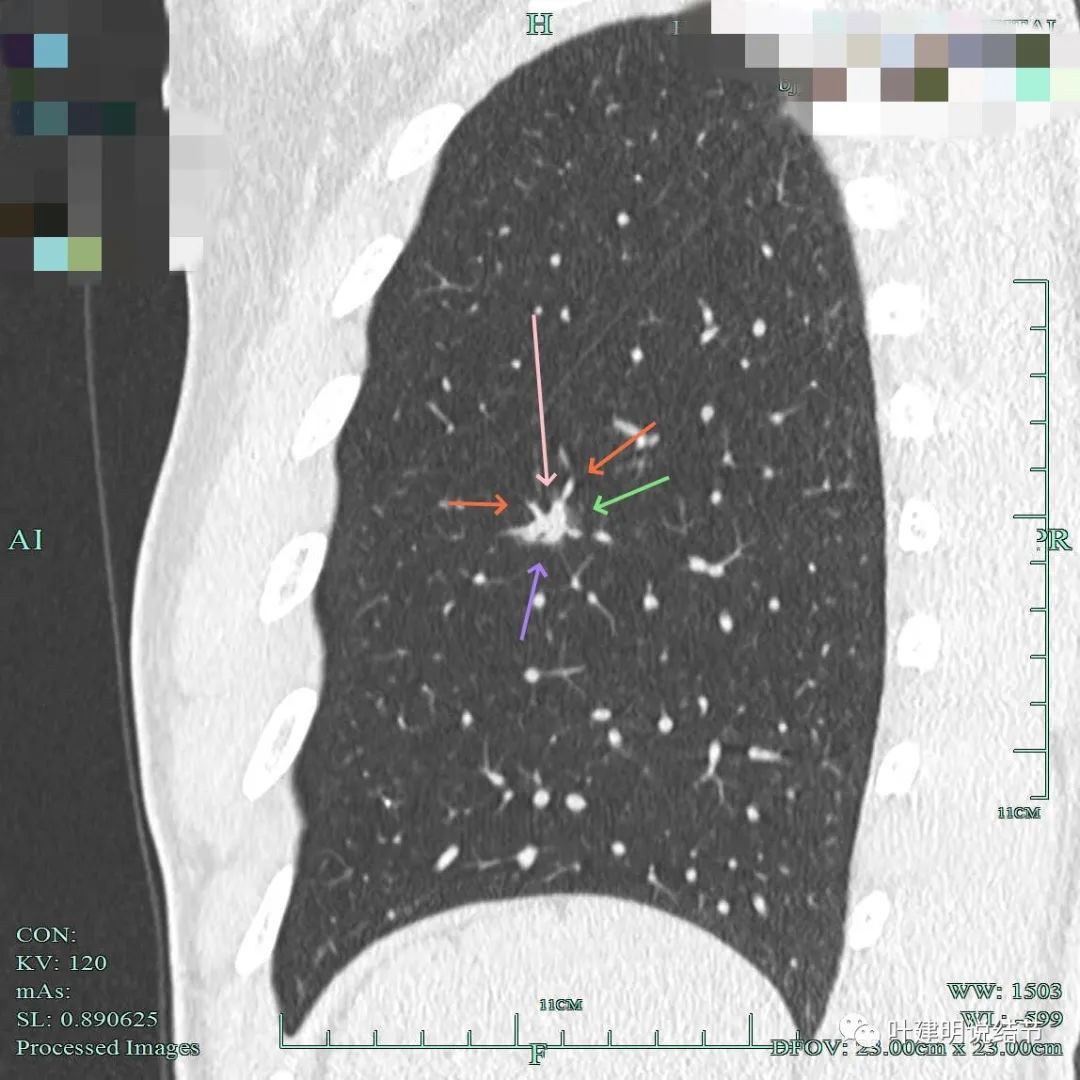
混合磨玻璃密度病灶,磨玻璃部分密度略显淡;整体轮廓较清;有血管进入,边缘有细毛刺样征。
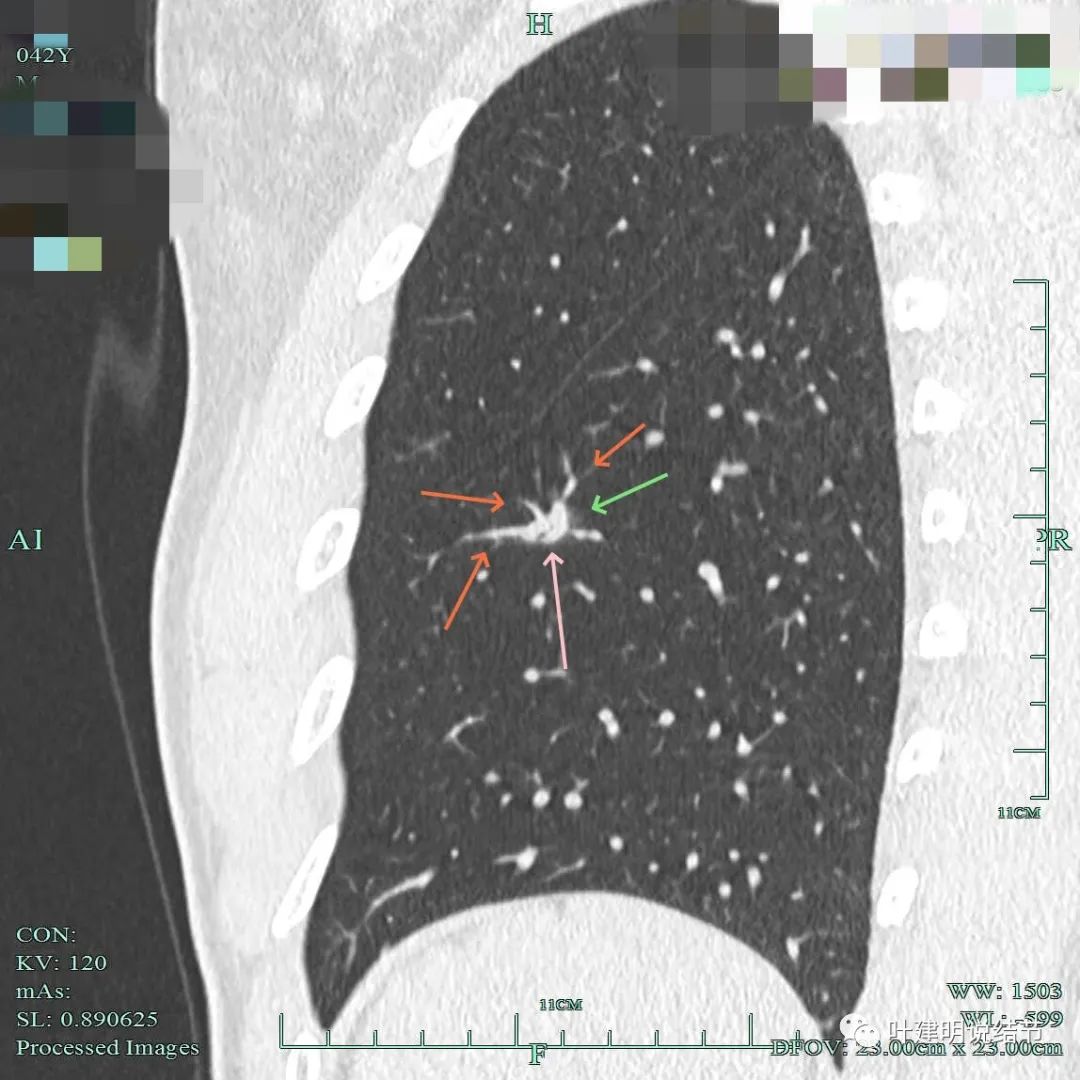
血管进入并异常增粗;边上少许磨玻璃成分;表面不平,灶同有低密度(扩张细支气管管?)。
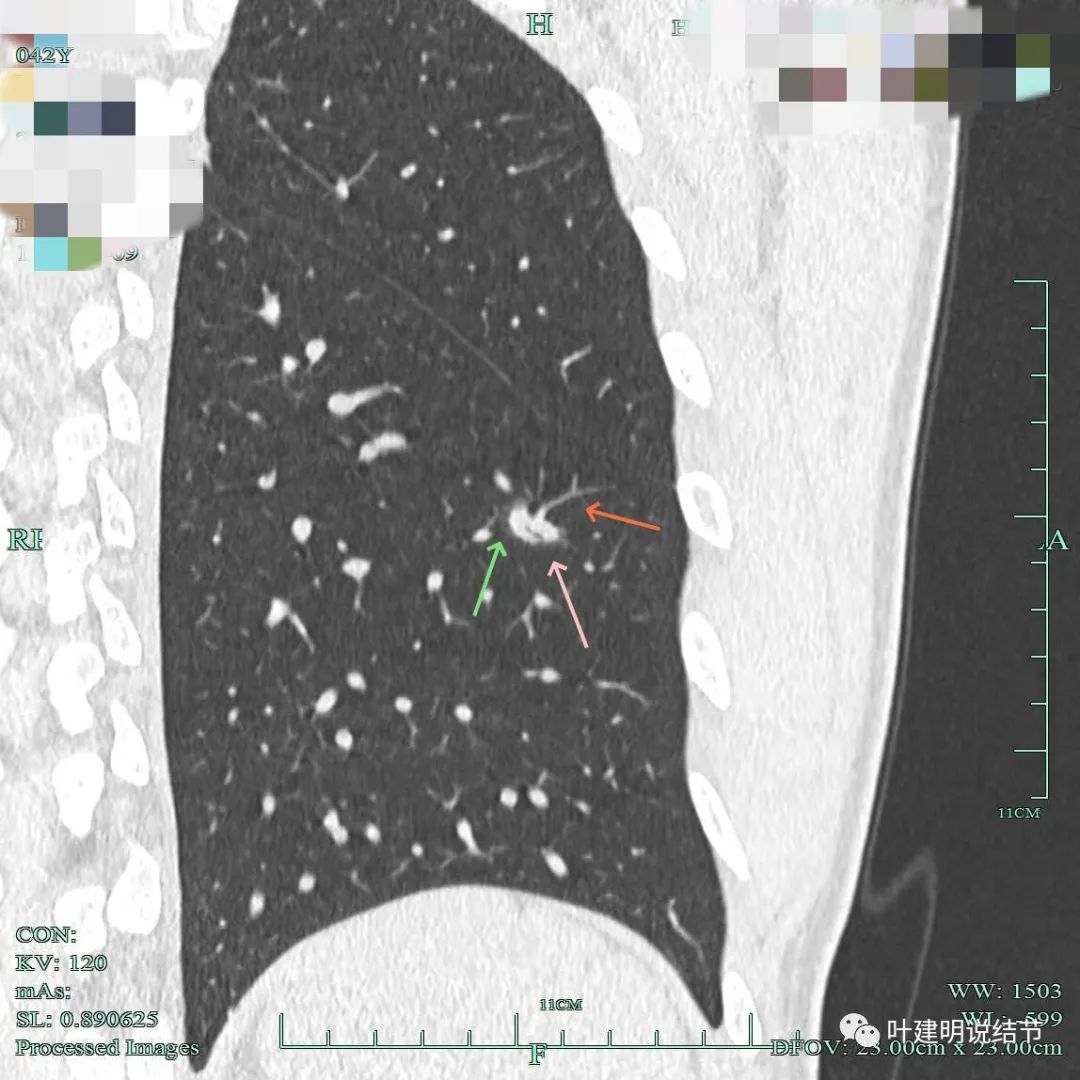
血管征明显,磨玻璃成分也是明显的,但相较来说,磨玻璃成分的密度显得低了点而实性的成分太高了点。
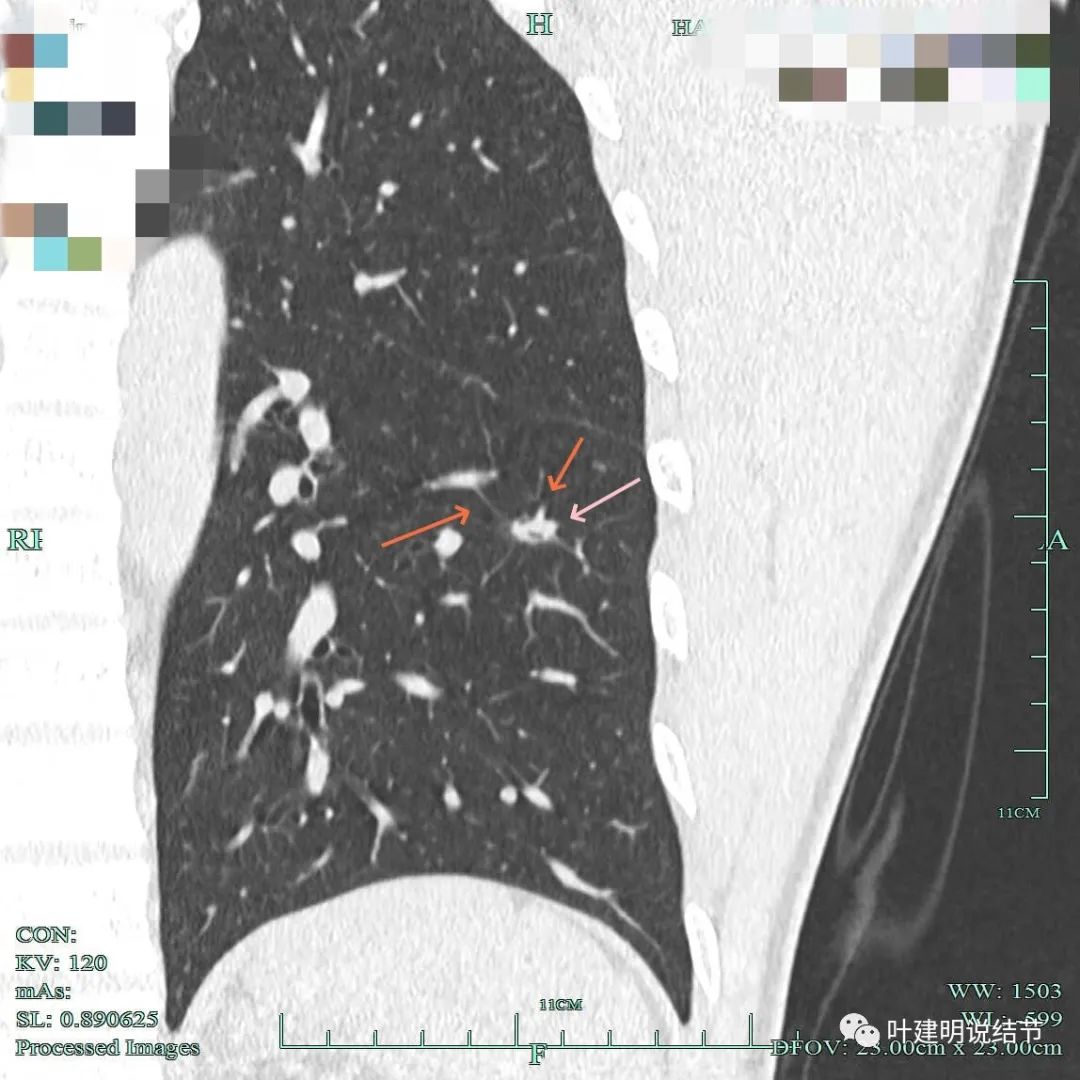
有微小血管进入,也有较粗的血管进入。部分毛刺显得有点细。
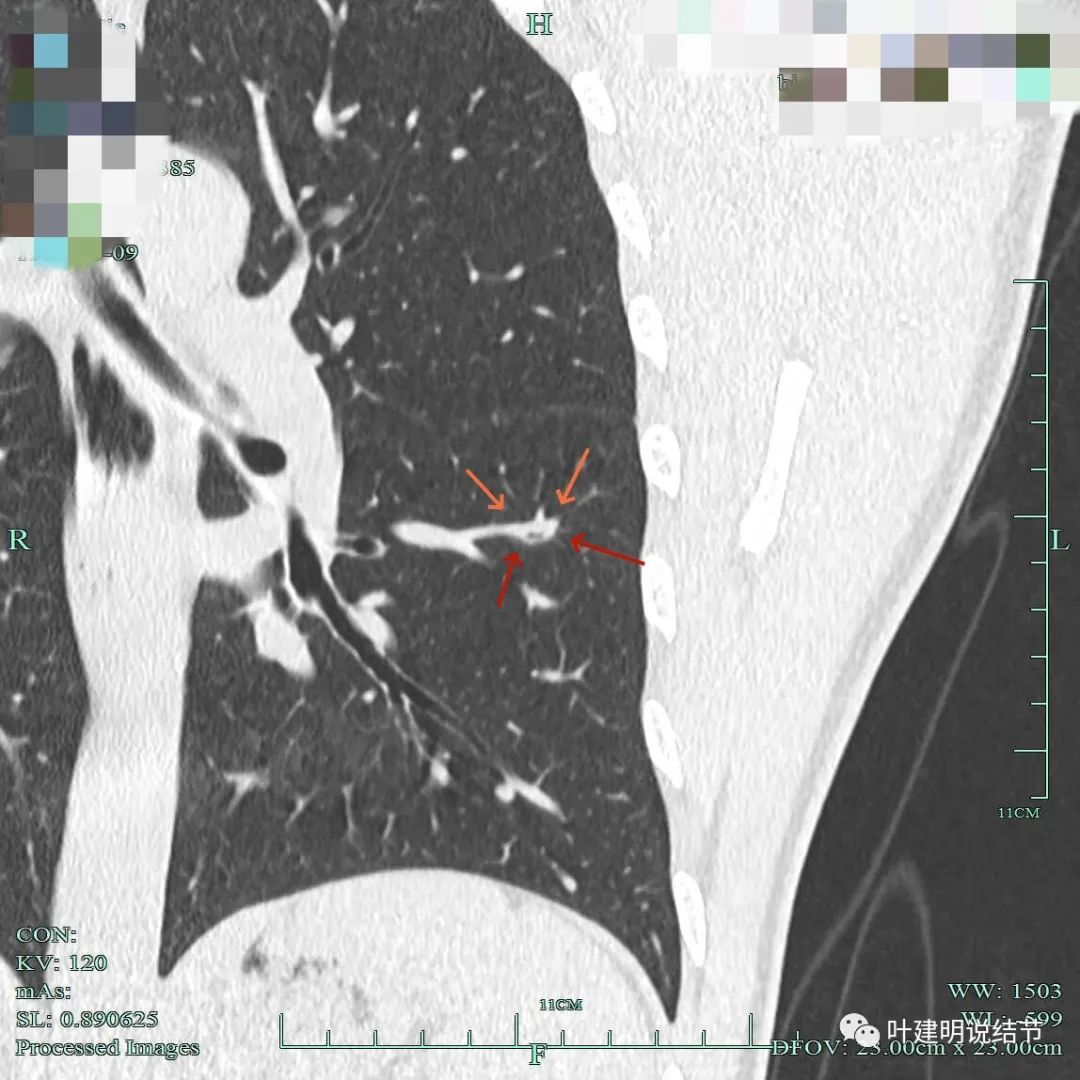
血管与病灶没有间隙,关系密切。
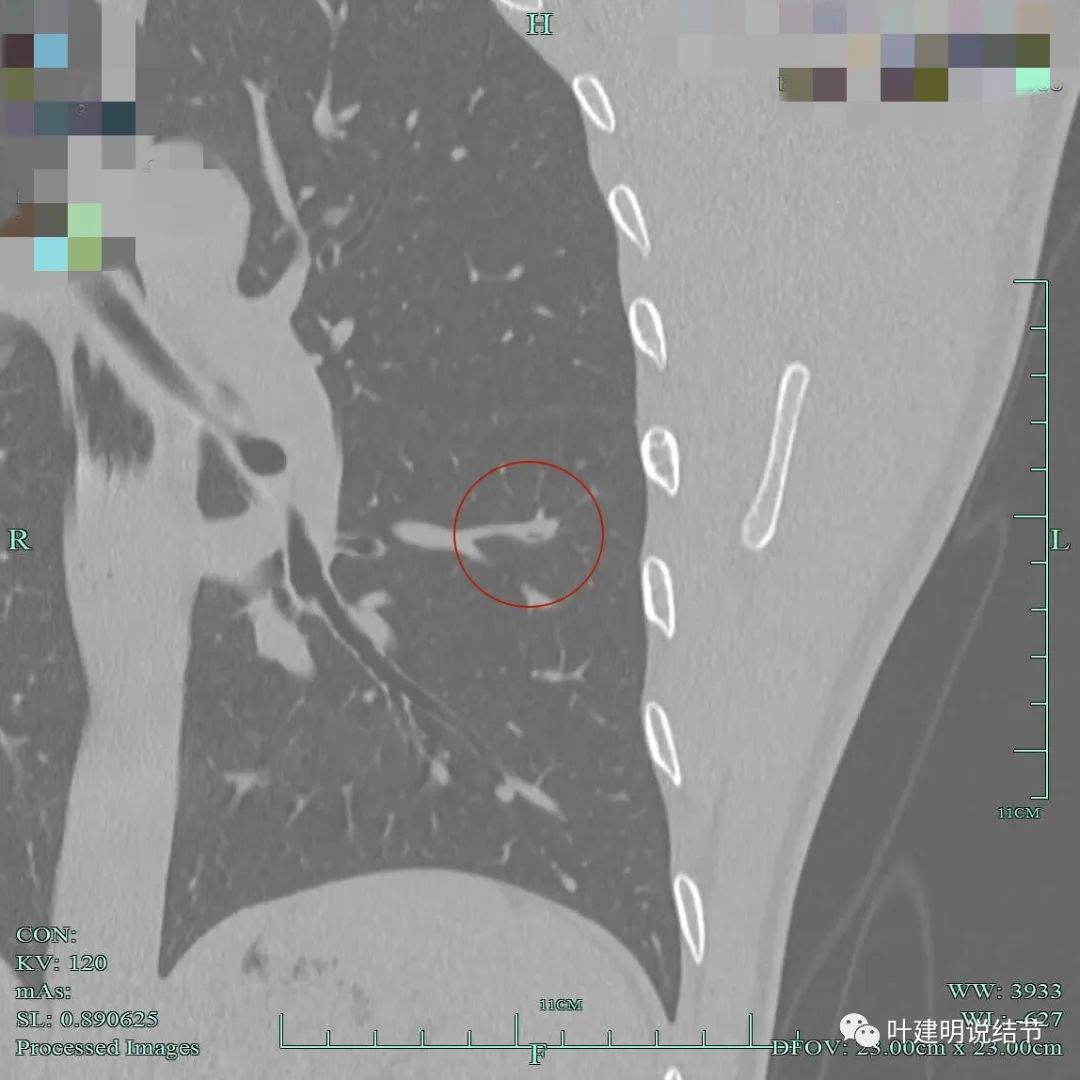
没有钙化。
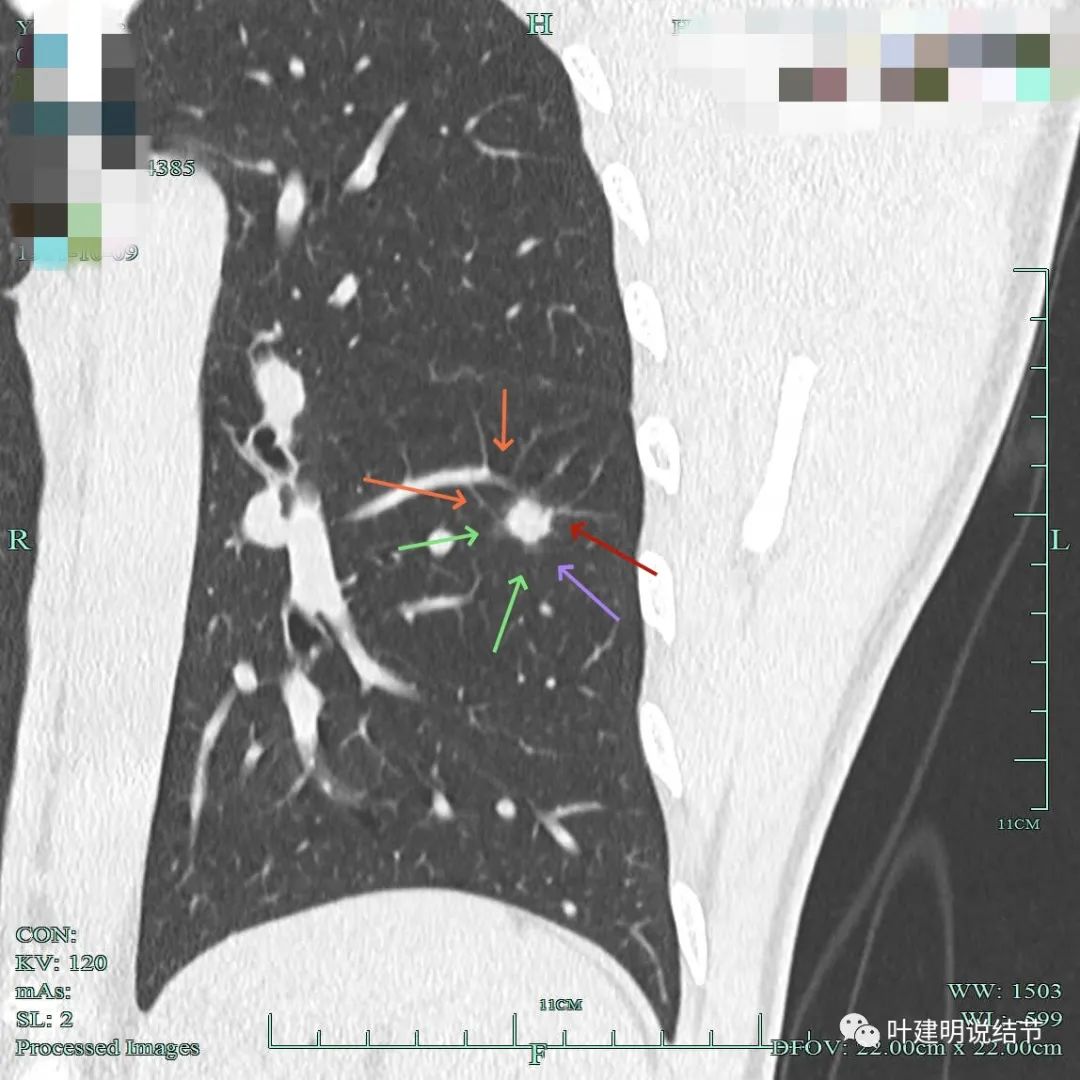
这具层面见血管进入,病灶是混合密度,但磨玻璃成分的密度较低,病灶表面不平。

血管征明显,灶内密度较高。
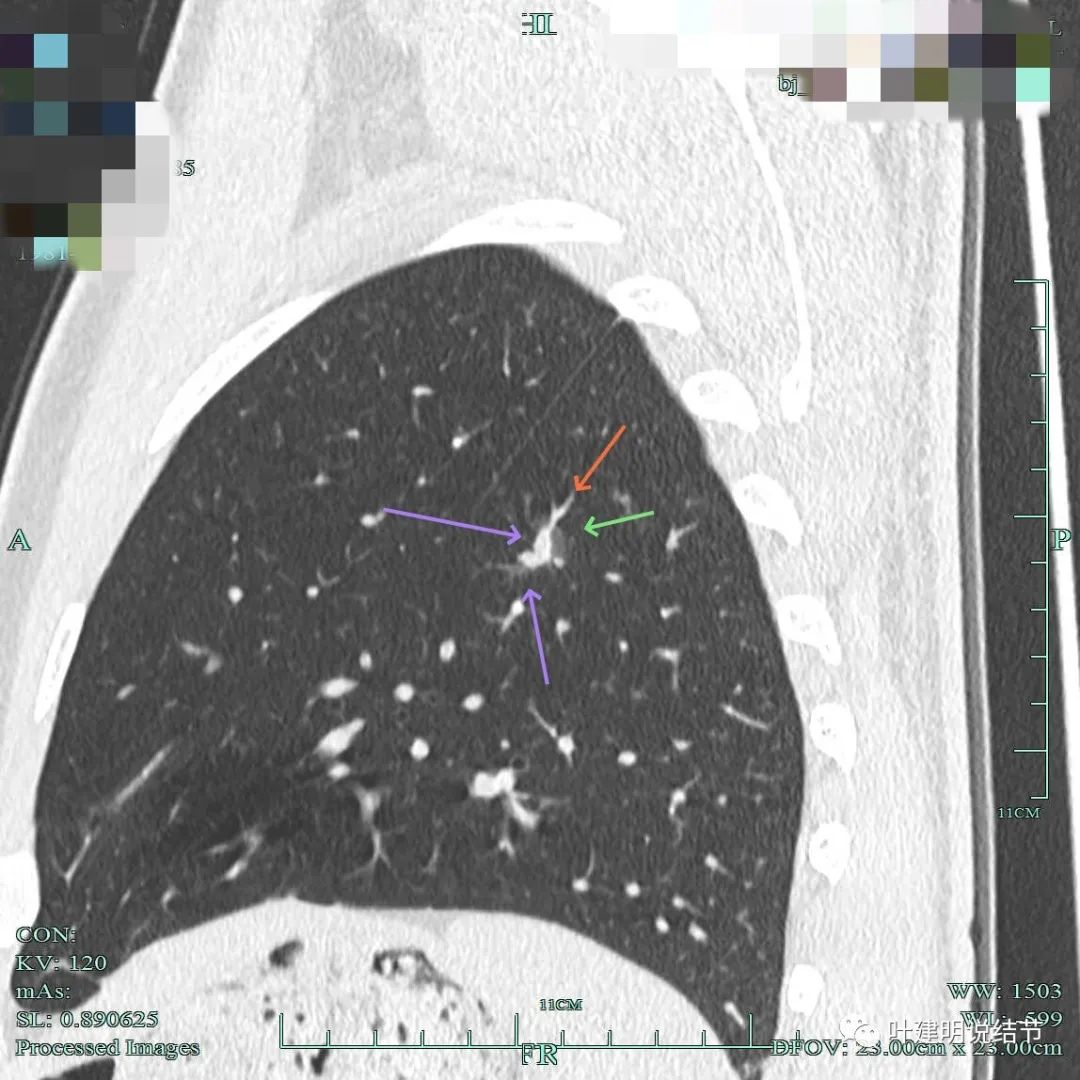
上图的磨玻璃显得瘤肺边界清楚。灶内实性成分密度高,不平,部分边缘有细毛刺征。
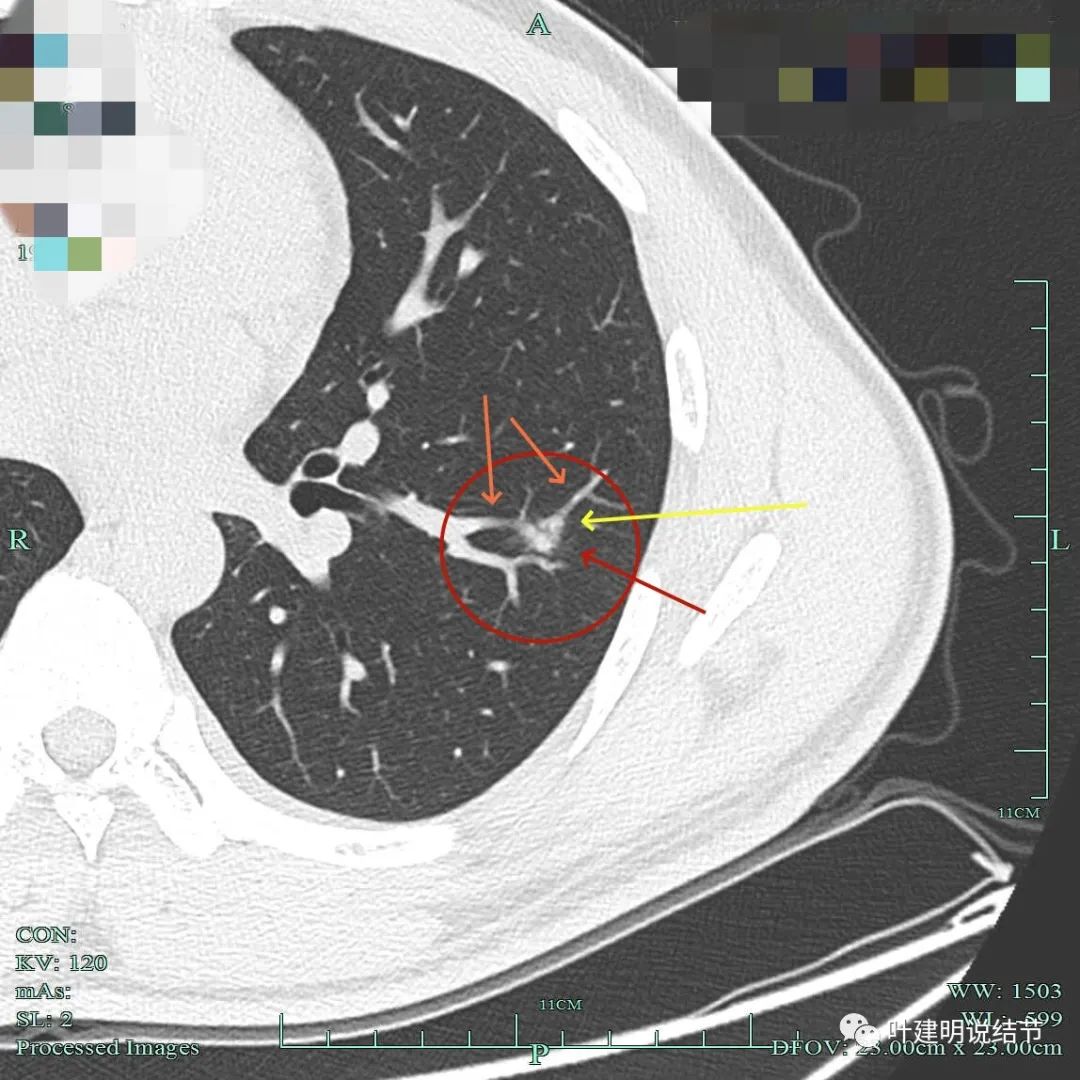
上图层面也很不舒服:最主要是血管与病灶融在一起,感觉血管被病侵犯影响的样子。
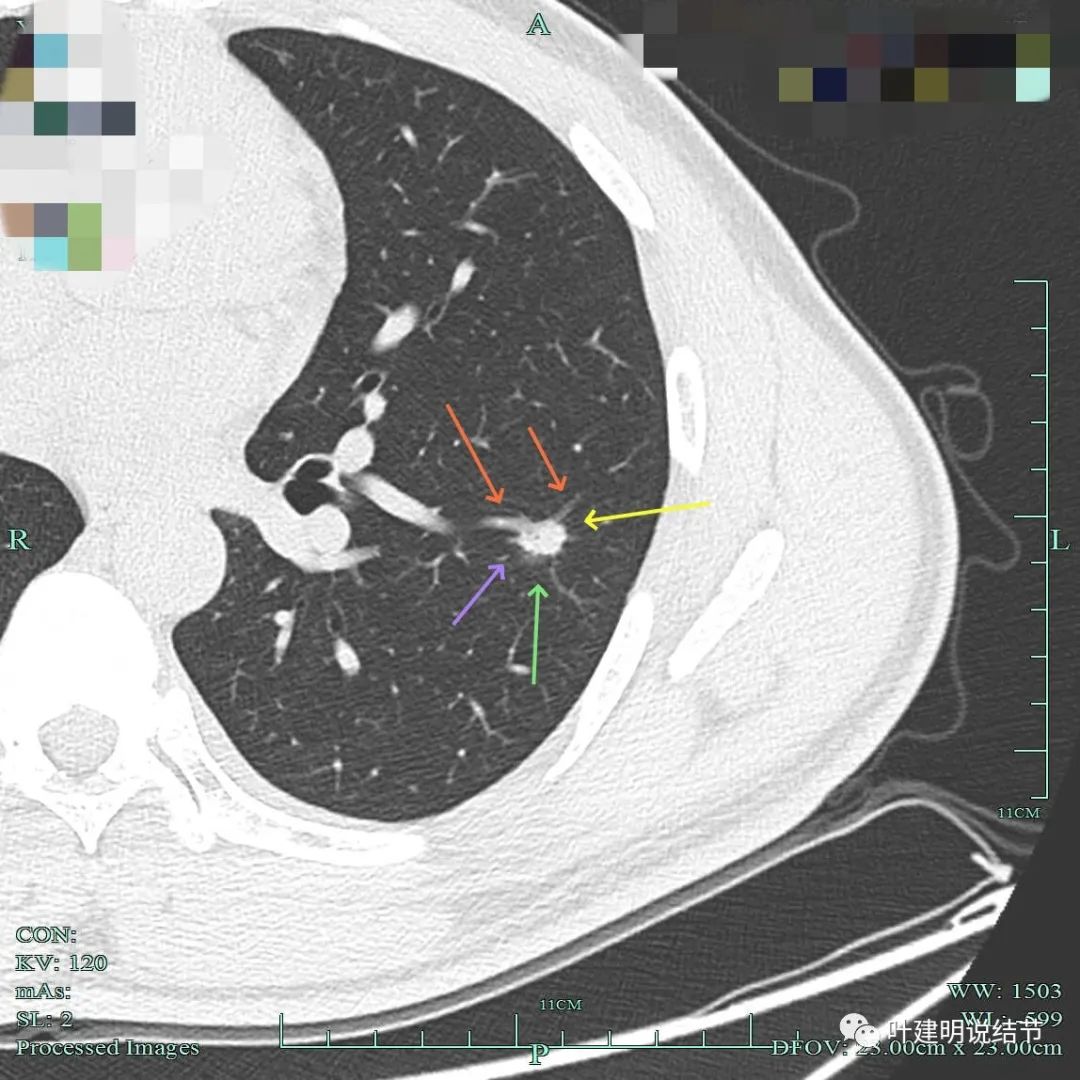
上图也很不舒服,血管与病灶间没有间隙,病灶表面毛糙不平,边缘有毛刺及磨玻璃成分。
影像判断:
这个病灶有较多倾向恶性的影像特征,包括:混合密度、血管进入、毛刺征、血管与病灶间隙消失、表面不平毛糙、没有卫星病灶(说明不容易是炎性)、瘤肺边界清楚等。但也有不是特别符合的地方,最主要是的磨玻璃部分的密度过低而实性部分的密度过高。但这种形态的病灶显然不敢等待的,若确实是恶性,基本上就是浸润性腺癌,鉴于血管受影响侵犯的表现,实性成分可能会是高危亚型,风险较高。所以建议其手术切除。
临床决策:
1、病灶考虑恶性,而且浸润性腺癌可能性大,宜尽早手术切除;
2、由于患者年纪轻,病灶本身小,切除左下叶感觉有些可惜。当事实上没有转移的情况下,切除肺叶的治疗效果很可能与亚肺叶切除,甚至楔形切除是一样的。但目前的医疗手段无法查出微转移,当然如果事实上存在微转移,那么局部再扩大切除也并不能解决问题,主要只是分期的准确性更高,术后辅助治疗的给予与否依据更足,从而避免治疗不足;
3、两种考虑:一是先术中楔形切除,送快速切片如果报不含高危亚型,那么只加淋巴结采样不切肺叶;二是术前查下PET-CT,如果没有提示肺门与纵隔淋巴结转移,则不管术中报什么亚型,都不考虑切肺叶。如果PET怀疑有转移的可能性加上术中快速含高危亚型,那么也可考虑继续切肺叶。
PET检查结果:


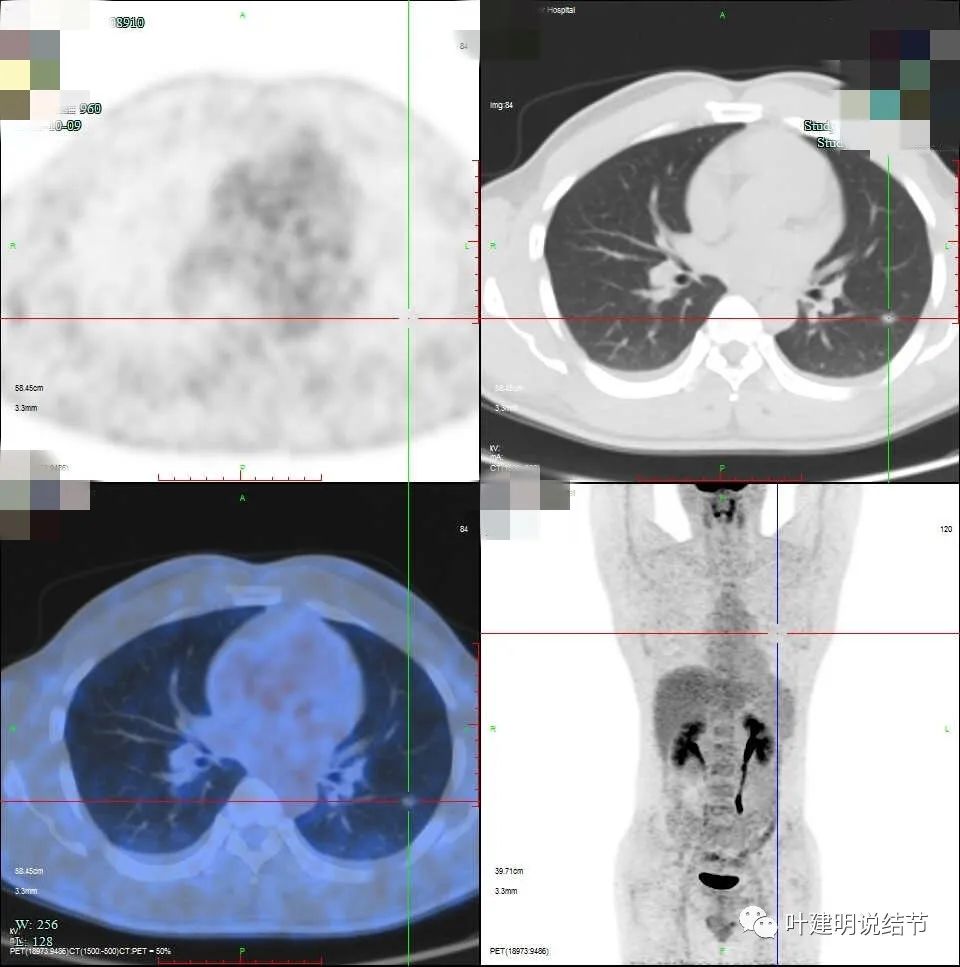
PET没有示肺门或淋巴结转移,甚至连主病灶也没有代谢增高!这真的挺意外的。但报告提示虽未见代谢增高,仍考虑肺癌,这大概是基于CT影像而非代谢增高与否方面的考虑。但这样的结果至少能说明恶性程度不会高,所以经过与患方充分沟通后,决策只行楔形切除加淋巴结采样,不管病理是什么都不切肺叶。
最后结果:
术前准备完善后,由杭州市肿瘤医院胸外科手术团队为其进行单孔胸腔镜下微创手术。术前先请影像科陶主任予以定位。
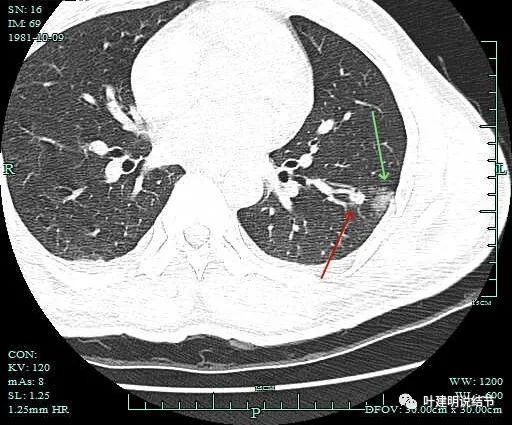
红色箭头示病灶;绿色示定位医用胶。
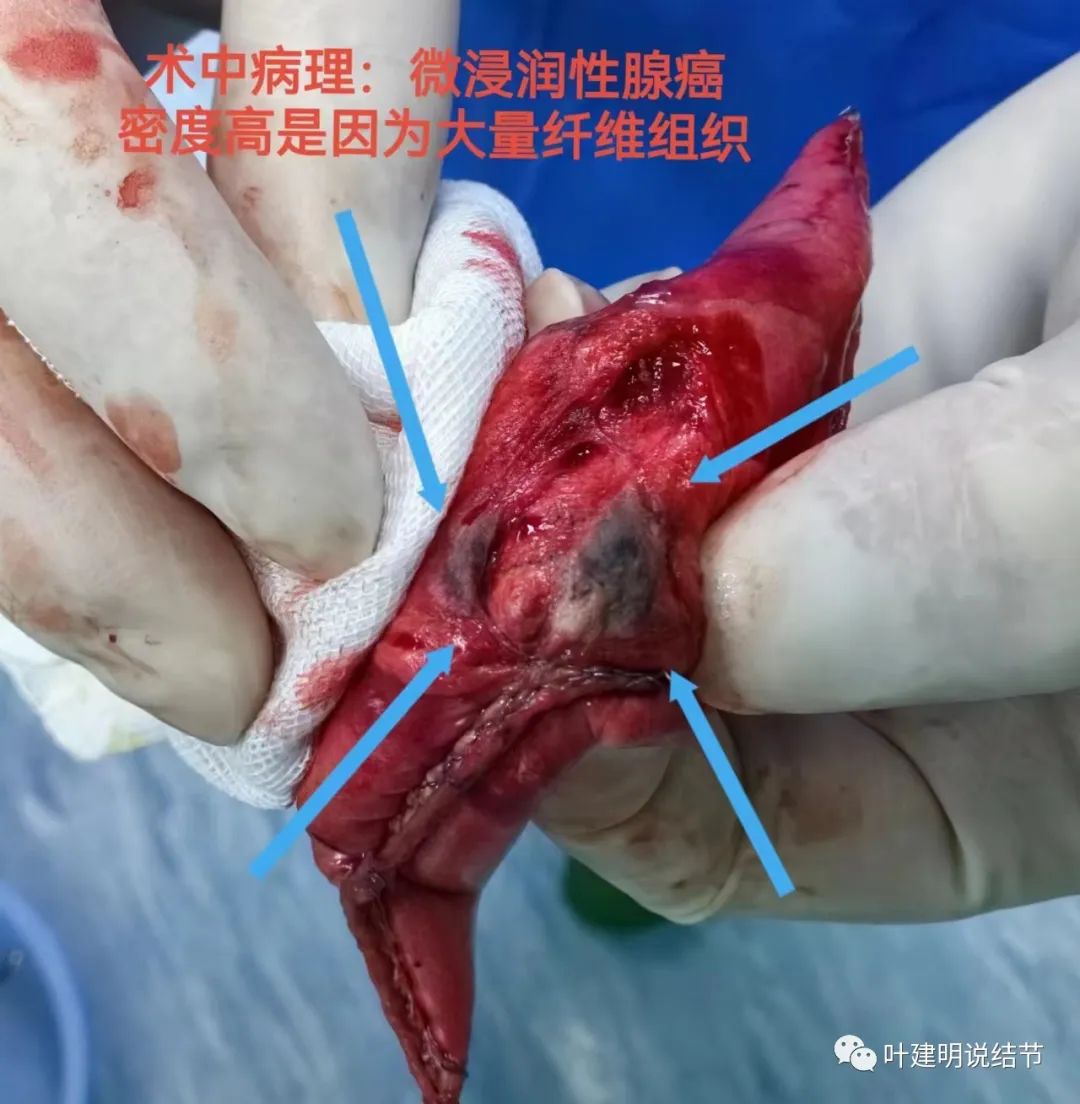
切面灰黑伴部分区域灰白,感觉比较干,不是平时肺癌那么有点湿润的样子。质地是较硬的。

送快速切片示微浸润性腺癌!电话联系病理科同事,问为何影像上密度这么高,回复说是病灶内有很多纤维组织增生!难怪了!!!
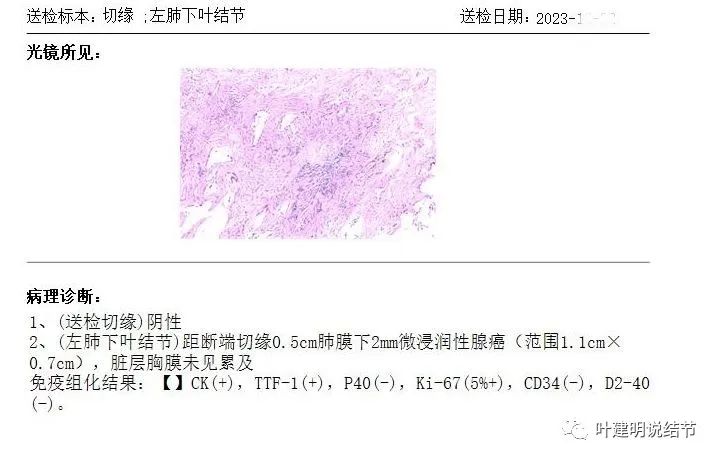
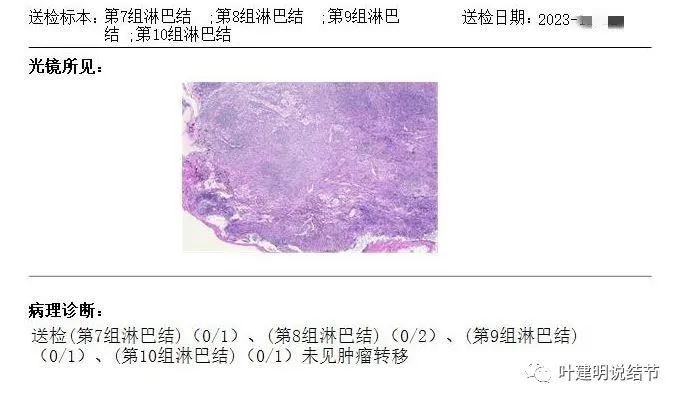
常规病理确认是微浸润性腺癌,淋巴结采样均阴性。
感悟:
这个病例真的是少见的,知道病理结果后许多影像上的矛盾就豁然开朗了。由于纤维组织增生明显,所以牵拉影响邻近血管,也之所以磨玻璃成分密度显得较淡。也大概因为肿瘤成分的存在,所以瘤肺边界又是清的,有的层面是显得不够致密的。也就能解释为什么CT上密度这么高而PET上代谢却不增高,纤维增生也好,微浸润性腺癌的肿瘤成分也好,当然不可能代谢增高。这其实也已经不是第一次发现密度高的病灶不是浸润性癌的例子了。之前碰到有位半年前是纯磨,半年后变成大部分实性的,切了化验也是微浸润性腺癌,也是因为病灶区域内有纤维增生。这说明在肿瘤区域内是可以继发纤维增生或慢性炎的!这更突显了我们对肺部磨玻璃结节影像前后对比的重要性。回头看这个病例,虽然诊断与术前的判断不一致,但决策过程应该是合理的,也是完美的。
作者:叶建明
版权声明:
本网站所有注明“来源:梅斯医学”或“来源:MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明“来源:梅斯医学”。其它来源的文章系转载文章,本网所有转载文章系出于传递更多信息之目的,转载内容不代表本站立场。不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言








#肺癌# #肺结节#
28