Lancet Oncol:坐实!临床研究表明3D钼靶是目前更准确的乳腺癌筛查方法,能比常规筛查多发现34%的乳腺癌
2018-10-21 奇点糕 奇点网
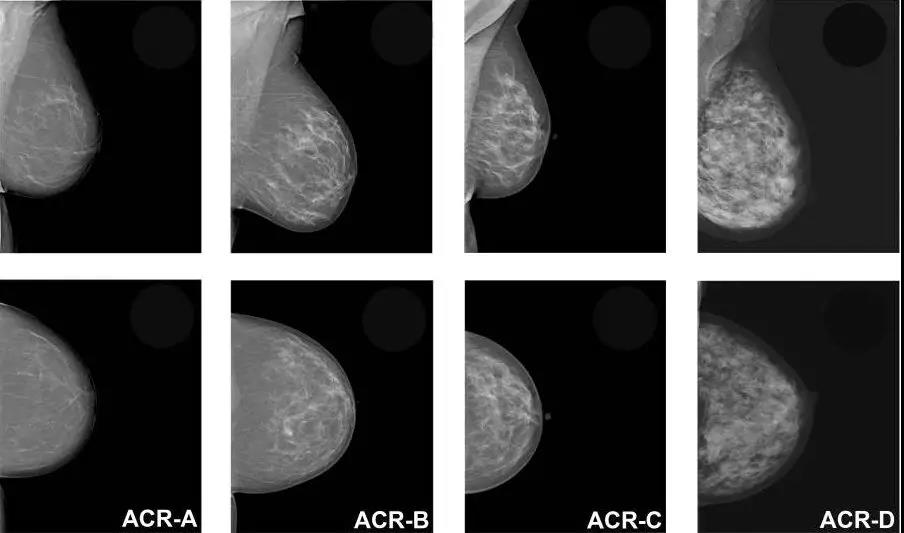
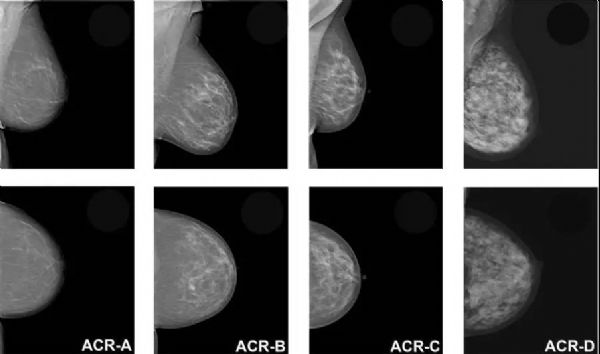
筛查技术哪家强?长期以来,乳房X线摄影,也就是通常所说的“钼靶”,一直是乳腺癌筛查的首选。不过最近,这一名头可能要易主了。


作者:奇点糕
版权声明:
本网站所有注明“来源:梅斯医学”或“来源:MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明“来源:梅斯医学”。其它来源的文章系转载文章,本网所有转载文章系出于传递更多信息之目的,转载内容不代表本站立场。不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言








#Oncol#
29
#筛查方法#
0
#Lancet#
35
#3D#
38
#乳腺癌筛查#
28