脑袋里长一颗瘤子都已经够呛了,而47岁的老章却查出“双胞胎”肿瘤。这是什么体验?
老章以前一直觉得自己身体很好,只是从5月开始,老章时不时就觉得头痛头晕,还有点恶心反胃。后来慢慢觉得自己右边手脚没力。更没想到的是,到5月底的时候,老章的右手已经抬不起来,右脚无法行走了。
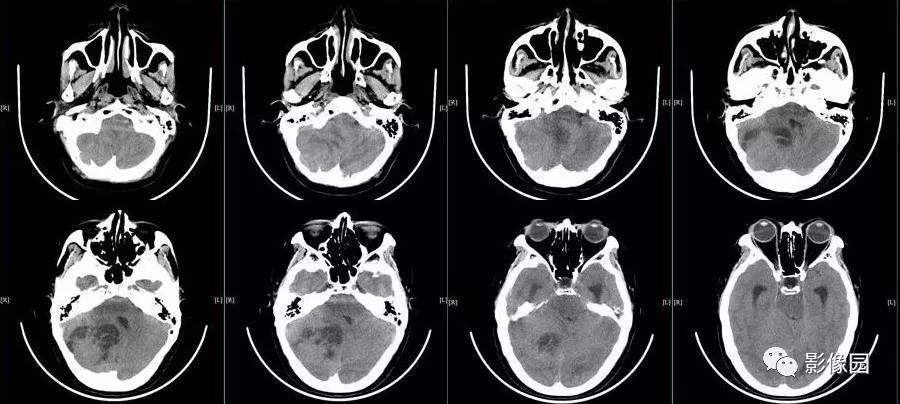
在肇庆当地医院头部检查结果提示可能是恶性肿瘤!老章随后便来到了广东三九脑科医院。我院神经外二科副主任林涛告诉他,他的脑袋里病变基本能确定是肿瘤,而且还是“双胞胎”肿瘤!
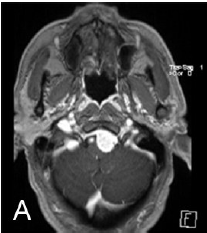
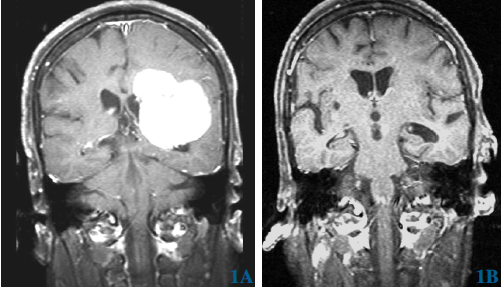
根据我院影像检查提示,老章胼胝体压部、左侧扣带回及左侧枕顶叶占位性病变,血供丰富。结合DWI,林涛怀疑老章脑内病灶为多中心高级别胶质瘤(胶质母细胞瘤)的可能性比较大,枕部镰旁病灶呈不匀高密度影伴钙化考虑是脑膜瘤。
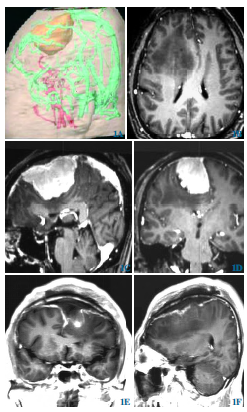
随后,专家团队为老章实施“左侧顶枕叶占位性病变切除术”。术中,在左顶枕、左顶枕肿瘤边界、基底节方向均发现浸润性生长的肿瘤组织。切除后,继续向纵裂探查,见此处的肿瘤质地较硬,基地与大脑镰粘连紧密,呈淡粉黄色,表面分布有部分细小血管,考虑肿瘤质地颜色不同,再次留取术中冰冻。术后病理提示,老章颅内的肿瘤分别是胶质母细胞瘤(NOS,WHO Ⅳ级)及脑膜瘤(WHO II级)。
据悉,颅内胶质瘤合并脑膜瘤的病例比较罕见。对于颅内相邻部位同时出现脑膜瘤和胶质瘤的原因,医学上尚不明确。目前国内学者对此各有见解:
1、纯属偶然性;
2、放射线的诱导,或外伤及手术等创伤的诱发;
3、胶质瘤产生致瘤因子,诱发周边的蛛网膜细胞恶性转化发生脑膜瘤;
4、胶质瘤诱导脑膜瘤的生长;
5、多年来的慢性压力和脑膜瘤的脑浸润性通过成纤维细胞生长因子刺激星形细胞的活化和增殖,导致神经胶质变异。
尽管“祸不单行”,但是老章仍算是幸运的。像老章这样,两个肿瘤病灶是连续的,通过一期手术即可一起切除病灶,手术风险低。
如果两个肿瘤病灶位置距离较远,往往需要二次手术,手术的决策取决于患者的病情。对于像老章这样胶质瘤合并脑膜瘤的患者,病情主要由恶性肿瘤引起,须先切除恶性胶质瘤,再择期实施第二次手术切除脑膜瘤。二期手术时机应选择在恶性肿瘤不再进展,而脑膜瘤足够大或出现临床症状,或脑膜瘤显示出增长的趋向时进行。此外,二期手术至少应在胶质瘤术后10-12个月进行。而对于非常大的脑膜瘤、肿瘤压迫效应特别明显者应该早期手术。
作者:佚名
版权声明:
本网站所有注明“来源:梅斯医学”或“来源:MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明“来源:梅斯医学”。其它来源的文章系转载文章,本网所有转载文章系出于传递更多信息之目的,转载内容不代表本站立场。不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言







#双胞胎#
63
见识了
1
双胞胎?
0
学习
146