J Am Acad Dermatol&J Eur Acad Dermatol Venereol:多国报道,新冠肺炎可能引起皮肤病变(附权威文献摘录)
2020-04-27 唐教清 医学界皮肤频道
近日,我们从《J Am Acad Dermatol》和《J Eur Acad Dermatol Venereol》上了解到,多国学者先后报道COVID-19可能引起多种皮肤损害。本文对此进行摘录和解读
2019年12月,武汉首次报告不明原因肺炎病例。后续证实病原体是一种新型冠状病毒,最终将此病毒引起的疾病命名为“新冠肺炎”(Coronavirus Disease 2019,COVID-19)。同时,世界卫生组织在2020年3月11日将其定性为全球大流行(pandemic)。

对新型冠状病毒的认识在不断刷新。目前,怀疑COVID-19的主要依据是临床症状(发热、疲劳、干咳、厌食、呼吸困难、鼻漏、味觉丧失和嗅觉异常等)、异常生命体征和放射学检查(X射线、胸部CT)等,常见实验室检查结果为淋巴细胞减少和乳酸脱氢酶升高。
然而,COVID-19的真实面目远非如此。
近日,我们从皮肤病学权威期刊《J Am Acad Dermatol》(美国皮肤病学学会官方期刊)和《J Eur Acad Dermatol Venereol》(欧洲皮肤病与性病学会官方期刊)上了解到,多国学者先后报道COVID-19可能引起多种皮肤损害。本文对此进行摘录和解读。
泰国:1例COVID-19患者皮损被误诊为登革热
据悉,泰国是第二个发生COVID-19感染的国家。截至2020年3月5日,泰国累计有48例COVID-19病例。
在这48个病例中,有一则病例出现了皮肤瘀点,同时血小板计数很低。
初诊医师首先考虑该例患者为登革热,因为登革热在泰国很常见,而皮损是登革热常见的临床表现。不过此报告没有临床照片,也没有进行皮肤活检,因为活检不是热带地区登革热临床实践指南规定的常规诊疗。
由于患者最初被误诊为登革热,结果延误了诊断。后期患者出现呼吸道症状,最终排除了其他常见病毒感染并确诊为COVID-19感染。
■ 经验:COVID-19患者可能以皮损为首发表现,并且可能无发热。
西班牙:1例COVID-19患者出现融合性紫癜
在西班牙,特别是在马德里,同样戏剧性地观察到COVID-19感染患者的一些皮肤表现。
有学者就报告了一位84岁女性,有肺动脉高压和血脂异常病史。患者因COVID-19感染引起的双侧肺炎入院。入院时接受羟氯喹和洛匹那韦/利托那韦治疗。
住院3天后(自COVID症状出现后的第11天),患者出现腋窝周围皮肤融合性紫癜,对称分布,轻度瘙痒。
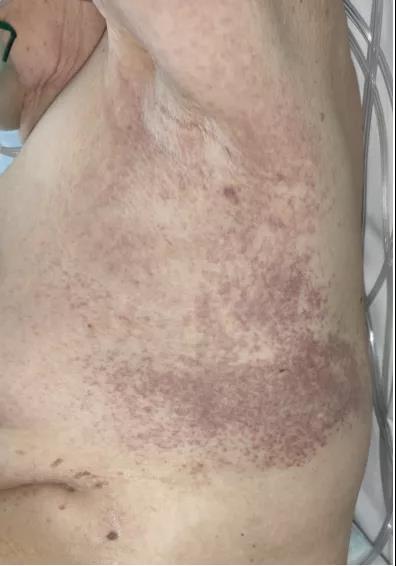
图1. 1例COVID-19患者,双侧腋窝周围均有融合性紫癜(引自参考文献)
虽然病毒疹和药疹在临床和组织学上相似,往往很难区分。但作者指出,对于本例患者而言药疹的可能性很小。毕竟全世界已有数千名患者同时接受了羟氯喹和洛匹那韦/利托那韦治疗,这些患者很少或没有药疹的报告。
■ 经验:有效排除药疹等其他皮肤病后,需高度怀疑COVID-19可引发皮损。
美国:1例COVID-19患者出现麻疹样皮损
美国的病例来自一位58岁的西班牙裔男性。2020年3月23日该患者因出现泛发性皮损2天就诊。皮损伴瘙痒,逐渐扩展并加重。无发热。
出疹前曾有咳嗽和手足疼痛,口服阿奇霉素和苯佐那酯,治疗后咳嗽消失,但仍有手和下肢疼痛。患者既往无类似皮损。随后COVID-19检查阳性。
体格检查示躯干和四肢红色斑疹,中间有正常皮岛,排列成麻疹样。背部、腹部和胸部融合成直径大于10厘米的红斑。面部、手部和足部无受累。无口腔症状,未行口腔检查。
本例患者皮损的鉴别诊断有病毒疹、阿奇霉素所致药疹以及阿奇霉素过敏反应合并病毒感染。
患者2020年2月14日起服用过一个疗程的阿奇霉素和苯佐那酯,没有副作用,因此药疹的可能性低。
2020年3月24日,患者诉原有皮损有所改善,药房给他配了曲安奈德乳膏。第2天皮损和疼痛完全消失,截至3月29日病情无复发。此外,患者在3月24日完成了阿奇霉素的疗程,同时继续服用苯佐那酯直到3月27日。
■ 经验:COVID-19或可诱发病毒疹,可能是自身诱发,也可能是服用阿奇霉素或苯佐那酯致敏后再诱发。
美国:2例COVID-19患者出现暂时性网状青斑
另有美国学者报告了2例COVID-19患者均出现了暂时性单侧网状青斑。
案例1
患者为67岁的白人男性,住院接受COVID-19治疗。
其症状开始于10天前,表现为低热、鼻塞、鼻后滴流和咳嗽,无气短。在症状出现7天之后,右大腿前方出现分支状青斑样斑片(图2),无瘙痒,形似网状青斑。皮损持续19小时,到皮肤科就诊时就已消失,因此未行活检。
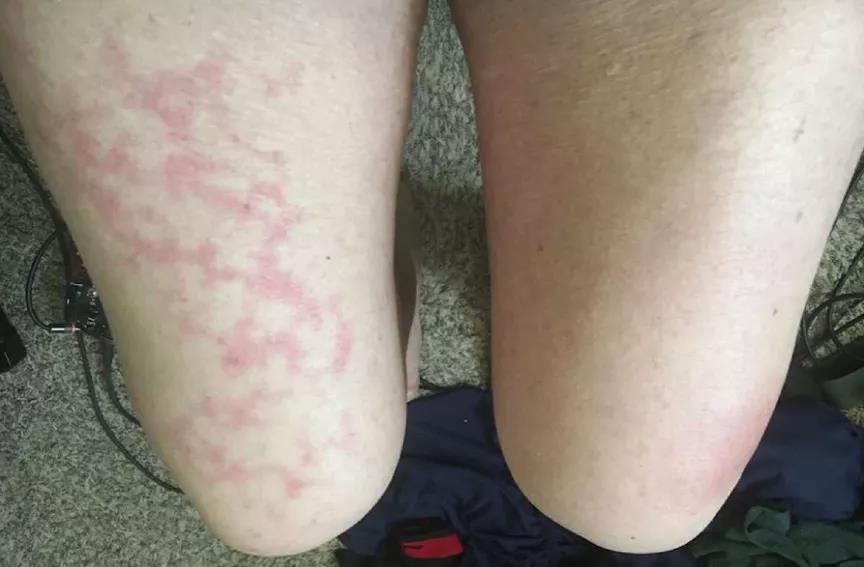 图2. 右大腿单侧网状青斑(引自参考文献)
图2. 右大腿单侧网状青斑(引自参考文献)
值得注意的是,出现网状青斑的同时,患者还有严重血尿和全身无力。血尿在24小时内消失。
案例2
患者为确诊为COVID-19的47岁白人女性,有桥本氏甲状腺炎和门静脉血栓形成等病史。其初始症状为轻度头痛、窦压(sinus pressure)、嗅觉缺失和发热,最高温度为37.9℃。
检测阳性后10天,随着COVID-19症状的消失,患者穿长裤在室外日晒,长约20-30分钟,双腿阳光照射量相等。在进入室内后偶然发现右腿出现无症状皮损,形似网状青斑(图3)。皮损持续约20分钟。在第2天日晒后没有复发。
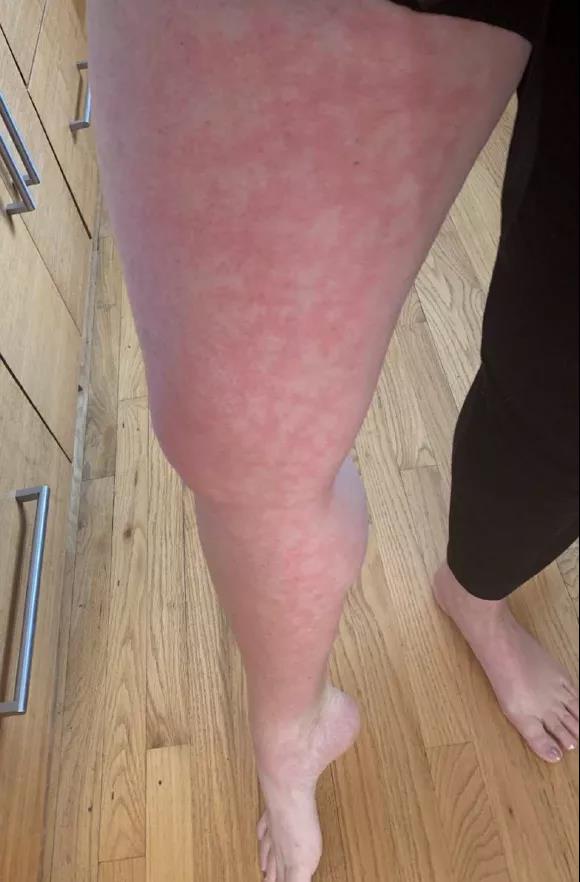
图3. 右腿单侧网状青斑(引自参考文献)
作者随后分析到,网状青斑是由弥散性血管内凝血等疾病引起的,这些疾病会减少通过皮肤微血管系统的血流量,从而导致静脉丛中脱氧血积聚。患者1并发血尿可以解释为肾小球肾炎或膀胱炎的微型栓塞。在COVID-19患者中,轻中度患者可能为暂时性网状青斑,重度患者可能为肢端紫绀。与此猜测较为吻合的是我国有报道武汉ICU的COVID-19患者中有出现手足紫绀和干性坏疽。
■ 经验:COVID-19的网状青斑可能提示其他器官(如心和肺)存在弥散性血管内凝血的微血栓。有必要关注这些患者的血小板计数、凝血功能和纤维蛋白降解产物等实验室指标。
意大利:18例COVID-19患者出现红斑、
荨麻疹或水疱
有学者评估了意大利伦巴第Lecco医院住院的COVID-19患者的皮肤受累情况。
最初纳入148名阳性患者,排除了60名有近期(15天内)用药史的患者。最终纳入的88例患者中,有18例(20.4%)出现皮肤表现。皮肤表现为红斑(14例)、泛发性荨麻疹(3例)和水痘样水疱(1例)。由于交叉感染风险较高,没有采集临床图像。
初步统计显示,这些有皮肤表现的患者中,8例起病时即有皮损,10例于住院后出现皮损。皮损主要累及躯干,无瘙痒或仅有轻微瘙痒。皮损常在数天内痊愈,与疾病的严重程度无关。
■ 经验:COVID-19的皮损表现多样,与其他病毒疹有相似之处。
美国:1例COVID-19患者出现冻疮
这位COVID-19患者为23岁男性,足趾和足侧缘疼痛性斑块3天,呈紫红色,有浸润感(图4)。手和手指未受累。斑块出现前3天有低热(37.7℃)和干咳。既往有银屑病史,曾接受司库奇尤单抗治疗30月,1月前为减少免疫抑制已停用。患者无雷诺现象、肢端紫绀、冻疮或光敏病史。

图4. 足部紫红色斑块(引自参考文献)
患者血常规、血沉、凝血检查(凝血酶原时间、活化部分凝血活酶时间、凝血酶时间和D-二聚体)、肝肾功能、甲状腺功能、抗核抗体和EB病毒血清学检查均正常或阴性。无蛋白质尿或血尿。
对右第三足趾溃疡性皮损进行环钻活检,病理示表皮浅层散在坏死(凋亡)角质形成细胞,基底层空泡样改变,真皮淋巴细胞呈苔藓样浸润,并累及血管周围和小汗腺周围,偶可见浆细胞(图5)。基底膜带模糊,可见少许核碎裂,未见中性粒细胞。真皮乳头无苍白、水肿,血管腔内未见纤维蛋白血栓,小静脉壁内未见纤维蛋白。直接免疫荧光阴性。
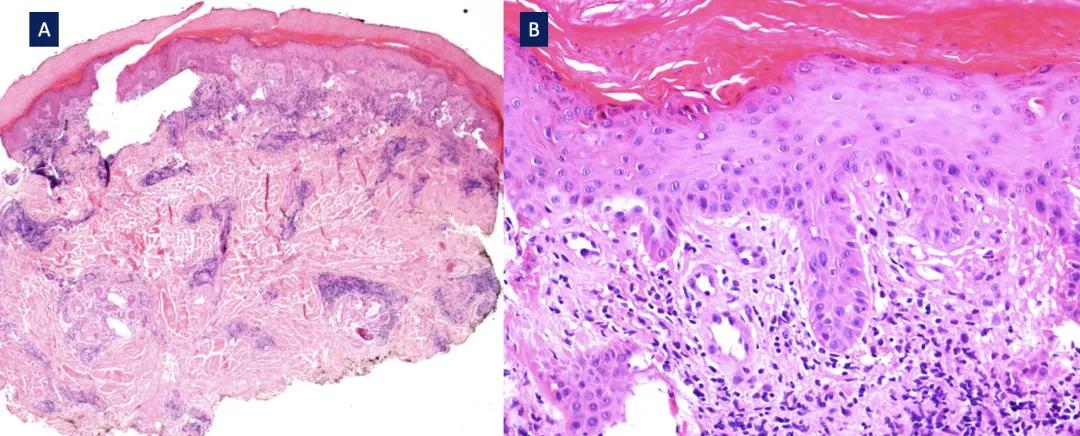
图5. 足部紫红色斑块组织病理表现(引自参考文献)
根据病史、临床表现及病理学改变,最终诊断COVID-19所致冻疮(COVID-19 infection-induced chilblains)。
作者推测患者感染COVID-19后可触发机体表达干扰素(IFN)基因,尤其是Ⅰ型IFN反应。Ⅰ型IFN可参与机体的抗病毒保护,有助于阻断早期病毒复制。与此同时,Ⅰ型IFN也有一定的负面作用,可引起微血管病变,最终产生冻疮样皮损,这在年轻患者中相对常见。
此外,Ⅰ型IFN反应在老年COVID-19患者中的作用可能不一样。老年患者的IFN反应可能不充分或延迟出现,可能加剧先前存在的高细胞因子血症(即所谓的“细胞因子风暴”),并增加死亡风险。
同时,年轻患者的冻疮样皮损与重症COVID-19患者血栓形成所致的肢端缺血不一样,后者通常在ICU有高凝血症和D-二聚体升高。
■ 经验:COVID-19感染可引起冻疮样皮损,可能提示预后良好。
一点思考
实际上,病毒感染与皮肤的关系密切,涉及的病理生理机制复杂多变。
有的病毒可以直接感染皮肤引起皮损,皮损内存在病毒、有传染性。如水痘、手足口病、带状疱疹等。
有的病毒感染皮肤外组织,仅作为病因诱发皮损,皮损没有传染性。如小儿丘疹性肢端皮炎、多形红斑、玫瑰糠疹和大量发疹型病毒疹,后者包括幼儿急疹、麻疹和风疹等。
根据目前有限的病例可知,COVID-19引起的皮损变化多样,其特点总结在下表(表1)。
表1. COVID-19相关皮损表现

(此图为截图,整理自文献报道,供参考)
可见COVID-19引起的皮损有血管病变/出血性皮损(瘀点、紫癜、冻疮和网状青斑)及炎性皮损(麻疹样皮损、红斑、荨麻疹和水疱)。虽然具体发病机制尚不明确,但结合目前报道,我们可以作出下列推测:
■ 推测一:皮损可能为病毒诱发所致,本身无传染性。
推测依据:
皮损持续时间短。
皮损有自限性。
皮损的类型多、变化大,与那些“直接感染皮肤引起皮损”的疾病(即水痘、手足口病)差别巨大。
■ 推测二:皮损可能与血小板和凝血等病理生理学过程有关。
推测依据:
皮损有血管病变/出血性皮损(瘀点、紫癜、冻疮和网状青斑)。
个别病例伴有其他血小板和凝血相关异常,如血小板减少和血尿等。
尤其是有病例的皮损与血尿消失的病程相吻合。
■ 推测三:COVID-19与EB病毒有一定的相似性。
推测依据:
EB病毒也常有系统受累,如发热、淋巴结肿大、食欲减退、恶心、呕吐、咳嗽、关节痛等。
原发性EB病毒感染同样可伴随一系列的皮肤表现。可呈麻疹样、荨麻疹、猩红热样、水疱、紫癜样和瘀点样皮损。甚至还包括其他少见皮肤表现,如肢端发绀、掌部皮炎、小儿丘疹性肢端皮炎、多形红斑等。此类表现和COVID-19相关皮损重叠比例较高。
传染性单核细胞增多症(EB病毒所致)患者使用抗生素治疗后可发生“超敏反应性”皮损,常表现为瘙痒性、铜红色猩红热样斑疹。而美国的1例COVID-19患者出现麻疹样皮损前曾有服用阿奇霉素,推测也有可能是服用阿奇霉素致敏后再由病毒诱发的“超敏反应性”皮损。
当然,上面的推测远非定论,但或许可以为探索COVID-19皮损发生的机制提供思路。期待未来揭开COVID-19真面目的那一天。
原始出处:
Beuy Joob, Viroj Wiwanitkit. Various forms of skin rash in COVID-19: a reply. J Am Acad Dermatol. 2020, S0190-9622(20)30612-5. Online ahead of print.
David James Najarian. Morbilliform exanthem associated with COVID-19. JAAD Case Rep. 2020. Online ahead of print.
Beuy Joob, Viroj Wiwanitkit. COVID-19 can present with a rash and be mistaken for Dengue. J Am Acad Dermatol. 2020, 82(5): e177.
Juan Jimenez-Cauhe, Daniel Ortega-Quijano, Marta Prieto-Barrios, et al. Reply to "COVID-19 can present with a rash and be mistaken for Dengue": petechial rash in a patient with COVID-19 infection. J Am Acad Dermatol. 2020, S0190-9622(20)30556-9. Online ahead of print.
Iviensan F Manalo, Molly K Smith, Justin Cheeley, et al. A dermatologic manifestation of COVID-19: transient livedo reticularis. J Am Acad Dermatol. 2020, S0190-9622(20)30558-2. Online ahead of print.
S Recalcati. Cutaneous manifestations in COVID-19: a first perspective. J Eur Acad Dermatol Venereol. 2020. Online ahead of print.
Kolivras A, Dehavay F, Delplace D, et al. Coronavirus (COVID-19) infection induced chilblains: a case report with histopathological findings. JAAD Case Rep. 2020. Online ahead of print.
作者:唐教清
版权声明:
本网站所有注明“来源:梅斯医学”或“来源:MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明“来源:梅斯医学”。其它来源的文章系转载文章,本网所有转载文章系出于传递更多信息之目的,转载内容不代表本站立场。不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言















#皮肤病变#
81
#ACA#
72
#皮肤病#
0
新冠肺炎,疫情何时才能消失
102