Blood:极低风险的ALL患儿采用低强度诱导化疗即可获得很好的预后!
2021-01-15 Nebula MedSci原创
既往数据显示,约40%的急性淋巴细胞白血病(ALL)儿童患者采用有限的抗代谢化疗方案即可治愈。然而,目前尚不能准确地识别极低风险(VLR)的患儿。目前,主要是根据诱导治疗第19天的症状和最小残留病灶(
既往数据显示,约40%的急性淋巴细胞白血病(ALL)儿童患者采用有限的抗代谢化疗方案即可治愈。然而,目前尚不能准确地识别极低风险(VLR)的患儿。目前,主要是根据诱导治疗第19天的症状和最小残留病灶(MRD)水平<0.01%的综合表现,来选择采用低强度治疗即可获得很好的效果的患者。
本研究调查了诱导缓解早期MRD水平在0.001%~0.01%,对采用低强度方案治疗的极低风险的ALL患儿预后的影响。
2011年10月-2015年9月,共有200例临床病理特征良好、诱导治疗第19天和结束时骨髓流式细胞仪检测MRD<0.01%的B细胞前体ALL患者接受了低强度治疗。
无事件生存率
累积复发率
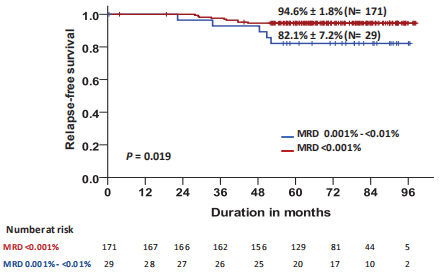
5年无事件生存率为89.5%(±2.2%标准误[SE]),总生存率为95.5%(±1.5%SE)。5年累积复发率(CIR)为7%(95%CI 4-11%)。29例患者诱导化疗第19天时的MRD水平在0.001%~0.01%之间。这些患者的5年CIR显著高于未检测到的有残留病灶的患儿(5年CIR分别为17.2%±7.2% vs 5.3%±1.7%;P=0.02)。
综上,该研究表明,极低风险的ALL患儿采用低强度治疗即可治愈,提示可以通过使用更灵敏的MRD检测分析方法来进一步完善极低风险(VLR)分类标准。
原始出处:
Sidhom Iman,Shaaban Khaled,Youssef Sarah H et al. Reduced-intensity therapy for pediatric lymphoblastic leukemia: impact of residual disease early in remission induction. Blood, 2021, 137: 20-28.
作者:Nebula
版权声明:
本网站所有注明“来源:梅斯医学”或“来源:MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明“来源:梅斯医学”。其它来源的文章系转载文章,本网所有转载文章系出于传递更多信息之目的,转载内容不代表本站立场。不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言











#ALL#
99
#诱导化疗#
164
已读,受益匪浅
239
#急性淋巴细胞白血病#
311