无阿片类药物全身麻醉:注意事项、技术和局限性
2024-09-21 梧桐医学 梧桐医学
对阿片类药物副作用和持续使用阿片类药物的担忧导致了OFA。由于缺乏良好的益处证据、不一致性、应用方式上的挑战以及对潜在不良事件的担忧,OFA的作用仍然值得怀疑。
『阿片类药物』是全麻中最主要最有效的抗伤害性药物,但随着临床医生对其副作用(术后恶心呕吐、瘙痒、镇静和呼吸抑制)的重视,无阿片类药物麻醉(opioid-free anesthesia,OFA)的观念应用而生。OFA是指术中绝对避免使用阿片类药物,它的临床应用价值及潜在危害怎么样呢?近期Current Opinion in Anaesthesiology上一篇文章或许能给我们一些启迪。
一、适宜的手术人群和使用的治疗方案
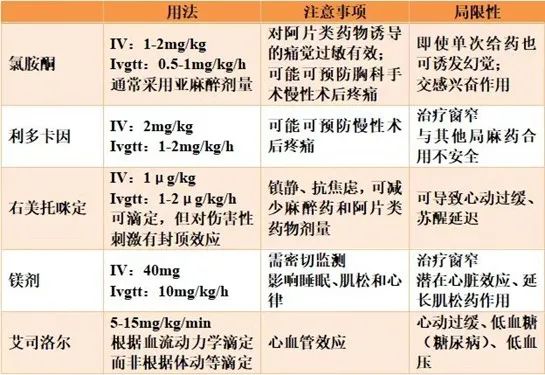
理论上,OFA的优势人群主要为『减肥和肿瘤手术患者』,主要通过一种或多种已知镇痛药(对乙酰氨基酚、非甾体抗炎药、环氧化酶-2特异性抑制剂和局麻药)及辅助药物(氯胺酮、利多卡因、α -2激动剂(右美托咪定)、镁、β受体阻滞剂等)组合来实现OFA(见表1)。哪种药物或药物组合最有可能避免阿片类药物,是什么决定了它们在组合中的作用目前尚不清楚。
二、OFA的益处
1、术中使用阿片类药物对术后恶心呕吐(PONV)有影响吗?如果有,是否取决于阿片类药物的类型和剂量?
阿片类药物会增加PONV的风险,但手术类型、吸入麻醉药、疼痛等都是混杂因素。回顾早期的研究,由于大多数研究都涉及术后阿片类药物的使用,因此评估仅由术中阿片类药物造成的PONV发生率具有挑战性,相关研究结果也不一致。1999年的一项研究中,Cepeda等人研究了术中阿片类药物使用对200例门诊手术患者PONV发生率的影响,结果发现PONV发生率无差异。在最近的一项随机试验中,使用艾氯胺酮和右美托咪定实现OFA,PONV发生率无差异。但最近的一项荟萃分析纳入了14项随机对照试验的数据,比较了无阿片类药物和基于阿片类药物的麻醉,并指出OFA组PONV更低[RR 0.41, 95% CI: 0.33-0.51]。
研究表明,阿片类药物类型对PONV的影响是可变的。在一项纳入60例整形手术患者的试验中,瑞芬太尼组(4/30)比芬太尼组(14/30)的发作次数更少,表明短效阿片类药物引起PONV的倾向可能更小。即使在最大的多中心析因设计试验中,探索了六种预防PONV的干预措施,术中暴露瑞芬太尼也不影响PONV的发生率,术后阿片类药物暴露的PONV发生率最高(OR 2.01,95% CI: 1.59-2.53)。在一项关节镜下膝关节手术患者的试验中,患者暴露于阿芬太尼或瑞芬太尼输注,70%的患者没有呕吐,恶心评分接近零。
2、无阿片类药物麻醉是否能带来更好的术后疼痛结果?
术后疼痛有许多决定因素,结果可能受到时间和测量方法的影响。在最近的一项对心胸外科患者的综述和荟萃分析中,OFA在疼痛或镇痛需求方面没有差异。此外,在重大或中度非心脏手术、腹腔镜裂孔疝修补术、胸腔镜手术)中,OFA在镇痛效果方面也没有差异。更重要的是,在全麻非卧床髋关节置换术中,发现了类似的镇痛效果。值得注意的是在没有适当的等效镇痛的情况下,OFA可能会导致更糟糕的疼痛结果。
3、无阿片类药物麻醉能促进术后快速康复(ERAS)吗?
ERAS通路旨在减少并发症,改善功能恢复,减少住院时间。研究通常将QoR评分或住院时间作为评估干预措施对ERAS影响的指标/结果。缩短用药时间可避免深度麻醉和残余效应。最近的研究根据QoR评分变化分析添加利多卡因或镁连续输注的优势。Lu等人观察到镁和利多卡因在腹腔镜胆囊切除术中的镇痛效果并不显著。其他研究也报道了完全避免阿片类药物入路会增加恢复时间或住院时间,相关试验报告OFA组的中位出院时间延迟了一天。
4、无阿片类药物麻醉是否导致术后阿片类药物的减少或阿片类药物的持续使用?
没有充分的理由表明,与全麻期间使用阿片类药物相比,未暴露于阿片类药物的患者术后需要更少的阿片类药物。即使在肩关节手术的斜角肌间阻滞后和股骨骨折的脊柱麻醉后,也观察到反弹疼痛和短期内阿片类药物的较高消耗。几项试验报告OFA术后早期镇痛需求无差异。多项研究还表明,术中干预可能对慢性术后疼痛和阿片类药物的使用没有或只有很小的影响。
三、无阿片类药物麻醉:潜在的局限性和不良反应
OFA可以在适当的手术环境和适当的患者中适当使用多模式镇痛来实现。然而,故意试图完全避免使用阿片类药物,使用镇痛辅助药物的混合物来替代它们会增加复杂性,增加对资源和成本的需求,以及潜在的副作用,没有明显的优势。由于一些佐剂没有内在的镇痛潜能(抗痛觉作用),因此不能根据伤害性刺激来滴定,而只能根据间接的ANS效应(人体自主神经平衡反应)来滴定。多种药物联合会有潜在的不利影响。已发表的研究表明,使用多种局部麻醉干预会增加局部麻醉毒性的风险;右美托咪定会导致心动过缓、低血压和气道塌陷;除低血糖外,糖尿病患者使用β受体阻滞剂会增加气道压力;高剂量非甾体抗炎药引起的胃肠道和急性肾功能衰竭。
大约30-80%的患者在住院和术后第一天报告中度至重度疼痛。面对这样的现实,我们是否也应该放弃阿片类药物,如果使用,它是否会抵消OFA的好处?阿片类药物的使用可以取决于方法和剂量。将完全避免阿片类药物作为基准可能会带来慢性术后疼痛和阿片类药物长期使用。
四、结论
对阿片类药物副作用和持续使用阿片类药物的担忧导致了OFA。由于缺乏良好的益处证据、不一致性、应用方式上的挑战以及对潜在不良事件的担忧,OFA的作用仍然值得怀疑。
-
手术因素、患者因素和非阿片类药物多模式镇痛技术决定了术中所需阿片类药物的种类和剂量
-
对于微创手术和短小手术,非阿片类镇痛药物(如对乙酰氨基酚、非甾体类抗炎药)、镇痛辅助药物(如右美托咪定)和局麻药可显著减少术中阿片类药物的用量
-
完全无阿片类药物的麻醉仅适合特定的患者和特定的手术,不适合所有病人和所有手术
-
无证据表明,无阿片类药物麻醉可减少阿片类药物相关的远期损害
术中完全避免阿片类药物并不一定能避免术后阿片类药物。此外,适当的多种麻醉方法和多模式镇痛,包括局部/区域镇痛技术的镇痛方案可以减少或完全避免一些微创外科手术术后阿片类药物的使用。未来评估OFA的研究应在外科手术或术后阿片类药物需求高的患者群体中进行。
参考文献
Shanthanna H, Joshi GP. Opioid-free general anesthesia: considerations, techniques, and limitations.Curr Opin Anaesthesiol. 2024;37(4):384-390. doi:10.1097/ACO.0000000000001385
作者:梧桐医学
版权声明:
本网站所有注明“来源:梅斯医学”或“来源:MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明“来源:梅斯医学”。其它来源的文章系转载文章,本网所有转载文章系出于传递更多信息之目的,转载内容不代表本站立场。不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言








#阿片类药物# #无阿片类药物麻醉#
24