腮腺下极巨大多形性腺瘤1例
2020-05-13 朱载瓯 魏玮 丁旭 口腔医学
大约70%的唾液腺肿瘤发生在腮腺组织,其中85%为良性肿瘤。在良性肿瘤中,约80%为多形性腺瘤(pleomorphic adenoma,PA)。腮腺多形性腺瘤(parotid pleomorphic
大约70%的唾液腺肿瘤发生在腮腺组织,其中85%为良性肿瘤。在良性肿瘤中,约80%为多形性腺瘤(pleomorphic adenoma,PA)。腮腺多形性腺瘤(parotid pleomorphic adenoma,PPA)大部分呈结节状并缓慢性生长,直径大小为2~6 cm,约4%的PPA有恶变倾向。最长径大于10 cm的巨大PPA鲜有报道,其中仅累及腮腺下极的未见报道。本文报道1例腮腺下极来源的巨大PA,并进行相关中外文献的复习回顾。
1.病例报告
1.1一般资料
患者女,67岁,既往高血压病史,否认吸烟、糖尿病病史,因右侧颌下无痛性肿物30余年伴渐进性增大20余年就诊于南京医科大学附属口腔医院口腔颌面外科。患者20年前曾于当地医院试行手术治疗摘除肿物,因出血严重被迫中止,后患者未接受任何医疗干预。临床查体示:右侧颌下区可及一前至颏部下方、后至下颌角上方的大小约12 cm×7 cm×6 cm的肿物(图1A、B)。肿物质地中等偏硬,动度尚可,无明显压痛。患者无面神经症状,肿物表面皮肤无红肿破溃,双侧颈部未及明显的淋巴结肿大。
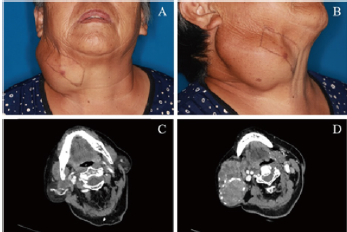
图1 术前相关检查。A:术前正面观;B:术前侧面观;C、D:增强CT横断面(箭头所指分别为右侧腮腺下极与颌下腺)
1.2术前相关检查
术前完善增强CT提示肿物为混杂密度团块,边缘及内部见多发线性钙化,与右侧腮腺下极分界不清,病变边界尚清,右侧胸锁乳突肌、颌下腺及颈动脉鞘受压内侧推移,病变未与颈内静脉及颈外动脉有明显粘连(图1C、D)。影像学资料提示肿物倾向良性病变,PA及血管源性肿瘤不能除外。
超声引导下细针穿刺活检(fine needle aspiration biopsy,FNAB)示:右侧颌下区包块唾液腺上皮性肿瘤,PA可能,恶性不除外。依据查体体征、影像学及病理检查,患者术前诊断尚不完全明确,倾向右侧腮腺下极PA,但部分区域恶性不除外,与患者及家属签署知情同意后拟全麻下手术。
1.3术中所见
术中可见患者颈阔肌菲薄,肿物与颈阔肌尚无明显粘连,沿颈阔肌深面向上、下翻瓣暴露肿物周缘时可见肿物薄膜尚完整,右侧胸锁乳突肌轻度肿大,部分肿物位于胸锁乳突肌深面及颌下区深面。由于肿物薄膜完整,我们获得了清晰的解剖肿物的层次。经过长时间仔细的解剖分离,发现肿物与腮腺下极有部分粘连,我们实施了腮腺下极的区域性扩大切除,即切除肿物外周10mm左右的腮腺组织。最终,肿物被完整摘除,周缘的面神经相关分支得到了充分的保护,相关的供血血管也得到了充分的结扎止血。肿物重达2.1kg,剖面呈灰黄囊实性外观,似有分叶且可见部分钙化、黏液样改变区域(图2)。
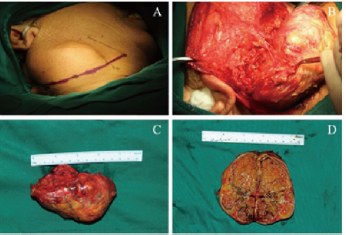
图2 手术过程。A:术中切口设计;B:血管神经情况;C:手术标本;D:标本剖面观
1.4术后情况
术后常规病理切片提示显微镜下肿物于少量粘液样组织及透明基质的背景下富于纺锤状的肌上皮细胞,部分区域可见包膜内侵犯(图3)。手术标本的各个区域都进行了病理学诊断,未发现证据证明肿物有恶性倾向。依据以上病理分析结果,患者最终被诊断为右腮腺下极PA。患者术后恢复良好,术创切口处愈合良好,有轻度面神经下颌缘支受损症状,口角向左侧偏斜。在术后半年随访中,患者肿物无复发,轻度面瘫现象基本恢复。
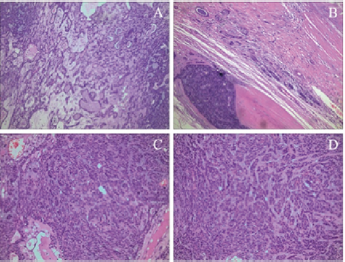
图3 病理检查(苏木精伊红染色)。A:镜下大体结构(×100);B:包膜侵犯现象(×100);C、D:纺锤状肌上皮细胞(×200)
2.讨论
尽管PPA十分常见,但病程时间长,体积巨大的肿物在临床工作中很少遇见。Spence于1863年汇报了第1例重量大于1kg的巨大PA,随后Buenting等于1998年回顾性分析了英文文献中报道的重量排名前10的巨大PA,最大者可达26.5kg。文献上可查的最大体积的PPA为Tarsitano等于2015年所报道的,术中切除标本达33 cm×27 cm×16 cm,重量为7.3kg。有研究报道,巨大PPA的发生率女性多于男性,且对面部不对称的抱怨往往不是患者就诊的原因,而是因为巨大的肿物影响了头颈部的活动,亦或是肿物的破溃、出血。
结合本例患者的病例信息,我们认为对疾病认知的不足、对手术的恐惧、经济上的负担以及疾病本身生长缓慢,无明显不适症状的特性,导致了此类患者延期就诊。FNAB是一种目前公认的经济的、快速的、以最小的伤害获取部分肿瘤组织,以达到病理组织学诊断的方法。
相较于传统的切取活检术,FNAB所导致的肿瘤播散的概率更低,并且可以更容易获取肿瘤深部的组织,而这往往决定了诊断的准确度。考虑到对于重要组织器官的保护以及穿刺的可靠性,我们选择了超声引导下的FNAB,研究证明这样可以避免损伤病变处血管以及获得高质量的标本。
术前增强CT或者MRI的检查对于肿瘤边界的判断以及手术方案的制定也十分的重要。在本案例中,肿物大部分位于患者的右侧颌下区,初诊时极易误认为是右侧颌下腺来源的肿物,在仔细阅读术前影像学资料后我们发现右侧颌下腺境界清晰,只是被肿物压迫向内侧移位,而右侧腮腺下极与肿物边界不清,从而明确了肿物的腺体来源是右侧腮腺而非颌下腺。
在手术方式的选择上,我们选择腮腺下极的区域性扩大切除术而非腮腺的浅叶或者全叶切除术,是因为本案例中肿物仅仅累及部分腮腺下极,耳屏前的腮腺组织并未累及。许多学者研究表明腮腺良性肿瘤甚至是低度恶性肿瘤采取腮腺区域性切除术可以更好地保留腮腺的功能以及降低术后暂时性、永久性面瘫,味觉出汗综合征及腺瘘的发生率。病程时间长(>10年)、多次的复发、病变位于大唾液腺等都是PA具有恶变倾向的临床表征。其中最为典型的是肿物缓慢增大数年伴有近段时间来的突然增大、破溃及疼痛。
在本案例中,患者病程时间为30年,且有肿物的手术史,但并未伴有肿物的突然增大。在术后病理检查中,我们在手术标本上充分取样,并未发现病变有恶变的倾向,但在部分区域发现了包膜内侵犯。我们在半年随访内未发现肿物复发的征象,我们将继续严密随访。
综上所述,良性的PPA若不及时治疗会逐渐增大甚至恶变,大众对此疾病认知的不足是造成延期就医的重要因素。围手术期对患者全身状况及肿物的充分评估有助于获得一个满意的治疗效果。
原始出处:
朱载瓯,魏玮,丁旭,宋晓萌,武和明,吴煜农.腮腺下极巨大多形性腺瘤1例[J].口腔医学,2019,39(05):443-445.
作者:朱载瓯 魏玮 丁旭
版权声明:
本网站所有注明“来源:梅斯医学”或“来源:MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明“来源:梅斯医学”。其它来源的文章系转载文章,本网所有转载文章系出于传递更多信息之目的,转载内容不代表本站立场。不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言







#多形性#
83
#腮腺#
0
#多形性腺瘤#
83