Lancet:这名患者的诊断扑朔迷离,你能诊断正确吗?——案例报道
2016-10-09 Seven L 译 MedSci原创
患者女,32岁,腰背疼痛、大腿沉重、间歇性发热和寒战2周。 既往史包括三叉神经痛、焦虑(近期服用奎硫平)。 查体:体温39°C,余正常。 实验室检查:C-反应蛋白升高(CRP; 118 mg/L),包括肝功能、肾功能在内的生化指标和其他血常规指标都未见明显异常。 考虑急性肾盂肾炎,予以广谱抗生素治疗;但患者的血培养、尿培养均是无菌的,泌尿系统CT也是正常的,于是停止了抗生素
患者女,32岁,腰背疼痛、大腿沉重、间歇性发热和寒战2周。
既往史包括三叉神经痛、焦虑(近期服用奎硫平)。
查体:体温39°C,余正常。
实验室检查:C-反应蛋白升高(CRP; 118 mg/L),包括肝功能、肾功能在内的生化指标和其他血常规指标都未见明显异常。
考虑急性肾盂肾炎,予以广谱抗生素治疗;但患者的血培养、尿培养均是无菌的,泌尿系统CT也是正常的,于是停止了抗生素治疗。
患者持续发烧,背部、大腿的不适在增加,进一步检查结果显示:血清肌酸激酶升高(CK; 30·51 μkat/L),有可能是喹硫平相关恶性综合征,但是停止使用喹硫平后,患者的症状无缓解。
再次复发血液和尿液分析、咽拭子、脑脊液等,均没有发现任何微生物。胸片和超声心动图检查均正常。血清补体(C3、C4)浓度正常,自身抗体均为阴性。
入院后1周,血红蛋白从入院时的126 g/L下降到93 g/L,并出现了轻微中性粒细胞减少(0·9 × 109/L)和血小板减少(110 × 109/L)。
铁相关检查提示炎症性疾病,但血清铁蛋白是不成比例的升高(34 844 pmol/L),在接下来的一周具有明显的波动(最低494 pmol/L,最高45 301 pmol/L),CK浓度也出现了显著波动(最低7·43 μkat/L;最高23·86 μkat/L)。血清乳酸脱氢酶浓度也升高了(10·55 μkat/L)。
基于这些结果,考虑为肌炎,可能为副肿瘤性。高铁蛋白血症和血细胞减少支持噬血细胞性淋巴组织细胞增多症(HLH)的诊断。
18F-FDG PET-CT显像:没有发现肌肉或器官(包括淋巴结、肝、脾)的异常,但是中轴骨骼对FDG摄取不均匀。
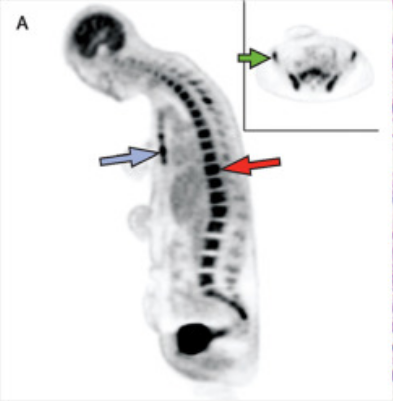
脊柱MRI显示骨髓信号异常,与FDG摄取区域一致,在髂腰肌和闭孔外肌两侧的片状肌肉和筋膜水肿。针极肌电图显示右侧股四头肌无自发活动,但早期持续时间短的多相运动单位电位增加,提示肌病。
肌肉活检显示非特异性萎缩但无炎症、血管炎、营养不良、代谢和线粒体肌病。
骨髓活检显示骨髓细胞纤维化改变,但没有形态学和免疫组化特征的恶性肿瘤,且没有发现噬血细胞现象,不太支持HLH的诊断(可能性HScore 70%)。
临时诊断为特发性炎症性肌病,予以静脉注射甲基强的松龙免疫抑制治疗。
出乎意料的是,在首次类固醇治疗前,30%的骨髓细胞出现了异常核型: −43–45,XX,–5,–10,–15,add(15)(p10), −22, + mar1, + mar2, + mar3[cp8]/46,XX[18],意味着可能是浸润性肿瘤性疾病。
首次活检后10天,重复骨髓采样,以确定恶性细胞表型,仍观察到相同特征。
患者开始类固醇治疗,但症状无改善;随着患者骨髓抑制的进展(Hb 80 g/L, 中性粒细胞 0·5 × 109/L,血小板 50 × 109/L),我们考虑这是一个非淋巴髓系恶性肿瘤。
因此,在第4周,我们第三次采取骨髓样本。环钻活检样本显示坏死、高级别肿瘤几乎完全取代了骨髓。
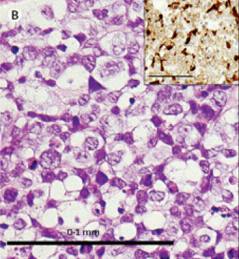
CD2、胞质CD3、CD30、穿孔素、TIA-1的表达,提示恶性T细胞表型。CD4、CD5、CD7、CD8、T细胞受体(TCR)-γ和ALK-1均未检出,但TCR-β1表达,加上TdT负染色,排除T细胞急性淋巴细胞性白血病,提示诊断为外周T细胞非霍奇金淋巴瘤。
开始对患者进行化疗(环磷酰胺、阿霉素、长春新碱和泼尼松[CHOP]),患者症状迅速改善。三个周期后,患者PET检查时,FDG信号正常化,达到形态学和细胞遗传学缓解。鉴于患者的非典型表现,以及类固醇不敏感的疾病,我们打算进行同种异体移植,但不幸的是,患者的疾病复发,并且再次化疗治疗无效,最终患者死亡。
原始出处:
Josh T Coats,et al.An unusual extranodal T-cell non-Hodgkin lymphoma.Lancet.Volume 388, Issue 10049, 10–16 September 2016, Pages 1127–1128
作者:Seven L 译
版权声明:
本网站所有注明“来源:梅斯医学”或“来源:MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明“来源:梅斯医学”。其它来源的文章系转载文章,本网所有转载文章系出于传递更多信息之目的,转载内容不代表本站立场。不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言






#Lancet#
37
不错的病历
99
学到了
86
赞一个
87
赞一个
88