胸痛时有时无,是“心梗”吗?不!有可能是这种病!
2019-02-26 简书 医学界心血管频道
“喂?心内,我是急诊。刚来一个病人,男,52岁,持续胸痛2小时。心电图是新发的左束支传导阻滞,1周前心电图正常。病人生命体征平稳,但是胸痛程度较重,来会个诊吧。”
午夜,休息室的电话铃响起。
“喂?心内,我是急诊。刚来一个病人,男,52岁,持续胸痛2小时。心电图是新发的左束支传导阻滞,1周前心电图正常。病人生命体征平稳,但是胸痛程度较重,来会个诊吧。”
“好。”放下电话,胸痛+新发左束支传导阻滞,不会是急性心肌梗死吧?可能要谈急诊介入手术。我拿起签字单、披上外出服、奔向急诊室。
午夜急诊的胸痛患者
午夜的急诊室依旧灯火辉煌。扒开层层人流,见到了这个患者。
来京打工的52岁中年男性,躺在急诊病床上。有20年的吸烟史,未戒,没有其他冠心病危险因素。
2小时前休息时无诱因出现心前区疼痛,钝痛,持续性,无肩背部放射痛,程度较重,有出汗,无其他伴随症状。急诊处方硝酸甘油持续泵入但胸痛症状无缓解。
心电监护示波窦性心律,左束支传导阻滞图形,心率72 次/分,血压138/78 mmHg,呼吸16次/分,血氧饱和度(SPO2)100%,生命体征平稳。心肺腹及神经系统查体阴性。心肌标志物已经送入检验科急查。
▍一周前曾因胸痛就诊,是心梗吗?
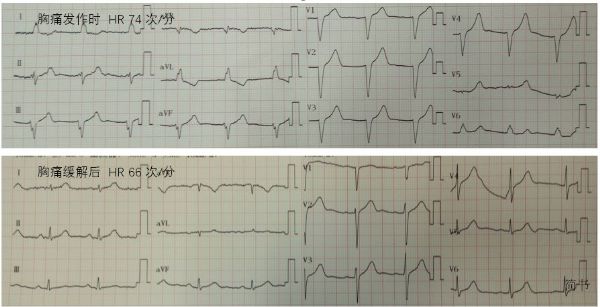
患者手机里有一份1周前的心电图,当时因为一次类似的胸痛发作去医院就诊,胸痛已缓解,心电图正常,没有左束支传导阻滞,查冠脉CTA也正常。而这次胸痛发作,急诊室的心电图是完全性左束支传导阻滞(图1)。
胸痛合并新发左束支传导阻滞,是急性ST段抬高型心肌梗死(STEMI)的等危症。
可是1周前冠脉CTA正常,
短短的1周会进展成STEMI么?
就算进展为STEMI,左束支为左右冠状动脉双重供血,新发左束支传导阻滞多提示前降支第一间隔支以前闭塞,心肌缺血范围大,心功能受累严重,临床常出现血流动力学不稳定,合并肺水肿、心源性休克等并发症。
但是,
该患者没有血流动力学不稳定,
硝酸甘油效果不佳,
不支持STEMI诊断。
那会是什么呢?
▍突发突止的胸痛,竟再次重现!
既然血流动力学稳定,先复查心电图、等心肌标志物的结果、谈收住院吧。就在劝说患者住院治疗的过程中,患者说胸痛缓解了,心电监护左束支传导阻滞消失了。做了一份12导联心电图,正常(图1)。心肌标志物回报,正常。
图1:患者于急诊胸痛发作时及胸痛缓解后心电图。
这下子更是一头雾水,突发突止的胸痛,突发突止的左束支传导阻滞,正常的冠脉CTA,正常的心肌标志物,是个啥病呢?然而反复劝说患者仍拒绝住院诊治,要求急诊出院。
“开/关”样的非心肌缺血性胸痛,新鲜!
带着满腹疑问回到办公室,求助万能的PubMed,原来,还有 “胸痛左束支阻滞综合征” 这一类诊断。
这是一类早在1946年被报道、近几年才开始有学者关注的临床综合征,是一类新的非心肌缺血性胸痛。
临床特点表现为新发生的快频率依赖性左束支传导阻滞伴明显胸痛,当左束支传导阻滞消失时,胸痛也同时缓解消失,呈突发突止的“开/关”样起病方式。
可无诱因突发、运动实验诱发或在心室起搏并有效夺获心室的情况下发生。因发生机制尚不清楚而被命名为胸痛左束支阻滞综合征。
但目前的研究已明确其与冠脉固定性狭窄、冠脉痉挛、心脏血流动力学改变等心肌缺血病因无关。
因此,目前胸痛左束支阻滞综合征的诊断,需要建立在除外心肌缺血的病因后才成立。
和心梗很像?记住这三个特点!
▍胸痛与左束支传导阻滞同生同灭
患者的胸痛症状常突然发生、持续时间较短,并与新发左束支传导阻滞同时发生、同时消失。少数情况下胸痛先缓解,左束支传导阻滞随后消失。
胸痛的程度通常较重,常限制患者的活动,部分患者为了缓解胸痛被迫停止活动。胸痛持续时间与心肌缺血持续时间相似。因此,症状上难以与心肌缺血性胸痛鉴别。
▍发作与终止都很“守规矩”
胸痛左束支阻滞综合征发作时的心室率范围很大,可在70-170 次/分。但每个个体发作时的起始和终止频率相对固定。
起始:大多数患者在心率增快时触发左束支传导阻滞,当心率增加、RR间期缩短,下传的激动到达病变束支时遇到不应期,产生束支传导阻滞。主要是由于复极不全引起,呈现为病理性3相束支传导阻滞。复极不全的程度决定出现束支传导阻滞所需的临界心率,复极不全比较严重时,心率稍有增加即可产生3相束支传导阻滞。
终止:当心率下降至触发心率以下,通常RR间期较前延长80-170 ms,束支不应期结束,恢复正常传导,心电图左束支传导阻滞图形可消失。
长期:随着胸痛左束支综合征病程延长,起始触发心率的阈值会逐渐下降,因此这类患者的胸痛发作频率会逐渐增加。
▍无心肌缺血及心功能受累证据
A 早期研究发现,硝酸甘油不能缓解该类患者胸痛,且部分患者服用硝酸甘油反而诱发胸痛,提示该综合征与心率增快有关;
B 冠脉造影大多正常,部分患者合并冠脉梗阻性狭窄,但支架植入后仍发作胸痛,复查冠脉功能学检查、静息核素心肌显像与动态灌注心肌显像均正常,冠状静脉窦乳酸检测阴性,与心肌缺血不符;
C 应用钙通道阻滞剂(CCB)类药物效果不佳,且冠脉麦角新碱试验阴性,排除冠脉痉挛;
D 胸痛发作时心电图无心肌缺血表现,且平板运动试验结果多为阴性,不存在运动使心肌耗氧增加引发心肌缺血;
E 胸痛发作时及发作后左室功能正常。
因此,心肌缺血不是本综合征的病因。
心电图怎么“破案”?2个要点记好
左束支传导阻滞发生前后心电图大多正常,极少数患者发生前后有不完全性左束支传导阻滞。另有少数患者因左束支传导阻滞持续时间较长,可在左束支传导阻滞消失后留有心电图T波记忆性改变。
▍胸前导联S/T比值较低是心电图特征性改变
左束支传导阻滞时,S波振幅与同导联T波振幅的比值与左束支传导阻滞存在的时间相关。慢性左束支阻滞的S/T比值多>3.0,因其T波振幅明显降低,S/T比值增大。
而胸痛左束支阻滞综合征的左束支传导阻滞为新近发生,S/T比值偏小,文献报道范围在1.47+0.16(图2)。当以胸前导联S/T比值<2.5为界值时,其筛选24小时内发生的左束支阻滞敏感性为100%,特异性为89%。
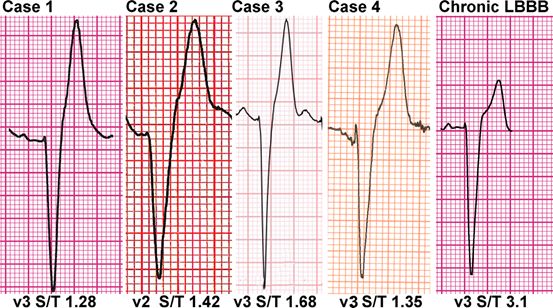
图2:急性左束支传导阻滞与慢性左束支传导阻滞 S/T比值。
▍额面电轴右偏
左束支传导阻滞患者心电图的额面电轴多数正常或左偏,而大部分胸痛左束支阻滞综合征患者的额面电轴多为右偏,说明该综合征存在特殊的心室除极。也有部分患者电轴左偏。
搞清楚不是心肌缺血了,那为啥会胸痛?
胸痛左束支阻滞综合征的发生机制尚不清楚,但心肌缺血的病因已被排除。目前认为,心室收缩不同步是引发胸痛的原因。
临床上,部分起搏器植入的患者在右心室起搏模式下常出现不明原因的胸痛,冠脉血管正常,研究认为与内感受反射调节下,食管和皮肤的感觉异常敏感有关。
同样地,左束支传导阻滞可同时引起左室侧壁复极延迟、右室除极提前,引起心室收缩不同步,包括左右室不同步、室间隔与左室游离壁不同步、左室游离壁不同部位心肌不同步。
这种运动不同步刺激心肌局部的机械刺激性感受器,经内感受反射通路传入中枢神经系统,与情绪调节过程整合在一起,产生胸痛症状。
因此,胸痛左束支阻滞综合征的胸痛是一种非缺血性胸痛,机制是心室收缩不同步。
这种胸痛“要命”吗?
目前研究发现,胸痛左束支阻滞综合征的患者远期预后令人满意。一项13年的随访研究中,患者无不良事件发生,无心力衰竭发生,仅少部分患者发生慢性左束支阻滞,但不再伴有胸痛症状。因此,该综合征的治疗以缓解症状为主,但目前的治疗方法有限。
有学者报道,次极量有氧运动锻炼可有效提高初始触发心率的阈值、进而减少胸痛发作频率。但是随访发现终止有氧运动锻炼后获益很快消失。
也有学者提出应用β受体阻滞剂降低平均心率,以减少阈值触发。理论上似乎可行,但实际上β受体阻滞剂也同时降低了触发阈值,使临床症状加重。这可能与β受体阻滞剂同时具有负性变时作用及负性变传导作用有关。
早期有报道发现改变右室间隔起搏为右室心尖部起搏、改变心脏收缩不同步模式后,胸痛症状可消失,但是长时间右室心尖部起搏增加心功能不全发作风险。
近几年提倡生理性起搏如双心室起搏或希氏束起搏,可减少左束支传导阻滞发生、缓解胸痛发作。
看晕了不要紧,帮你概括一下~
1.是什么?
胸痛左束支阻滞综合征是一类尚未被临床广泛认知的非缺血性胸痛。
2.临床表现?
因临床表现与缺血性胸痛相似、且可与冠心病共存,临床上相当一部分患者被诊断为急性冠脉综合征,予以介入治疗,但效果不佳、反复胸痛。
3.发病机制?
其发病机制为心脏收缩不同步,非心肌缺血。因此,如果无客观心肌缺血证据(特指运动试验如心肌核素显像或冠脉功能性狭窄),应避免支架植入等血运重建治疗。
4.如何诊治?
若胸痛程度或发作频率不可耐受,建议电生理检查,测定心腔内不同部位对起搏脉冲的敏感性,以及对起搏脉冲强度变化的敏感性,明确患者是否存在感觉超敏;
同时变化心室激动模式,寻找控制患者胸痛、符合生理起搏的最佳起搏模式,可解决该类患者伴有的顽固性胸痛。
回到我们这位患者,胸痛与左束支阻滞同时存在、同时消失,起始触发心率较终止心率快,心电图胸前导联S/T比值<2.5,电轴左偏,冠脉无梗阻性狭窄,高度怀疑胸痛左束支阻滞综合征。
下一步应该完善运动平板或运动核素检查,而非冠脉造影。即使冠脉造影可见50%-70%的血管狭窄,也应进一步行血流储备分数(FFR)等检查明确是否存在功能性狭窄,避免支架过度植入。
治疗上,可为患者制定次极量运动处方,观察效果。若胸痛发作不能耐受,可行电生理检查,而不应是反复冠脉造影。
作者:简书
版权声明:
本网站所有注明“来源:梅斯医学”或“来源:MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明“来源:梅斯医学”。其它来源的文章系转载文章,本网所有转载文章系出于传递更多信息之目的,转载内容不代表本站立场。不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言