前列腺素F2受体拮抗剂ebopiprant:治疗48小时内将早产率降低55%
2020-11-18 MedSci原创 MedSci原创
将早产分娩时间延迟48小时非常关键:提供时间窗口允许诱导肺成熟和新生儿神经保护的药物进行治疗并发挥作用。
Ebopiprant是瑞士生物制药公司ObsEva的一种新型口服选择性前列腺素F2α(PGF2α)受体拮抗剂,通过减少子宫收缩、防止宫颈扩张和胎膜破裂来控制早产,且不会引起早产儿死亡。ObsEva近日宣布了ebopiprant治疗早产2a期临床研究PROLONG的阳性结果。PGF2α据报道可诱导子宫肌层收缩并且上调引起子宫颈扩张和膜破裂的酶。

降低早产引起的死亡率和发病率的关键指标之一是将分娩延迟至少48小时,从而提供时间窗口允许诱导肺成熟和新生儿神经保护药物进行治疗并发挥全部作用。
在这项研究中,将113名自发早产女性(胎龄在24至34周之间)随机分组,接受标准治疗药物atosiban联合ebopiprant或atosiban加安慰剂治疗7天。单胎妊娠的女性有83名(73%),双胎妊娠的女性有30名(27%)。共有一百四十一名新生儿出生。
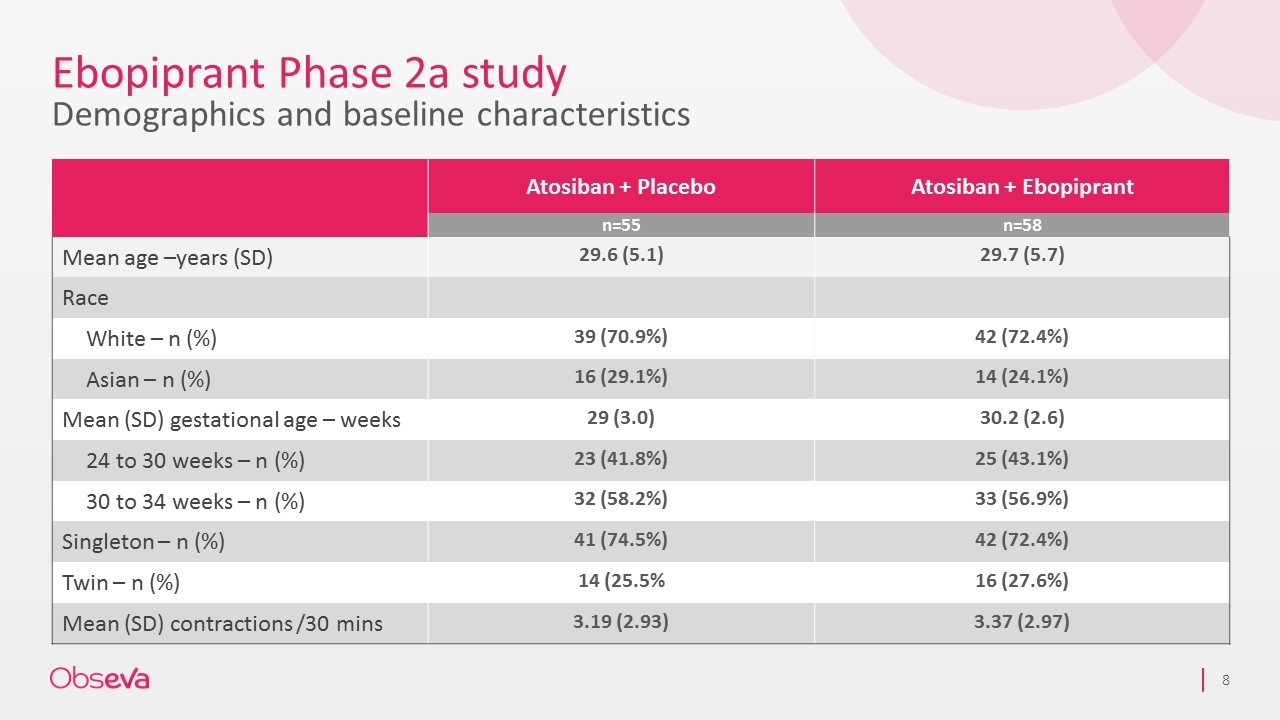
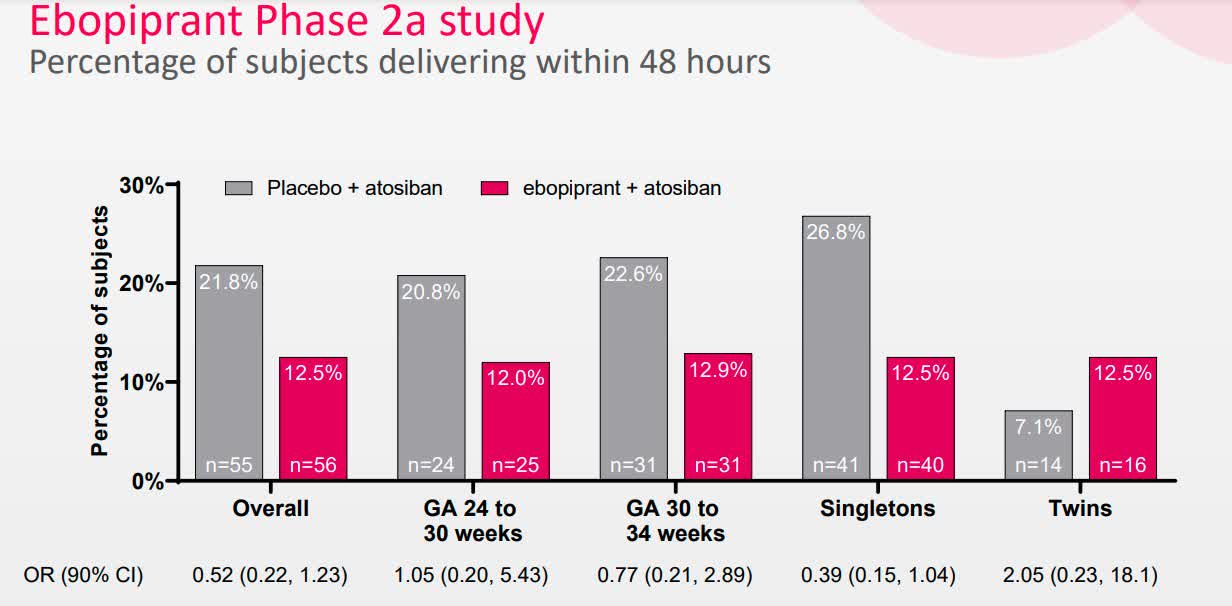
在PROLONG研究中,接受ebopiprant联合治疗的女性中有7/56(12.5%)在治疗后48小时内分娩,而单独使用atosiban的女性为12/55(21.8%)。与单独使用atosiban相比,ebopiprant联合治疗在给药48小时后单胎妊娠分娩减少了55%,接受ebopiprant联合治疗的女性在48小时内分娩的占5/40(12.5%),而单独使用atosiban的女性占11/41(26.8%)。
Ebopiprant组和安慰剂组之间的母婴、胎儿和新生儿不良事件发生率相当。
澳大利亚莫纳什大学妇产科教授Ben Mol教授说:“我们迫切需要为早产提供新的治疗方法,以减少早产的发生,早产的发生率约占所有分娩的10%。PROLONG的结果令人鼓舞,延迟分娩48小时极为重要,因为该时间窗口可允许孕妇服用皮质类固醇为婴儿带来最大功效。”
原始出处:
1. https://www.firstwordpharma.com/node/1774593?tsid=4
2. https://www.streetinsider.com/SEC+Filings/Form+6-K+ObsEva+SA+For%3A+Nov+16/17603551.html
版权声明:
本网站所有注明“来源:梅斯医学”或“来源:MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明“来源:梅斯医学”。其它来源的文章系转载文章,本网所有转载文章系出于传递更多信息之目的,转载内容不代表本站立场。不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言







#前列腺素#
57
#拮抗剂#
38