体内再造β细胞,治愈糖尿病有希望了!
2017-03-03 佚名 奇点网
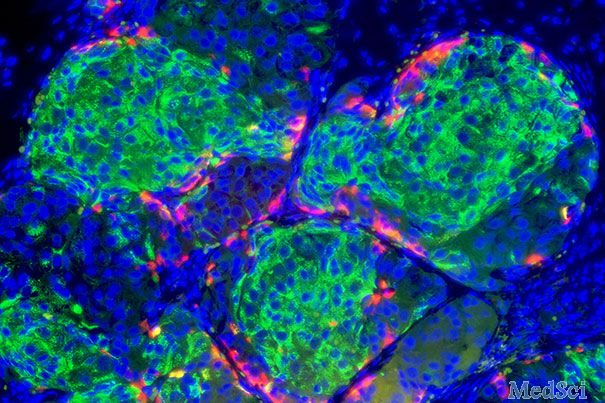
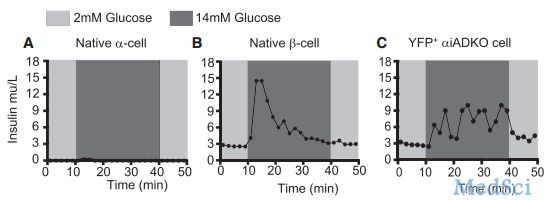
在目前科学界的共识中,I型糖尿病是一种先天性的终身疾病,无法治愈。患者终生都要依靠胰岛素,小心翼翼地控制自己的血糖水平,不然,一旦并发症“找上门”,轻的话可能会影响生活和工作,重的话极有可能威胁到生命。那么有没有什么办法能让患者们不用如此依赖胰岛素,也能正常的生活呢?有一部分研究人员把希望寄托在了干细胞上,2014年,哈佛大学的研究人员就利用人类的胚胎干细胞培养出了能分泌胰岛素的胰岛β细胞。但是我
作者:佚名
版权声明:
本网站所有注明“来源:梅斯医学”或“来源:MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明“来源:梅斯医学”。其它来源的文章系转载文章,本网所有转载文章系出于传递更多信息之目的,转载内容不代表本站立场。不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言









#β细胞#
33