Front Immunol:EB病毒感染作为系统性红斑狼疮发生和临床表现的潜在指标
2023-12-31 从医路漫漫 MedSci原创
系统性红斑狼疮(SLE)与EB病毒(EBV)感染之间的关系已经提出了几十年,但EBV影响SLE发展的潜在机制仍有待阐明。
系统性红斑狼疮(SLE)是一种以女性为主的系统性自身免疫性疾病。其特点是累及多器官,并通过T细胞和B细胞的自身激活而产生病原性自身抗体而显著发病。SLE包括反复发作的恶化(称为急性发作)和缓解。与其他自身免疫性疾病类似,SLE的病因仍需要完全澄清。各种遗传和环境风险因素之间的相互作用有助于SLE的发病和持续。从外部因素来看,感染,特别是EB病毒(EBV)感染,在驱动自身免疫方面具有多种潜在作用。

EBV是最常见的人类病毒之一。作为人类疱疹病毒家族的一员,它潜伏感染世界上99%的人口,并能在细胞中存活终生。由于这种独特的能力,它对宿主构成了不断的挑战。在上皮细胞的原发性溶性感染后,EBV在B淋巴细胞中通过表达有限数量的基因来维持潜伏期,这些基因定义了不同类型的潜伏期。然而,它偶尔会重新激活裂解周期,导致不同表达基因组之间的转移。体液反应包括针对裂解期和潜伏期抗原的抗病毒抗体的合成。首先,抗ea(早期抗原)和抗ca(病毒衣壳抗原),分别在最初的3-4周和临床症状出现时。尽管抗ca IgG水平终生存在,但在溶解性感染(原发性或再激活)期间水平较高。
另一方面,EA IgG可在85%的急性感染中发现,通常持续3个月,但在一些病例中,初次感染后数年仍可检测到。据估计,有EBV病史的健康受试者中,高达30%的人具有EA (D) IgG。此外,这些抗体可在再激活或免疫功能低下的患者中检测到。在出现临床症状后的第一个月内,通常检测不到抗EBna -1 IgG,因此表明过去感染过。
SLE与EBV感染之间的关系已经提出了几十年,但EBV影响SLE进展的潜在机制仍有待阐明。目前已经提出了几种模型,其中通过典型的分子模仿和表位扩散产生抗体是最重要的。EBV基因组编码人类同源蛋白,如潜伏蛋白、EBV核抗原1 (EBNA1)和裂解蛋白病毒IL-10,这些蛋白在SLE患者中刺激体液和炎症免疫反应。特别是EBNA1表位诱导产生针对C1q的自身抗体,并与SLE自身抗原(包括Sm和Ro)交叉反应。基于先前描述的知识,表明EBV感染和细胞介导免疫的控制受损,随着T细胞功能的改变和多种抗体的存在,导致EBV感染的B细胞的多克隆扩增。最后,在耀斑期间,自身反应性B细胞激活导致EBV感染频繁复发-缓解发作,导致重复免疫刺激的恶性循环。最近在SLE患者中更频繁的EBV再激活的例子包括血清学标志物CA IgG和EA IgG的存在和升高,EBV感染细胞的频率更高,病毒载量和血液单个核细胞更高,以及裂解基因表达增加。此外,在SLE患者中,EBV特异性细胞毒性T细胞和树突状细胞功能降低,EBV感染后干扰素水平降低。EBV裂解周期应答性T细胞减少与抗EBV抗体水平呈反比关系,随后与SLE疾病活动性指数(SLEDAI)呈负相关。
在一些EBV相关疾病中,EBV与免疫系统建立的平衡以及宿主控制细胞增殖的能力可能会受到EBV基因特异性变异影响的后果的破坏。在这方面,EBNA1和潜伏膜蛋白1 (LMP1)基因特别有趣,EBNA1是EBV基因中表达最显著的基因,而LMP1是关键的病毒致癌基因。在先前的研究中,它们的核苷酸变异和序列特异性显示了对恶性肿瘤发展的潜在贡献。
然而,关于EBV基因变异以及病毒基因突变是否导致SLE病理的研究从未发表过。此外,了解EBv相关疾病的这种多样性揭示了预测潜在病毒表位靶点以确定治疗策略的可能性
基于对SLE演变的知识缺口和众多未解决的假设,本研究的目标是:a)调查受访者的特征,包括EBV感染参数与SLE之间的关系;b)探讨合并标记物对SLE发展的影响是否比单个标记物更显著;c)评估SLE患者分离株EBV EBNA1和LMP1基因多态性。
方法:本研究纳入103例SLE患者和99例对照,目的是探讨EBV感染参数与SLE的相关性,探讨人口统计学、临床和EBV标志物是否对SLE的发展有更显著的影响,并评估SLE患者分离株中EBV核抗原1 (EBNA1)和潜伏膜蛋白1 (LMP1)基因多态性。
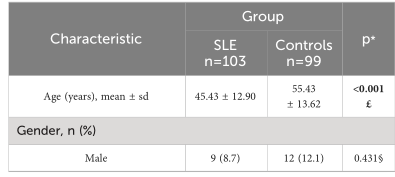
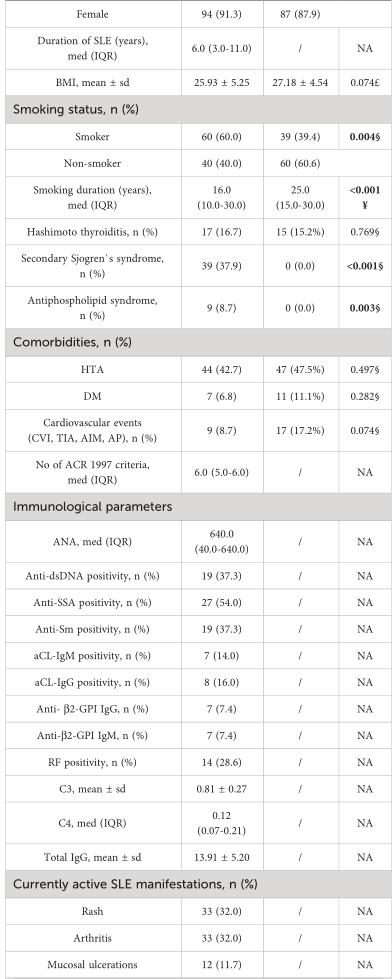

表1 研究队列的基线特征
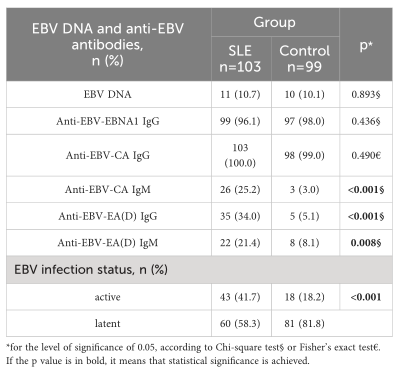
表2 EBV DNA、抗EBV抗体和活动性EBV感染的流行情况。
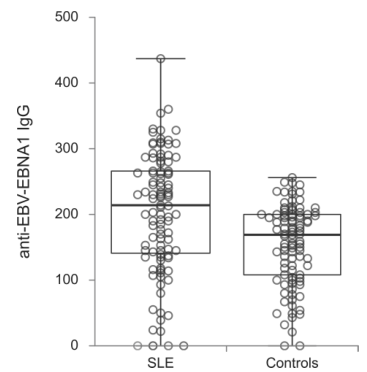
SLE患者和对照组的抗ebv - ebna1 IgG抗体(p<0.001)

SLE患者和对照组的抗ebv - ca IgM抗体(p<0.001)

SLE患者和对照组的抗ebv - ca IgG抗体(p=0.003)。

SLE患者和对照组的抗ebv - ea (D) IgG抗体(p<0.001)。

SLE患者和对照组的抗ebv - ea (D) IgM抗体(p=0.012)。
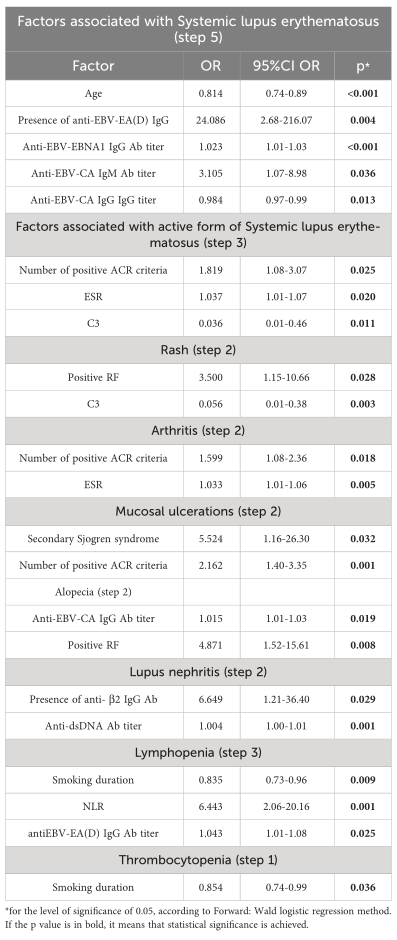
系统性红斑狼疮的相关因素及其表现

SLE患者EBV分离株中发现EBNA1 c端核苷酸和氨基酸变化。

三种LMP1特征在SLE患者EBV分离株中的分布
结果:SLE患者EBV感染的血清学、分子和序列标志物综合结果显示,如果有抗EBV- ea (D)(早期抗原)IgG抗体存在,SLE发生的可能性要高出24倍(OR=24.086 95%CI OR=2.86 ~ 216.07, p=0.004)。在抗EBv - ea (D) IgG阳性和阴性SLE患者中,糖皮质激素(p=0.130)、抗疟药物(p=0.213)和免疫抑制剂(p=0.712)的分布相同。此外,较高的抗EBv - ea (D) IgG抗体滴度被确定为淋巴细胞减少、血液学SLE表现相关的独立因素(OR=1.041, 95%CI OR=1.01-1.08, p=0.025),而较高的抗ca(病毒衣壳抗原)IgG抗体滴度(OR=1.015, 95%CI OR=1.01-1.03, p=0.019)和阳性RF(类风湿因子)(OR=4.871, 95%CI OR=1.52-15.61, p=0.008)被确定为SLE中与脱落相关的独立因素。最后,报告了狼疮患者EBV EBNA1和LMP1基因多态性的新数据。
结论:结果支持进一步研究EBV作为狼疮的预后标志和治疗目标。
原始出处:
作者:从医路漫漫
版权声明:
本网站所有注明“来源:梅斯医学”或“来源:MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明“来源:梅斯医学”。其它来源的文章系转载文章,本网所有转载文章系出于传递更多信息之目的,转载内容不代表本站立场。不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言










#系统性红斑狼疮# #EB病毒# #临床表现# #潜在指标#
52