
多巴胺是什么
多巴胺是肾上腺素和去甲肾上腺素的前体物质,属于儿茶酚胺类激素,能够与多巴胺受体、β受体、α受体结合,从而对心血管系统、肾脏等内脏器官产生作用。传统上认为,多巴胺可以增加心输出量、提升血压以及增加肾脏等内脏器官血流灌注。
多巴胺的作用机制
多巴胺的药理作用呈剂量依赖性,剂量变化中,可分别激动多巴胺受体、β1受体、α受体,但多巴胺的剂量区间并不呈开关效应,在某个剂量区间内其往往可同时激活不同的受体,但以某一受体激活为主。小剂量(<3μg·kg-1·min-1)多巴胺主要激活外周血管的多巴胺D1受体,选择性扩张肾、肠系膜、冠状动脉和脑血管,这一作用可增加肾血流、增加肾小球滤过率,从而起到利尿、利钠效应;此外它还激活突触前多巴胺D2受体,抑制去甲肾上腺素的释放。中等剂量(3-10μg·kg-1·min-1)多巴胺除激活多巴胺受体外还可以激活心脏的β1受体,从而引起正性变时和正性肌力作用(增加收缩力和速率)。大剂量(>10μg·kg-1·min-1)多巴胺还可以激活外周血管α受体,产生显著的血管收缩效应,增加周围血管阻力,并升高血压。大剂量多巴胺则激活肾血管α受体,使血管阻力增加,肾血流量减少。
多巴胺是肾上腺素和去甲肾上腺素的前体物质,在酸中毒的时候,向去甲肾上腺素转化。一般来讲,年龄越大,多巴胺清除越快。在长期使用β受体阻断剂的时候,不建议联合应用多巴胺。
多巴胺的药代动力学
多巴胺半衰期短(2min),静脉注射5min内起效,持续5-10 min。输注后有25%多巴胺作为前体合成去甲肾上腺素,其余转化为其他代谢产物。多巴胺可使用生理盐水或葡萄糖注射液配注,一般按照公斤体重*3配成50ml,此时,1ml/h对应的就是1μg·kg-1·min-1。要注意,多巴胺不能和头孢类、碳酸氢钠配伍。多巴胺推荐中心静脉给药,但无中心静脉的时候,可选择较大静脉给药。
多巴胺的剂量应从1-2 μg·kg-1·min-1开始,逐步调整增加剂量,以达到预期生理效应目标,而不是根据上述预测的药理学范围来决定剂量。
既往指南中的多巴胺
关于多巴胺的使用,其实既往有很多指南,一些指南见下。
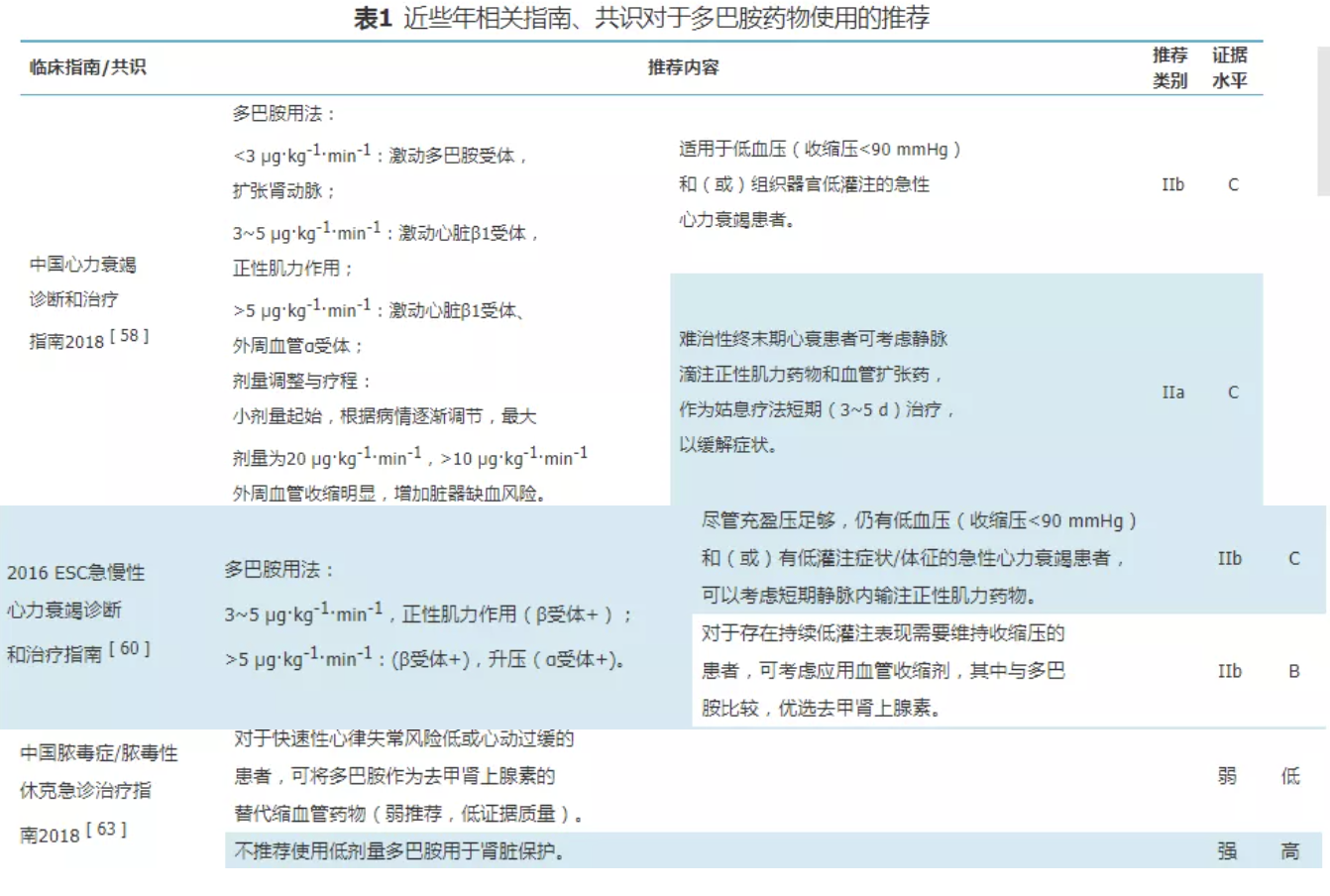
多巴胺的问题
大剂量(>10 μg·kg-1·min-1)时心律失常发生率增加,最多见的是房颤,发生率可达20.5%。最大不宜超过20 μg·kg-1·min-1。多巴胺与环丙烷、氟烷等全麻药或者三环类抗抑郁药合用有诱发心律失常的风险。多巴胺通过外周静脉输注时可能会发生药液外渗情况,引起局部血管痉挛、收缩,导致组织缺血甚至坏死。一旦发生外渗,应立即停止该部位输液,早期可采用酚妥拉明稀释液(生理盐水50ml加酚妥拉明40mg)湿敷或25%硫酸镁湿敷,情况严重时可采用酚妥拉明稀释液(5-10 mg溶于10 ml生理盐水)进行局部皮下浸润注射,以减轻局部组织反应,减轻疼痛,防止发生局部组织坏死。
多巴胺在肝、肾及血浆中降解成无活性的化合物,半衰期约为2 min,经肾排泄,约80%在24 h内排出,尿液内以代谢物为主,极小部分为原形,因此其不易引起蓄积中毒。对于肝肾功能不全的患者,建议从小剂量开始,之后根据患者的个体情况逐渐调整剂量。
多巴胺的禁忌证:嗜铬细胞瘤、未控制的快速型心律失常、心室颤动。
多巴胺与休克
鉴于多巴胺的药理作用,既往一直认为其为休克的核心用药。2010年关于休克的大型研究表明,和去甲肾上腺素相比,在感染性休克时候,两者病死率无差异,但多巴胺可使心律失常增;在心源性休克的时候,多巴胺组比去甲肾上腺素组病死率更高。后续的研究表明,在脓毒症休克的时候,去甲肾上腺素和多巴胺对比,能够降低病死率。
鉴于以上研究,有以下推荐:
1.脓毒性休克经过充分液体复苏仍持续存在低灌注者,对于快速性心律失常风险低或心动过缓的患者,多巴胺可作为一线的血管加压药物(Ⅱb C);如果可能,建议床旁超声评估心功能状况,对于存在心脏收缩功能减低的患者,可以使用中等剂量(3-10 μg·kg-1·min-1)的多巴胺(Ⅱb C)。
2.心源性休克应尽早完善检查寻找病因,评估心脏功能、容量状态和外周血管阻力状态;如果存在心脏收缩功能减低,可以单独使用中等剂量(3-10μg·kg-1·min-1)多巴胺或联合多巴酚丁胺治疗(Ⅱb C);如果同时存在外周血管阻力减低并伴严重低血压(收缩压<80 mmHg;1 mmHg=0.133 kPa),可以单独使用去甲肾上腺素或多巴胺联合去甲肾上腺素治疗(Ⅱb C);但多巴胺剂量不宜过大,避免增加心律失常风险(ⅠA)。
3.低血容量性休克不常规使用血管加压药,应首选积极纠正病因的治疗(ⅠA)。对于足量的液体复苏后仍存在低血压的患者,可以使用多巴胺,使用剂量应根据心功能、容量状态和外周血管阻力情况调整,注意避免剂量过大而导致的心律失常(Ⅱb C)。
多巴胺与心衰
理论上讲,心衰的时候,容量过负荷、心肌收缩力不足,这时候使用多巴胺可以起到利尿、强心的作用。但临床研究表明(DAD-HF/DAD-HF Ⅱ研究、ROSE-AHF研究),在心衰的时候,使用多巴胺并不能起到利尿的作用,同时增加了心律失常的风险。将心衰分为射血分数保留、射血分数降低两组,研究发现,只有LVEF降低心衰(HFrEF)患者或低血压心衰患者加用小剂量多巴胺可提高心输出量、升高血压、改善血流动力学并增加尿量,而在LVEF保留心衰患者(HFpEF)中则无此作用,甚至有害。而多巴胺剂量相关性研究表明,较低剂量的多巴胺可能能够起到利尿、保护肾脏的作用,但并不改善病死率、住院时间。
对于有严重收缩功能障碍致心输出量降低且经利尿剂和血管扩张剂治疗不能充分纠正的心衰患者,或出现低血压甚至心源性休克的患者,可考虑应用中等剂量多巴胺(3-10 μg·kg-1·min-1)激活β1肾上腺素能受体增强心肌收缩力,增加心输出量;应用大剂量多巴胺(10-20 μg·kg-1·min-1)激活α受体,收缩血管提升血压。但同时也要关注到中等剂量多巴胺产生正性肌力的同时会升高肺毛细血管楔压(PCWP);大剂量多巴胺的收缩血管作用会降低终末器官灌注,同时增加心脏后负荷;并且随着多巴胺剂量的增加其致心律失常的风险也大大增加,上述情况对严重心功能不全患者的治疗不利。有研究显示中等剂量的多巴胺与多巴酚丁胺(7.5μg·kg-1·min-1)联合使用较多巴胺单一药物大剂量(15μg·kg-1·min-1)使用能更好地改善血流动力学状况,同时可以减少α受体激活导致的终末器官缺血发生。因此,多巴胺用于心衰患者治疗时应根据心脏功能和血流动力学状况而灵活采用不同的剂量范围,以达到发挥正性肌力作用和(或)收缩血管作用。多巴胺可以用于那些需要优先升高动脉血压的低血压心衰患者。尤其是快速性心律失常发生风险低的绝对或相对心动过缓的低血压心衰患者。
鉴于以上研究,有以下推荐:
1.推荐多巴胺(<5μg·kg-1·min-1)与利尿剂联合应用于左室射血分数减低(HFrEF)的ADHF患者改善利尿,降低容量过负荷。(Ⅱa A)
2.多巴胺可以用于低血压(收缩压<90 mmHg)和(或)组织器官低灌注的急性心衰患者,尤其是快速心律失常发生风险低的绝对或相对心动过缓者。(Ⅱb C)
3.多巴胺用于心衰患者治疗时应根据患者的心脏功能和血流动力学状况而灵活采用不同的剂量范围。要注意增加剂量时其致心律失常风险增加等不利因素。(Ⅱa C)
4. 多巴胺虽然能改善心衰患者症状,但缺乏生存获益证据。(Ⅰ A)
多巴胺与肾脏
理论上讲,小剂量多巴胺(<3 μg·kg-1·min-1)有增加肾血流量、改善肾灌注、促进尿钠排出的作用。但Lauschke等应用多普勒超声研究发现多巴胺能显著增加AKI患者的血管阻力,提示小剂量多巴胺在病理状态人群中的效应可能与在正常人体上的效应有所不同。大样本RCT试验也表明,多巴胺并不能保护肾脏,也不能降低高危患者的急性肾衰竭发生率及短期死亡率,甚至可能会使急性肾衰竭患者的肾脏低灌注情况更加恶化。由于研究入选人群存在较大的异质性,研究设计相差较大,且荟萃分析并未得出有效结论,目前不推荐在无低血压的急性心衰患者中常规应用小剂量多巴胺。是否在Ⅰ型心肾综合征患者中应用小剂量多巴胺应考虑LVEF、血压等多方面的因素,做到个体化。因围手术期发生AKI的主要原因是低血容量导致的肾脏低灌注,多巴胺在此条件下增加肾血流量、保护肾功能的临床有效性尚未明确。目前同样不推荐在围手术期患者中常规应用小剂量多巴胺以预防或治疗AKI。
鉴于以上分析,有以下推荐:
1.不推荐应用小剂量多巴胺以预防或治疗AKI。(ⅠA)
2.Ⅰ型心肾综合征患者中应用小剂量多巴胺应考虑LVEF、血压等多方面的因素,在LVEF降低同时血压偏低的心衰患者中会有获益。(Ⅱa A)
3.不推荐在围手术期患者中常规应用小剂量多巴胺以预防或治疗AKI。(Ⅱb B)
版权声明:
本网站所有注明“来源:梅斯医学”或“来源:MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明“来源:梅斯医学”。其它来源的文章系转载文章,本网所有转载文章系出于传递更多信息之目的,转载内容不代表本站立场。不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言








#合理使用#
75
#多巴胺#
121
#专家共识#
63