PD-1/PD-L1抑制剂无疑是NSCLC免疫治疗的关键,在标准治疗中免疫检查点抑制剂(ICI)显著延长了晚期NSCLC患者的OS。然而,ICIs 由于非特异性免疫激活会导致免疫相关不良事件发生,这与ICIs的作用机制相关。免疫细胞在攻击肿瘤细胞的同时,也促使免疫系统攻击正常组织器官。引发的IrAEs几乎累及身体的各个器官,最常见的是皮肤、胃肠道、肺和内分泌。尽管具有良好的临床疗效,但在临床治疗中,irAEs的发展极大地限制了ICIs在许多癌症患者中的应用。
免疫不良反应并不是一无是处,它意味着ICI更好的疗效
然而,irAEs的出现并非坏事,相关研究表明,在晚期恶性肿瘤(包括非小细胞肺癌)中irAEs可能与ICI更好的疗效相关。近日,发表在JAMA上的一项研究对3项( IMpower130、IMpower132 和 IMpower150 )Ⅲ期随机临床研究进行了汇总分析,旨在评估irAE与阿替利珠单抗在晚期非小细胞肺癌 (NSCLC) 患者中疗效之间的关联[1]。
在 IMpower130 研究中,患者以 2:1 的比例随机分配接受阿替利珠单抗联合卡铂和白蛋白紫杉醇治疗,或单独接受化疗,随后接受阿替利珠单抗维持治疗或最佳支持治疗。
此外,IMpower132 试验的研究人员以1:1 的比例随机分配患者接受阿替利珠单抗加顺铂或卡铂加培美曲塞或单独化疗,随后维持治疗由培美曲塞加或不加阿替利珠单抗组成。
最后,在 IMpower150 研究中,患者按照 1:1:1 的比例分配接受阿替利珠单抗加贝伐珠单抗、卡铂和紫杉醇;阿替利珠单抗加卡铂和紫杉醇;或贝伐珠单抗联合卡铂和紫杉醇联合阿替利珠单抗联合贝伐珠单抗、阿替利珠单抗或贝伐珠单抗维持治疗。
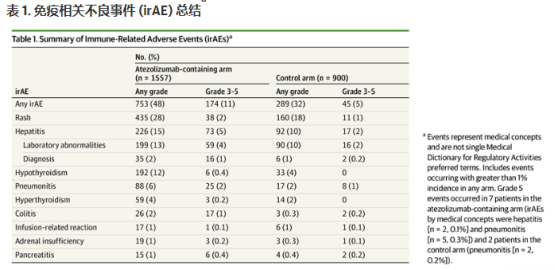
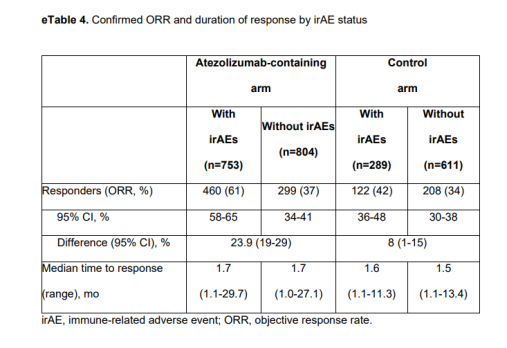
分析结果显示:在阿替利珠单抗组的 753 名(48%)患者和对照组的 289 名(32%)患者中发生了任何级别的 irAE,大部分患者属于1级或2级,阿替利珠单抗组174名 (11%)患者和对照组中45名 (5%) 患者发生了3至5级irAE,阿替利珠单抗组与对照组相比,最常见的 irAE 是皮疹、肝炎和甲状腺功能减退症。
在阿替利珠单抗组中,irAEs患者的中位OS为 25.7(95% CI,23.9-29.1)个月,而没有irAEs的患者为13.0 (95% CI,11.7-13.9) 个月。在对照组中,irAE患者与无irAE患者的中位OS 分别为 20.2和12.8个月。

阿替利珠单抗组中,在不调整irAE发病日期的情况下,irAE患者确认的ORR为61%(95% CI,58%-65%),而没有 irAE 的患者为37%(95% CI,34%-41%);在对照组中,确认的ORR分别为42%(95% CI,36%-48%)和34%(95% CI,30%-38%)。在阿替利珠单抗组中,有和没有irAE患者的中位反应时间分别为1.7 (范围,1.1-29.7) 和 1.7 (范围,1.0-27.1) 个月;在对照组中,中位反应时间分别为1.6 (范围,1.1-11.3) 和1.5 (范围,1.1-13.4) 个月。
不良反应越严重,效果越好?
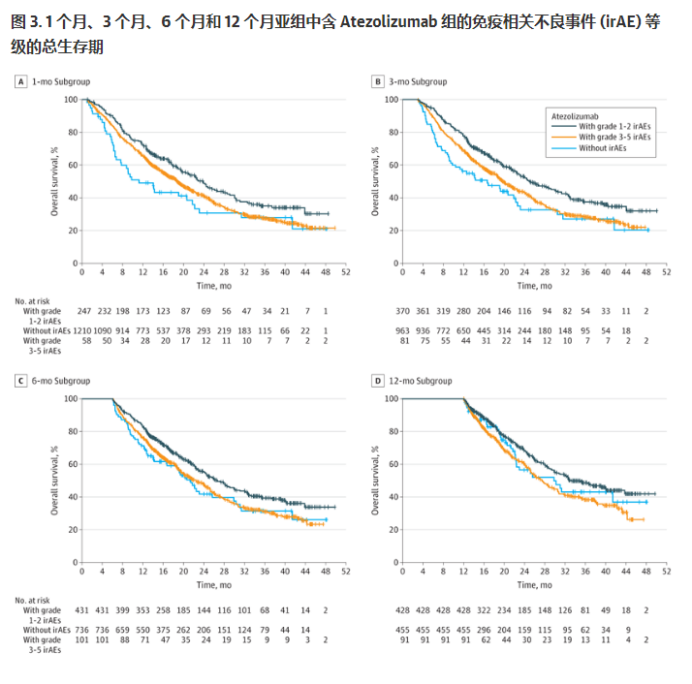
在含阿替利珠单抗组的所有标志性亚组中,具有1级或2级 irAE 的患者的中位 OS 比具有3至5级 irAE 和无 irAE 的患者更长。
在1个月的里程碑中,患有1级或2级 irAE 和3至5级 irAE 的患者(分别与没有 irAE 的患者相比)的OS 的HR 分别为 0.78 (95% CI,0.65-0.94) 和 1.25 (95% CI,0.90-1.72);在3个月亚组中分别为0.74(95% CI,0.63-0.87)和1.23(95% CI,0.93-1.64);在6个月亚组中分别为0.77(95% CI,0.65-0.90)和1.1(95% CI,0.81-1.42);在12个月亚组中为0.72(95% CI,0.59-0.89)和0.87 (95% CI,0.61-1.25)。在 1、3 和 6 个月的亚组中,没有 irAE 的患者的 OS 比有3至5级 irAE的患者长,但在12个月的亚组中则不然。
然而,也有人提出,由于 irAEs 是由自身反应性 T 细胞的激活引起的,理论上发生严重 irAEs 患者的T细胞对ICIs 更敏感,这可能导致高级别 irAE比低级别 irAE 患者有更好的疗效。
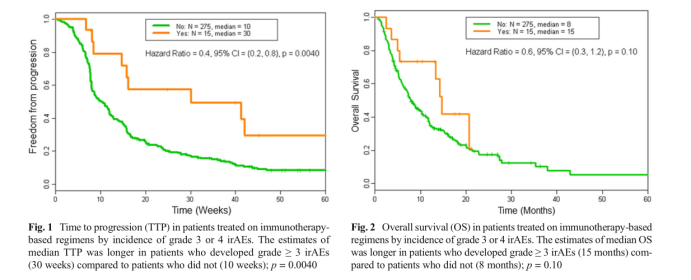
在一项回顾性研究中[2],研究人员对290名晚期癌症患者的电子病历进行了审查,所有患者都接受了至少一种免疫治疗药物,其中98 名患者 (34%) 报告了irAE,⼤部分为 1 级或 2 级,15名 (5.2%) 患者报告了3 级或4级irAE并通过适当的干预得到解决。
与无 irAEs 的患者相⽐,≥ 3 级 irAEs 患者的总体反应率(ORR;CR+PR)、疾病控制率(DCR;CR +PR + SD)和 TTP 显著提高。 ≥ 3 级irAE患者的ORR为25%,与没有≥ 3级的患者ORR为6%。此外,Kaplan-Meier估计的TTP在≥3级irAE的患者中明显更长。有≥3 级irAE的患者的中位TTP估计为30周,⽽未发生≥3级irAE的患者为10周。≥ 3 级irAE 患者的中位 OS 为 15 个月,相⽐之下未发生 ≥ 3 级 irAE 患者中位OS为8 个月。
目前并没有准确的证据表明 irAEs 的严重程度与OS获益之间的关联。因为较少的患者存在具有3 级或更高级别的irAE,所以无法有足够的证据验证其相关性。并且严重的irAEs可能危及患者生命,用糖皮质激素治疗就会抑制ICI的作用,促进肿瘤生长。因此,很难准确评估肿瘤反应。
治疗irAE对生存获益有影响吗?
既往数据表明,使⽤全身性皮质类固醇或其他免疫抑制剂(例如抗肿瘤坏死因⼦ α (anti-TNFα))来治疗 irAE 并不会否定免疫治疗剂带来的临床活性或生存获益 。
在一项针对 298 名接受标准剂量ipilimumab治疗的⿊色素瘤患者的回顾性研究中[3],85%的患者经历了任何级别的irAE。其中分别有91、20 和1名患者中观察到3、4 和 5 级 irAE。
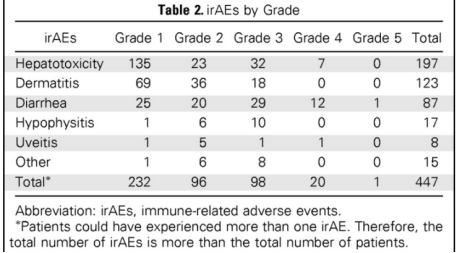
尽管三分之一的患者需要全身皮质类固醇治疗,10% 的患者需要抗 TNFα 免疫抑制,但根据给予患者全身性皮质类固醇治疗irAE进行分层时,显示OS 或 TTF没有差异。

在上述研究[2]中,80% ≥ 3 级 irAE 的患者需要全身性皮质类固醇治疗,然而所有患者的治疗反应仍在持续。因此,明智地使⽤免疫抑制剂和支持性措施不仅有助于解决 irAE,还有助于患者在治疗中坚持更长时间并获得临床益处。
总结
总之,免疫疗法(尤其是检查点抑制剂)的独特毒性就像一把双刃剑。如果不及时积极地治疗,irAE 可能会危及生命。矛盾的是,irAEs 与治疗结果的改善有关,暗示着活跃的免疫状态。因此,irAE 的管理对医生提出了挑战。随着近年来免疫治疗药物在临床中的使⽤越来越多,提高认识和早期识别对于有效管理 irAE 和改善治疗结果是必要的。新出现的数据表明,症状负担的变化通常作为毒性的早期指标。因此,迫切需要结合患者报告的症状、开发生物标志物来识别有 irAE 风险的患者,以及在⼤型前瞻性研究中验证 irAE 与免疫治疗药物改善治疗结果之间的关联。
作者:找药宝典
版权声明:
本网站所有注明“来源:梅斯医学”或“来源:MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明“来源:梅斯医学”。其它来源的文章系转载文章,本网所有转载文章系出于传递更多信息之目的,转载内容不代表本站立场。不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言