【专题论著】| 572例宫颈癌远处转移患者的转移特征及生存分析:以医院为基础的真实世界研究
2024-06-08 中国癌症杂志 中国癌症杂志
宫颈癌最易发生远处转移的部位依次为肺、骨和肝,远处转移发生后患者的生存情况较差,规范和完善远处转移后的诊疗体系,可望改善患者的生存情况。
[摘要] 背景与目的:让宫颈癌患者获得有效的治疗是全球消除宫颈癌的策略之一。本文通过分析以医院登记为基础的宫颈癌发生远处转移患者的转移特征及转移后生存情况,为改善宫颈癌患者的生存情况并最终消除宫颈癌提供真实世界的科学证据。方法:基于复旦大学附属肿瘤医院2008—2017年确诊并接受治疗的宫颈癌患者,纳入初诊时已发生远处转移或者随访过程中发生远处转移的宫颈癌患者共572例,通过患者复诊病史资料、电话随访及死因数据链接等方式收集生存信息。研究起始时间为转移发生时间,随访统计时间截至2020年11月1日。应用Kaplan-Meier法绘制总体及不同转移部位的生存曲线,并估计不同转移部位的中位生存时间及1、3和5年总生存(overall survival,OS)率。结果:随访中位时间为38.93个月,期间共发生全死因死亡348例。72.55%为单一部位转移,27.45%为多发性转移。在所有转移部位中,肺转移比例最高(41.26%),其次为骨转移(15.21%),肝转移占11.54%,位列第3位。发生转移后,1、3和5年的OS率分别为62.29%(95% CI:62.25~62.33)、33.13%(95% CI:33.08~33.18)和23.42%(95% CI:23.37~23.47)。单一部位转移中,转移至肺后的1年OS率最高(72.52%),3和5年各个部位转移后的OS差异不显著。结论:宫颈癌最易发生远处转移的部位依次为肺、骨和肝,远处转移发生后患者的生存情况较差,规范和完善远处转移后的诊疗体系,可望改善患者的生存情况。
[关键词] 宫颈癌;转移;生存率;医院登记
[Abstract] Background and purpose: Effective treatment for cervical cancer patients is one of the global strategies to eliminate cervical cancer. By analyzing the metastasis characteristics and survival status of patients with distant metastasis of cervical cancer from a hospital-based cancer registry data, our study provided real-world evidence for better survival of cervical cancer and finally eliminating cervical cancer. Methods: A total of 572 cervical cancer patients who had metastasis cancer at the initial diagnosis or developed distant metastasis during follow-up in Fudan University Shanghai Cancer Center from 2008 to 2017 were included in this study. Medical records review, telephone visits and death registry data linkage were applied in collecting endpoint data. The first follow-up date was the diagnose date of metastasis, and the last follow-up date was November 1, 2020. Kaplan-Meier method was applied in evaluating the 1-, 3- and 5-year overall survival (OS) rates for overall and site-specific patients. Results: The median follow-up time was 38.93 months, and 348 cases died during the follow-up. 72.55% were single site metastasis, and 27.45% were multiple metastases. Among all metastatic sites, the proportion of lung metastasis was the highest, 41.26%, 15.21% to bone, and 11.54% to liver. After metastasis, the 1-year, 3-year and 5-year OS rates were 62.29% (95% CI: 62.25-62.33), 33.13% (95% CI: 33.08-33.18) and 23.42% (95% CI: 23.37-23.47), respectively. In single site metastasis, 1-year OS was the highest after metastasis to the lung (72.52%). Besides, there was no significant difference among different metastatic sites, both in 3-year and 5-year OS. Conclusion: The most frequent distant metastatic sites of cervical cancer are lung, bone and liver. The survival rate after metastasis is poor. Further research with systematic treatment strategy is required for better survival.
[Key word] Cervical Cancer; Metastasis; Survival rate; Hospital-based registry
2018年,世界卫生组织(World Health Organization,WHO)呼吁全球消除宫颈癌[1],提出90%确诊宫颈癌的妇女应得到有效治疗的战略目标[1]。宫颈癌是全球女性第四大常见的恶性肿瘤。据WHO国际癌症研究机构(International Agency for Research on Cancer,IARC) 2020年公布的全球癌症统计数据(GLOBOCAN 2020)[2]显示,全球2020年估计新发宫颈癌604 127例,死亡341 831例,年龄标化发病率和死亡率达13.3/10万和8.8/10万,即每10万名妇女中有13人发病,9人死亡,严重危害女性的健康。在过去的十多年中,尽管在宫颈癌预防、筛查、疫苗接种、诊断和治疗方面都取得了进展,但距离全球消除宫颈癌的目标仍有一定的距离,尤其是降低宫颈癌的死亡率,仍然存在巨大的挑战。
宫颈癌死亡的主要原因是诊断时即出现远处转移(晚期诊断)及治疗后发生远处转移[3]。宫颈癌侵袭转移主要有3种方式:① 直接蔓延侵袭到子宫、阴道、子宫旁及临近器官;② 通过淋巴转移,先到区域淋巴结,包括闭孔、髂外、髂内淋巴结等,然后再到髂总和主动脉旁淋巴结;③ 通过血流途径转移至肺部、肝脏和骨骼等远处器 官。
了解宫颈癌远处转移的模式和转移特征对改善患者的治疗和管理,并最终达到宫颈癌消除的目标至关重要。然而,目前有关宫颈癌远处转移的特征及转移后生存的数据报告甚少,现有的研究[4-6]多为小样本描述以及美国监测、流行病学和最终结果(Surveillance,Epidemiology,and End Results,SEER)数据库[7-9],尚无针对中国人群宫颈癌转移模式的相关研究,一方面,中国以人群为基础的肿瘤登记系统中,详细的治疗及转移信息缺失;另一方面,以医院为基础的研究通常较局限于某种治疗及局部淋巴结转移,缺乏对于发生转移后病例的长期、系统的跟踪随访。
复旦大学附属肿瘤医院是上海地区肿瘤登记的发源地[10],构建了全国领先的以医院为基础的肿瘤登记系统及长期的跟踪随访系统,目前已有累计20余万例恶性肿瘤患者完善的临床、随访和生存资料[11]。本文总结2008—2017年在复旦大学附属肿瘤医院就诊并发生远处转移的572例宫颈癌远处转移患者的临床及随访资料,期望提供关于宫颈癌远处转移患者生存的真实世界证据,为宫颈癌的诊治提供参考。
1 资料和方法
1.1 研究对象
研究对象为2008年—2017年在复旦大学附属肿瘤医院就诊的宫颈癌患者,纳入初诊已发生远处转移或者随访至2020年11月1日发生远处转移的患者。
纳入标准:① 宫颈癌ICD-10编码C53;② 发生远处转移。按照FIGO分期标准,宫颈癌远处转移定义为FIGO ⅣB期患者,或宫颈癌患者在随访过程中发生包括肝、肺、骨、脑、锁骨上淋巴结、纵隔淋巴结等转移的患者。
研究对象排除标准:① 主要治疗不在复旦大学附属肿瘤医院;② 邻近器官转移,包括阴道、直肠和膀胱等;③ 区域淋巴结转移,包括盆腔内、髂总及腹主动脉旁淋巴结转移。
共计572人纳入本研究,研究对象纳入流程见图1。
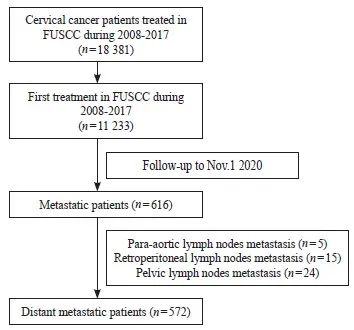
图1 研究对象纳入流程图
Fig. 1 Flowchart of patients’ recruitment
1.2 随访
患者出院后即纳入医院随访系统进行系统的跟踪随访,对出院后1年的患者进行首次生存随访,5年内每年随访1次,5年后每2年随访1次,直至患者死亡终止随访。
随访方式主要包括如下3种:① 病史随访,通过查询患者在复旦大学附属肿瘤医院的门诊和住院等诊疗信息,了解患者转移、第二原发和死亡等疾病进展事件,最新诊疗记录日期为末次随访日期;② 电话随访,在随访计划规定的周期内,患者如没有任何复诊记录,则由专职随访人员根据病史记录的联系方式电话联系患者或家属,询问并记录相关诊疗及生存信息;③ 死因数据链接,与邻近省级疾病预防控制中心的肿瘤登记系统和死因登记系统进行数据链接和匹配,获得患者死亡信息。本次研究随访统计时间截至2020年11月1日。所有患者随访期间发生死亡348例,占60.84%;51例失访,占8.92%;所有患者均接受过至少1次随访,随访覆盖比例达到100.00%。
1.3 研究方法
转移患者信息收集和分类详见复旦大学附属肿瘤医院2万例癌症转移患者的生存分析[12]。本研究纳入分析的变量包含以下内容:① 患者基本信息,例如年龄、治疗时间、末次随访时间;② 转移信息,包括是否发生转移、转移时间、转移部位,转移部位分为单一部位转移及多发转移,再按照转移部位细分为肝转移(单纯肝转移、肝合并其他部位转移)、肺转移(单纯肺转移、肺合并其他部位转移)、骨转移(单纯骨转移、骨合并其他部位转移)和脑转移(单纯脑转移、脑合并其他部位转移)、卵巢转移、胸膜转移、锁骨上淋巴结转移、纵隔淋巴结转移;③ 结局信息,包括是否死亡、死亡时间。
1.4 统计学处理
统计指标采用观察生存率,即总生存(overall survival,OS)率。生存分析终点事件为全死因死亡,末次随访时未发生终点事件或未知终点事件,在末次随访时间点按删失数据处理。生存时间定义为首次转移日期到死亡或删失的日期。
应用Kaplan-Meier法绘制总体及不同转移部位的生存曲线,并估计不同转移部位的中位生存时间(95% CI)及1、3和5年OS(95% CI)。统计分析使用SPSS 22.0软件进行计算。检验水准采用双侧α=0.05,P<0.05为差异有统计学意义。
2 结 果
2008—2017年共发生宫颈癌远处转移的患者572例,平均年龄为48.95岁(13~75岁)。其中66例为初诊转移患者,506例为入院治疗后在随访过程中发生转移。72.55%为单一部位转移, 27.45%为多发性转移(表1)。
宫颈癌远处转移患者中,发生肺转移的比例最高(236例,41.26%),其次为骨转移(87例,15.21%),宫颈癌肝转移位列第3位(11.54%)。另有5.24%的患者发生锁骨上淋巴结转移,2.27%发生纵隔淋巴结转移。宫颈癌远处转移的部位分布见表2。
本研究随访中位时间为38.93个月,期间共发生死亡348例,中位OS为17.83个月(95% CI:15.18~20.49)。宫颈癌发生远处转移后,1、3和5年的OS率分别为62.29%(95% CI:62.25~62.33)、33.13%(95% CI:33.08 ~ 33.18)和23.42%(95% CI:23.37~23.47)。其中,单一部位转移后的1、3和5年的OS率为63.25%(95% CI:63.20~63.30)、35.10%(95% CI:35.05~35.15)和24.92%(95% CI:24.86~24.98);多发性转移后1、3和5年的OS率为59.76%(95% CI:59.68~59.84)、27.90%(95% CI:27.82~27.98)和19.69%(95% CI:19.61~19.77),OS率差异有统计学意义(图2)。宫颈癌远处肺、骨、脑、肝转移后中位生存时间分别为20.7个月(95% CI:16.66~24.72)、14.47个月(95% CI:8.88~20.06)、17.77个月(95% CI:4.96~30.57)和10.87个月(95% CI:7.03~14.71)。单一部位转移中,宫颈癌肺转移后,患者的1年OS率最高,为72.52%(95% CI:72.45~72.59);其次为骨转移,1年OS率为60.83%(95% CI:60.70~60.96);宫颈癌肝转移后的生存率最低,为37.51%(95% CI:37.36~37.66),但3和5年的OS率各个部位单一转移后的差异无统计学意义(图3,表3)。
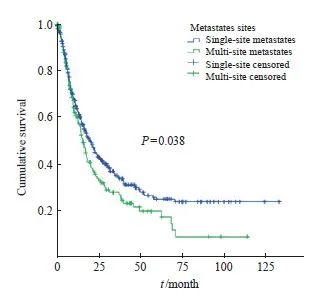
图2 宫颈癌单个及多发转移Kaplan-Meier生存曲线
Fig. 2 Kaplan-Meier survival curve for single-site and multi-site metastases
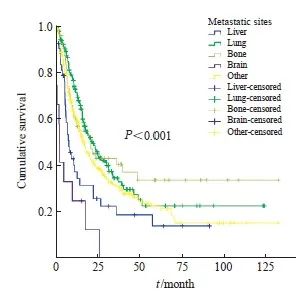
图3 宫颈癌不同转移部位Kaplan-Meier生存曲线
Fig. 3 Kaplan-Meier survival curves for different metastatic sites
3 讨 论
本研究总结了中国上海地区大型单中心肿瘤专科医院2008—2017年发生远处转移患者的生存数据,能真实地反映中国发达城市地区宫颈癌综合诊治水平。所有患者经过38.93个月随访,中位OS为17.8个月(15.18~20.49个月),5年OS率为23.42%(95% CI:23.37~23.47),高于同期欧美和中国其他地区的生存水平,体现出规范诊治为改善宫颈癌患者的预后和生存带来的获 益。
人群资料和以医院登记为基础的资料均显示,宫颈癌发生远处转移后患者的预后较差,且生存改善的进展缓慢。美国得克萨斯大学安德森癌症中心(The University of Texas MD Anderson Cancer Center)回顾性分析了1948—1963年宫颈癌患者发生远处转移的预后情况。结果显示,50%的患者在6个月内死亡[13];半个世纪之后,基于SEER数据库的研究[7]分析结果显示,美国2010—2016年宫颈癌发生单一部位远处转移的患者中位生存时间仍仅为8个月(95% CI:7.07~8.93),多发性转移患者为5个月(95% CI:4.29~5.71)。欧洲覆盖五大地区、28个国家85个人群登记数据的EUORCARE-5数据库[14]显示,2000—2007年宫颈癌远处转移后5年相对生存(relative survival,RS)率为16%;有研究[5]报道,1994—2014年107例宫颈癌远处转移患者的中位OS为16个月。中国宫颈癌远处转移的生存预后也较差,浙江省肿瘤医院的数据显示,2006—2016年宫颈癌远处转移患者的中位OS为11.7个月,5年OS率为12.6%[4];天津市第一中心医院2004—2017年277例宫颈癌远处转移患者的中位OS为7个月,其中单一部位转移后中位OS为8个月(5.43~10.57个月),多发性转移后中位OS为6个月(4.72~7.28个月)[7]。
宫颈癌远处转移后生存情况存在显著的地区差异。EUROCARE-5数据库[13]显示,宫颈癌远处转移后,北欧地区5年OS率为29.1%(95% CI:22.3~36.4),而东欧地区仅为6.2%(95% CI:4.0~9.2)。宫颈癌远处转移后的生存地区差异,除了经济差异和社会因素外,最重要的是治疗模式和治疗手段的有效性。
对于复发性或转移性宫颈癌的治疗,目前在全球范围内都是一项巨大的挑战,宫颈癌发生远处转移后的治疗选择目前仍然有限。2023年美国国家综合癌症网络(National Comprehensive Cancer Network,NCCN)指南[15]推荐全身系统性治疗作为转移性宫颈癌患者治疗的基础。以铂类药物为基础的化疗一直是复发性或转移性宫颈癌患者的标准治疗方案,但治疗获益也存在局限[16-17]。妇科肿瘤组240(Gynecologic Oncology Group 240,GOG240)研究[18]在铂类药物为基础的化疗方案上加入贝伐珠单抗,与单独化疗相比显示出显著的治疗效果,患者的中位OS延长了3.5个月(16.8个月 vs 13.3个月,HR=0.77,95% CI:0.62~0.95)。尽管贝伐珠单抗为远处转移的宫颈癌患者带来显著的生存获益,但贝伐珠单抗价格较高,在中低收入的国家或地区,期望通过该药物来改善患者的整体预后,效果极微。另一方面,1995年,Hellman等[19]首次提出恶性肿瘤复发转移“寡转移”的概念,指转移的器官数目不超过3个,转移的肿瘤病灶数目不超过5个。越来越多的研究[20-22]结果提示,对宫颈癌寡转移患者给予积极的局部根治性治疗,可显著改善远处转移患者的生存情况。目前,NCCN指南[15]对于寡转移也推荐采用局部治疗手段,包括手术、消融、立体定向体外放射治疗(stereotactic body radiotherapy,SBRT)等,以改善患者的生存情况,提高患者的生活质量(quality of life,QoL)。期待更多大样本的临床研究数据来支持寡转移患者治疗的有效性,进一步提高宫颈癌寡转移患者的生存率。
本次研究聚焦于宫颈癌远处转移,未讨论腹主动脉旁淋巴结转移以及盆腔淋巴结等区域淋巴结转移。本研究有一定的局限性:首先,以医院为基础的登记资料在人群的代表性上存有偏差,只能代表经济条件和交通发达地区的患者状态;本研究尚未包含详细的治疗信息,要评估不同治疗在宫颈癌远处转移中的作用,需开展进一步研究。
综上所述,本文报告了大样本的宫颈癌远处转移的转移特征及转移后患者的生存情况。此外,本研究基于长期、完善的病例随访系统,通过主动及被动随访相结合的方式完成随访工作,随访资料具有较高的完整性及可靠性。
利益冲突声明:所有作者均声明不存在利益冲突。
作者贡献声明:
沈洁:提出研究方向、设计研究思路、论文写作;冯小双、温灏、周昌明、莫淼、王泽洲、袁晶:论文数据整理;吴小华、郑莹:论文 审阅。
[参考文献]
[1] GULTEKIN M, RAMIREZ P T, BROUTET N, et al. World Health Organization call for action to eliminate cervical cancer globally[J]. Int J Gynecol Cancer, 2020, 30(4): 426-427.
[2] BRAY F, FERLAY J, SOERJOMATARAM I, et al. Global cancer statistics 2018: GLOBOCAN estimates of incidence and mortality worldwide for 36 cancers in 185 countries[J]. CA Cancer J Clin, 2018, 68(6): 394-424.
[3] SIEGEL R L, MILLER K D, JEMAL A. Cancer statistics, 2016[J]. CA A Cancer J Clin, 2016, 66(1): 7-30.
[4] YIN Z M, TANG H R, LI L, et al. Impact of sites versus number of metastases on survival of patients with organ metastasis from newly diagnosed cervical cancer[J]. Cancer Manag Res, 2019, 11: 7759-7766.
[5] SASANO T, MABUCHI S, KURODA H, et al. Predictors of survival in patients with FIGO stage ⅣB cervical cancer[J]. Int J Gynecol Cancer, 2016, 26(3): 528-533.
[6] KIM K, CHO S Y, KIM B J, et al. The type of metastasis is a prognostic factor in disseminated cervical cancer[J]. J Gynecol Oncol, 2010, 21(3): 186-190.
[7] ZHANG Y R, GUO Y, ZHOU X Z, et al. Prognosis for different patterns of distant metastases in patients with uterine cervical cancer: a population-based analysis[J]. J Cancer, 2020, 11(6): 1532-1541.
[8] CHEN X Y, CHEN L, ZHU H Y, et al. Risk factors and prognostic predictors for cervical cancer patients with lung metastasis[J]. J Cancer, 2020, 11(20): 5880-5889.
[9] ZHANG Y R, GUO X, WANG G W, et al. Real-world study of the incidence, risk factors, and prognostic factors associated with bone metastases in women with uterine cervical cancer using surveillance, epidemiology, and end results (SEER) data analysis[J]. Med Sci Monit, 2018, 24: 6387-6397.
[10] 郑 莹. 上海市肿瘤预防控制工作70年回顾[J]. 中国卫生资源, 2019, 22(4): 269-273.
ZHENG Y. Seventy years of cancer prevention and control in Shanghai[J]. Chin Health Resour, 2019, 22(4): 269-273.
[11] 周昌明, 莫 淼, 袁 晶, 等. 以医院登记为基础的20万例恶性肿瘤患者生存报告[J]. 中国癌症杂志, 2020, 30(1): 11-24.
ZHOU C M, MO M, YUAN J, et al. Report on 200 thousand cancer patients' survival from a hospital-based cancer registry database[J]. China Oncol, 2020, 30(1): 11-24.
[12] 冯小双, 周昌明, 莫 淼, 等. 以大型单中心医院登记为基础的2万例癌症转移患者的转移特征及生存分析[J]. 中国癌症杂志, 2021, 31(1): 11-19.
FENG X S, ZHOU C M, MO M, et al. Metastasis patterns and survival analysis of 20 000 patients with metastasis from a hospital-based cancer registry database[J]. China Oncol, 2021, 31(1): 11-19.
[13] CARLSON V, DELCLOS L, FLETCHER G H. Distant metastases in squamous-cell carcinoma of the uterine cervix[J]. Radiology, 1967, 88(5): 961-966.
[14] BIELSKA-LASOTA M, ROSSI S, KRZYŻAK M, et al. Reasons for low cervical cancer survival in new accession European Union countries: a EUROCARE-5 study[J]. Arch Gynecol Obstet, 2020, 301(2): 591-602.
[15] ABU-RUSTUM N R, YASHAR C M, AREND R, et al. NCCN clinical practice guidelines in oncology: cervical cancer. Version 1.2023. [EB/OL]. [2023-12-27]. https://www.nccn.org.
[16] ABU-RUSTUM N R. Management of recurrent or metastatic cervical cancer[J]. J Natl Compr Cancer Netw, 2023, 21(5): 576-578.
[17] COHEN P A, JHINGRAN A, OAKNIN A, et al. Cervical cancer[J]. Lancet, 2019, 393(10167): 169-182.
[18] TEWARI K S, SILL M W, PENSON R T, et al. Bevacizumab for advanced cervical cancer: final overall survival and adverse event analysis of a randomised, controlled, open-label, phase 3 trial (Gynecologic Oncology Group 240)[J]. Lancet, 2017, 390(10103): 1654-1663.
[19] HELLMAN S, WEICHSELBAUM R R. Oligometastases[J]. J Clin Oncol, 1995, 13(1): 8-10.
[20] NING M S, AHOBILA V, JHINGRAN A, et al. Outcomes and patterns of relapse after definitive radiation therapy for oligometastatic cervical cancer[J]. Gynecol Oncol, 2018, 148(1): 132-138.
[21] HOU X R, WANG W P, ZHANG F Q, et al. Stereotactic body radiation therapy for oligometastatic pulmonary tumors from cervical cancer[J]. Asia Pac J Clin Oncol, 2019, 15(5): e175-e180.
作者:中国癌症杂志
版权声明:
本网站所有注明“来源:梅斯医学”或“来源:MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明“来源:梅斯医学”。其它来源的文章系转载文章,本网所有转载文章系出于传递更多信息之目的,转载内容不代表本站立场。不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言







#转移# #宫颈癌# #生存率# #医院登记#
6