死腔、呼吸频率、潮气量和肺泡通气量之间的关系。
2024-09-16 呼吸机从入门到精通 呼吸机从入门到精通
讨论机械通气死腔部分及减少方法,阐述其与呼吸频率、潮气量和肺泡通气量关系,分析保护性通气设置影响及减少死腔的作用。
根据最近发表的论文《肺保护性机械通气时代呼吸频率和死腔的影响》,我们将在此简要讨论死腔的不同部分及其减少方法,以及与呼吸频率、潮气量和肺泡通气量的关系。肺泡通气量定义为呼吸频率乘以(潮气量 - 死腔体积)。因此,在低潮气量和高呼吸频率下,死腔(也称为 VD/VT)的重量会自动增加。
有创机械通气过程中的死腔是什么?
在机械通气过程中,器械死腔常常被忽视。许多研究表明,它对辅助通气期间的呼吸功和控制通气期间的肺泡通气有很大影响。然而,令人惊讶的是,几乎所有评估 ARDS 或 COVID-19 患者呼吸力学的研究中,都没有提供或提及器械死腔,即使在评估 V D /V T时也是如此!机械通气中死腔的不同部分如下。从肺部到患者,可以通过限制过度膨胀来减少肺泡死腔;气道死腔很难改变,并会因 PEEP 和支气管扩张而轻微增加;器械死腔最容易改变,可能占总死腔的近一半,包括 Y 型件处的加湿过滤器、二氧化碳传感器、连接件、导管支架、软管等。使用加热加湿器代替过滤器是减少这种死腔的一种非常有效的方法。
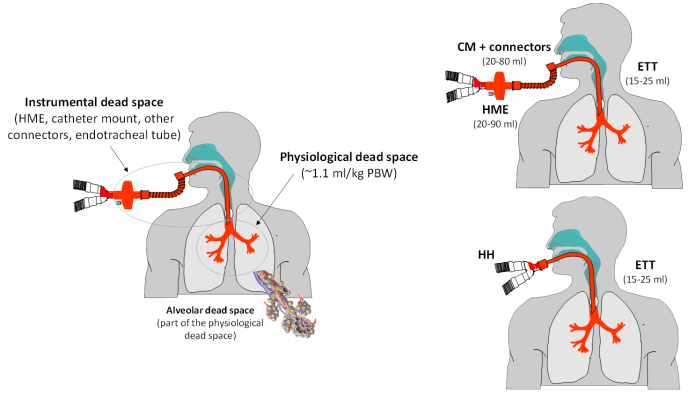
图 1:图中表示死腔的不同部分。死腔可分为器械性死腔和生理性死腔(包括气道和肺泡死腔)。部分器械性死腔可通过减少无用连接的数量以及使用加热湿化器代替热湿交换器(HME)进行气体湿化而轻松减少。部分器械性死腔不易减少:可将气管内插管(ETT)换成气管切开插管以减少死腔 10-12 毫升,或切断 ETT 但收益非常有限(2-4 毫升)。
如果算上 HME、导管支架、连接器和气管插管,器械死腔可能非常大(超过 100 毫升)。最有效的 HME 的容量通常超过 50 毫升(最高可达 90 毫升),导管支架的容量可能为 20-60 毫升,患者可能使用许多连接器(CO 2比色皿、封闭式抽吸器和其他用于吸入疗法的适配器),并且可能代表重要的额外死腔。
以下图表是根据研究中详细计算的死腔而得出的。肺泡死腔未计算在内,因此总死腔被低估了。通过保护性通气和减少过度膨胀,肺泡死腔可能会减少。
VentilO 应用程序还考虑了死腔的所有不同部分。
保护性通气设置的影响
使用小潮气量 (V T ) 和高呼吸频率 (RR) 会对肺泡通气和死腔产生多种影响。首先,在低潮气量的情况下,如果 V D保持不变,则 V D /V T会随着潮气量的减少而增加。死腔的重量会随着潮气量的减少而增加。其次,当呼吸频率增加时,死腔(即“呼吸浪费的部分”)会更频繁地介入。
肺泡通气量(Valv)是每分钟通气量中用于气体交换的有效部分。
Valv = RR x (V T -V D ) = RR x V T – RR x V D
因此,对于稳定的每分钟通气量,当呼吸频率或死腔增加时,肺泡通气量会减少。如果呼吸频率与潮气量减少成比例增加,肺泡通气量将减少,PaCO 2将增加。例如,如果将设置从 6 ml/kg PBW x 25(150 ml/kg/min 的每分钟通气量)修改为 5 ml/kg x 30(150 ml/kg/min 的每分钟通气量),肺泡通气量将减少。为了保持此处的 Valv 恒定,呼吸频率现在应为 34(具有中等死腔)。
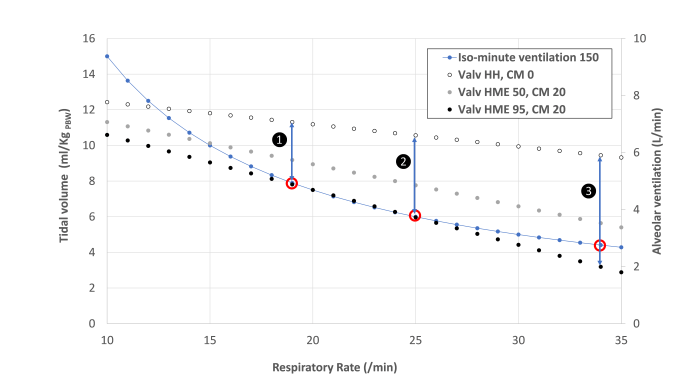
图 2:这些图表示仪器死腔对具有不同仪器死腔的危重病人的 V D /V T (A) 和肺泡通气量 (B) 的影响。计算所用示例为身高 165 厘米、PBW 57 公斤的女性。蓝线代表 150 ml/kg/min PBW(PBW 57 公斤时为 8.5 L/min)的等分钟通气量。在设置 ❶ 中,V T 为8 ml/kg,RR 为 19/min,仪器死腔最低时 V D /V T为 17%,死腔较高时为 43%;肺泡通气量从 4.9 L/min 增至 7.1 L/min。当增加呼吸频率并减少潮气量(设置❷ 和 ❸)时,差异更加显著。在最严重的情况下,顺应性较低,需要超保护性通气(情况❸),TV 为 4.4 ml/kg,RR 为 34/min,V D /V T为 31%,仪器死腔最低,V D /V T 为 77%,死腔较高。在这种情况下,肺泡通气量从 6.0 升/分钟降至 2.0 升/分钟。
图 2A:
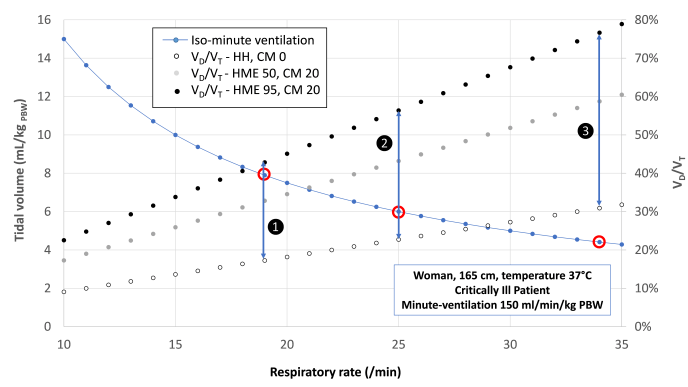
图 2B:
减少死腔的影响
前面的图显示了死腔对肺泡通气量(CO 2清除率)的影响。下图显示,在肺泡通气量恒定的情况下,可以降低呼吸频率(潮气量恒定),或大幅减少潮气量(呼吸频率恒定)。
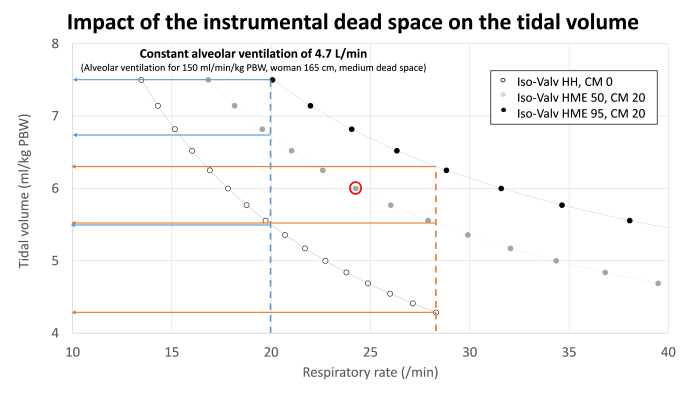
图 3:这些图表示不同仪器死腔对呼吸频率 (A) 和潮气量 (B) 的影响,以保持重症患者肺泡通气量恒定。用于计算的示例是一名身高 165 厘米、PBW 57 公斤的女性。目标肺泡通气量为 4.7 L/min,即该患者每分钟通气量为 150 ml/kg/min PBW,仪器死腔中等(HME 50 ml,导管支架和连接 20 ml)。不同的线代表等肺泡通气线(4.7 L/min)以及实现该肺泡通气量的不同呼吸频率和潮气量组合。
图 3A:该图显示了在潮气量恒定的情况下,减少仪器死腔以保持恒定的肺泡通气量(4.7 L/min)时呼吸频率的潜在降低。例如,对于 6 ml/kg PBW 的潮气量(蓝线),所需的呼吸频率为 32/min,死腔最高,18/min,死腔最低。对于 5 ml/kg PBW 的潮气量(橙线),所需的呼吸频率非常高(高于 40/min),死腔最高,34/min,死腔中等,23/min,死腔最低。
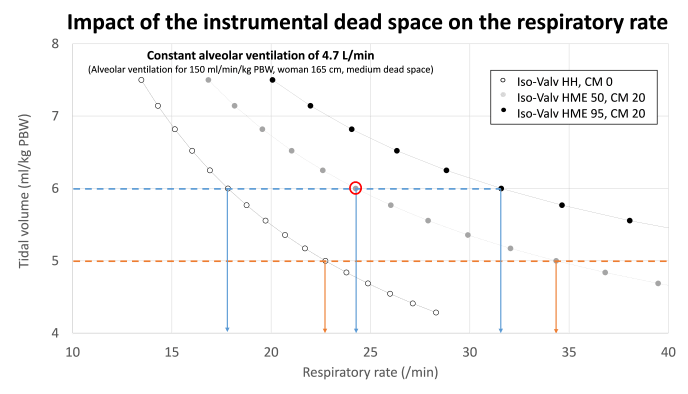
图 3B:该图显示了在呼吸频率恒定的情况下,减少仪器死腔以保持肺泡通气量恒定(4.7L/min)时潮气量的潜在减少。例如,对于呼吸频率为 20/min(蓝线),所需的潮气量为 7.5 ml/kg PBW,死腔最高,5.5 ml/kg,死腔最低。这将转化为与肺顺应性相关的平台压或驱动压的增加。对于呼吸频率为 28/min(橙线),所需的潮气量为 6.3 ml/kg,死腔最高,4.2 ml/kg,死腔最低。
如前所述,由于死腔过多,无法实现潮气量约为 4 ml/kg 的超保护性通气。
作者:呼吸机从入门到精通
版权声明:
本网站所有注明“来源:梅斯医学”或“来源:MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明“来源:梅斯医学”。其它来源的文章系转载文章,本网所有转载文章系出于传递更多信息之目的,转载内容不代表本站立场。不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言











#机械通气# #死腔# #肺泡通气量#
11